Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Ottobre 2021 - Volume XXIV - numero 8
M&B Pagine Elettroniche
Ricerca
Funzione cardiopolmonare in bambini con pregressa infezione da Covid-19 lieve o asintomatica e ritorno allattività sportiva
1Scuola di Specializzazione in Pediatria, Università di Trieste
2IRCCS Materno-Infantile Burlo Garofolo, Trieste
Indirizzo per corrispondenza: laracolussi94@gmail.com
Cardiopulmonary function among children with mild or asymptomatic Covid-19 infection needing certification for return to play
Key words: Adolescent, Covid-19, Return to play, Sport
Aim - To evaluate the cardiopulmonary function in children returning to play sports after mild or asymptomatic SARS-CoV-2 infection.
Methods - This is a consecutive case series conducted at the Institute for Maternal and Child Health, Trieste, Italy. Paediatric patients who accessed the Institute for cardiologic and pneumological evaluation before the return to play competitive sports were recruited. According to the Italian Sports Medical Federation recommendations, echocardiogram, electrocardiogram, treadmill ECG test and pulmonary function tests were performed.
Results - 240 patients (aged 8-17 years old) were recruited. Among these, 233 children were considered for the final analysis. Out of 233, 147 (63.1%) had a mild symptomatic form of SARS-CoV-2 infection, while 86 (36.9%) were asymptomatic. The main referred symptoms were fever (n = 68, 46.3%), headache (n = 42, 28.6%), anosmia (n = 40, 27.2%), rhinitis (n = 34, 23.1%), ageusia (n = 32, 21.8%), cough (n = 22, 15%), asthenia (n = 21, 14.3%), arthralgia-myalgia (n = 20, 13.6%), sore throat (n = 14, 9.5%) and gastrointestinal symptoms (n = 9, 6.1%). No child presented evidence of cardiopulmonary function impairment after an average time of 76.1 days (SD 39.2) from SARS-CoV-2 swab positivity and a median of 68 days (IQ1 49, IQ3 98).
Conclusion - This study suggests that the diagnostic yield of cardiopulmonary tests before returning to play sports may be very low in the absence of specific symptoms.
Riassunto
Obiettivo - Valutare la funzione cardiopolmonare dei bambini con pregressa infezione da SARS-CoV-2 lieve o asintomatica che ritornano a praticare lattività sportiva.
Metodi - Lo studio è stato condotto presso lIRCCS Materno-Infantile Burlo Garofolo di Trieste. Sono stati reclutati pazienti pediatrici prima del ritorno allattività sportiva agonistica per eseguire la valutazione cardiologica e pneumologica, in accordo con le indicazioni della Federazione Medico Sportiva Italiana. In particolare sono stati eseguiti ecocardiogramma, elettrocardiogramma, test ECG su tapis roulant e test di funzionalità polmonare.
Risultati - Sono stati reclutati 240 pazienti (di età compresa tra 8 e 17 anni). Di questi, 233 bambini sono stati considerati per lanalisi finale. Su 233 pazienti, 147 (63,1%) avevano avuto una forma sintomatica lieve di infezione da SARS-CoV-2, mentre 86 (36,9%) erano asintomatici. I principali sintomi riferiti in corso di infezione da SARS-CoV2 erano febbre (n = 68, 46,3%), cefalea (n = 42, 28,6%), anosmia (n = 40, 27,2%), rinite (n = 34, 23,1%), ageusia (n = 32, 21,8%), tosse (n = 22, 15%), astenia (n = 21, 14,3%), artralgia-mialgie (n = 20, 13,6%), faringodinia (n = 14, 9,5%) e sintomi gastrointestinali (n = 9, 6,1%). Nessun bambino ha presentato evidenza di compromissione della funzione cardiopolmonare dopo un tempo medio di 76,1 giorni (DS 39,2) dalla positività al tampone molecolare per SARS-CoV-2 e una mediana di 68 giorni (IQ1 49, IQ3 98).
Conclusione - Questo studio suggerisce che, in assenza di sintomi specifici, la resa diagnostica dei test cardiopolmonari, prima del ritorno alla pratica sportiva, può essere molto bassa.
Introduzione
Nel dicembre del 2019, nella città cinese di Wuhan, scoppiarono i primi casi di una sindrome respiratoria acuta causata da un virus appartenente alla famiglia dei coronavirus, chiamato SARS-CoV-2. A marzo del 2020 la malattia infettiva, chiamata Covid-19 (acronimo dellinglese COronaVIrus Disease 19), è stata dichiarata pandemica dallOrganizzazione Mondiale della Sanità1. Questa pandemia ha influenzato, in un modo o nellaltro, ogni aspetto della vita e delle interazioni sociali, compresa la pratica sportiva, la quale infatti è stata fortemente limitata (almeno in un primo momento). Successivamente, con la fine del lockdown, sono state sviluppate varie linee guida e diversi consensi per garantire agli atleti un ritorno sicuro allattività sportiva (RTS)2-5. Si è deciso di adottare un approccio di tipo conservativo in quanto esistono, per ladulto, un numero consistente di studi che confermano la persistenza di un coinvolgimento cardiopolmonare a seguito dellinfezioni da SARS-CoV-2, soprattutto in caso di decorso moderato o grave della malattia6-8. Inoltre, a distanza di diversi mesi, anche nel caso di presentazione asintomatica o con sintomi lievi dellinfezione sono stati osservati segni di coinvolgimento cardiaco alla RM9,10. Tutti questi elementi, oltre alla nota associazione tra miocardite occulta e morte cardiaca improvvisa durante lattività fisica11, hanno imposto agli atleti la necessità di effettuare degli accertamenti cardio-polmonari prima di poter ritornare allattività agonistica. Si tratta di un approccio basato sulla stratificazione del rischio cardiovascolare ed è stato approvato dal protocollo della Federazione Medico Sportiva Italiana (FMSI), in accordo con le linee guida dellAmerican College of Cardiologys Sports and Exercise Cardiology Section, rivolto anche ai bambini2-5,12.
La letteratura pediatrica per quanto riguarda largomento in esame è scarsa e le linee guida in merito al ritorno sicuro alla pratica sportiva non sono uniformi, variando da minimi accertamenti a test alquanto invasivi. Indipendentemente dal decorso clinico del Covid-19, generalmente vengono eseguiti diversi esami diagnostici: ecocardiogramma, elettrocardiogramma (ECG), test per la funzionalità polmonare, test ergometrici, ECG Holter e in certi casi sono richiesti anche una tomografia computerizzata (TC) e test ergometrici cardiopolmonari.
Questo studio ha come obiettivo quello di esplorare la funzione cardiopolmonare prima del ritorno allattività sportiva in una coorte pediatrica di atleti con storia di infezione da SARS-CoV-2 secondo il protocollo della FMSI.
Materiali e metodi
Lo studio è stato condotto dal 1° dicembre 2020 al 31 agosto 2021 presso lIRCCS Materno-Infantile Burlo Garofolo di Trieste. Sono stati reclutati pazienti pediatrici tra gli 8 e i 17 anni che praticavano sport a livello agonistico e che avevano avuto una storia di infezione da SARS-CoV-2, decorsa in forma asintomatica o con sintomi lievi, confermata dalla positività al test molecolare nasofaringeo. La severità dellinfezione da SARS-CoV-2 è stata classificata in accordo con le linee guida dellIstituto Superiore di Sanità (ISS)13. I pazienti con una conferma laboratoristica di infezione da SARS-CoV-2 e con decorso completamente asintomatico sono stati classificati come infezione asintomatica, mentre quelli che hanno manifestato sintomi lievi quali febbre, tosse, faringodinia, malessere, cefalea, mialgia, nausea, vomito, diarrea, ageusia e anosmia, in assenza di dispnea o di anomalie alla radiografia del torace, sono stati classificati come infezione sintomatica lieve.
I criteri di esclusione erano uninfezione moderata o severa13, laver sviluppato una sindrome infiammatoria multisistemica (MIS-C)14 o avere la presenza di patologie cardiache o polmonari preesistenti. Lasma controllato non rientrava tra i criteri di esclusione.
Per ciascuno dei pazienti arruolati sono state raccolte le variabili demografiche - età, sesso, peso e altezza -, i sintomi sviluppati nel corso dellinfezione da SARS-CoV-2, e i dati ottenuti delle valutazioni cardiologiche e pneumologiche prima della ripresa dellattività sportiva. Dopo aver acquisito il consenso informato, sono stati raccolti e conservati i dati dei pazienti in forma anonima in un file Microsoft Office Excel. Il Comitato Etico locale ha approvato lo studio (numero approvazione: IRB, RC 14/20).
La valutazione cardiologica ha previsto lesecuzione di ECG, ecocardiogramma e test da sforzo. LECG basale è stato eseguito per individuare la presenza di aritmie, disturbi della conduzione e anomalie della ripolarizzazione ventricolare. Il test ECG su tapis roulant è stato eseguito seguendo il protocollo Bruce per escludere la comparsa di desaturazioni o aritmie durante lo sforzo fisico15. Lesame ecocardiografico è stato eseguito da un cardiologo pediatra utilizzando il dispositivo ecografico cardiaco Vivid E95 (E95, GE Health Care Milwaukee). Volume telediastolico (VTD) e frazione di eiezione (FE) del ventricolo sinistro sono state ottenute mediante la visualizzazione della camera ventricolare nella proiezione apicale a quattro camere attraverso la modalità di ecocardiografia bidimensionale. Le modalità bidimensionale ed eco color-Doppler hanno indagato la presenza di versamento pericardico, di valvulopatia e di alterazioni nella cinetica della parete miocardica. La velocità di afflusso mitralico nella fase precoce (onda E) è stata ottenuta mediante la modalità Doppler a onda pulsata dalla sezione apicale. Limmagine Doppler tissutale è stata condotta in corrispondenza della proiezione apicale a quattro camere, posizionando il cursore a livello dellinserzione settale e della parete laterale dei lembi mitralici, per ottenere la velocità diastolica precoce (e) a livello dellanulus. Infine è stato ottenuto il rapporto E/e, il quale è stato impiegato per misurare la pressione di riempimento intracardiaca.
La valutazione pneumologica è stata condotta mediante lutilizzo di uno spirometro (MIR Spirolab, MIR - Medical International Research USA) in grado di misurare il volume di ventilazione massima (MVV). Oltre a questo, gli altri parametri spirometrici che sono stati presi in considerazione per lo studio sono stati il volume espiratorio forzato nel primo secondo (FEV1), la capacità vitale forzata (FVC), il picco di flusso espiratorio (PEF) e il flusso espiratorio forzato (FEF 25-75%). Tutti questi parametri spirometrici sono stati considerati sia come valori assoluti, che come percentuale dei valori teorici per età, peso e altezza16.
In conformità con quanto riportato nel protocollo della FMSI, le valutazioni cardiologiche e pneumologiche sono state eseguite a distanza di almeno 30 giorni dalla completa risoluzione dei sintomi del Covid-19 o dalla negativizzazione del tampone.
Analisi statistica
I dati continui sono stati presentati come medie (DS) o mediane (IQR) e sono stati confrontati utilizzando lo Students t-test o il Mann-Whitney test di Wilcoxon, dopo aver verificato la normalità di distribuzione utilizzando il test di Shapiro-Wilk.
Le variabili categoriche sono state espresse come numeri (%) e confrontate con il test Χ2 o test esatto di Fisher. Per valutare se il campione testato rientrava o meno in un certo intervallo di valori è stato utilizzato il test a due code e valori di p < 0,05 sono stati considerati statisticamente significativi. Lanalisi statistica è stata eseguita utilizzando il software SPSS versione 26.0 (IBM).
Risultati
Sono stati reclutati 240 pazienti. Tutti i pazienti a cui è stato proposto lo studio hanno accettato di essere arruolati. Sette di questi sono stati esclusi per affezioni polmonari o cardiache preesistenti (quattro per asma non controllato, uno per riferita dispnea pregressa, e uno per presenza di un anello vascolare congenito). Sul totale di 233 pazienti, 147 (63,1%) avevano avuto uninfezione da SARS-CoV-2 di tipo sintomatica lieve. Le caratteristiche dei pazienti e i risultati sono riassunti nella Tabella I. Il tempo medio di esecuzione degli esami diagnostici dopo la positività per SARS-CoV-2 al TNF è stato di 76,1 giorni (DS = 39,2), con una mediana di 68 giorni. I sintomi riferiti sono stati febbre (n = 68, 46,3%), cefalea (n = 42, 28,6%), anosmia (n = 40, 27,2%), rinite (n = 34, 23,1%), ageusia (n = 32, 21,8%), tosse (n = 22, 15%), astenia (n = 21 14,3%), artralgie o mialgie (n = 20, 13,6%), faringodinia (n = 14, 9,5%) e sintomi gastrointestinali (n = 9, 6,1%).
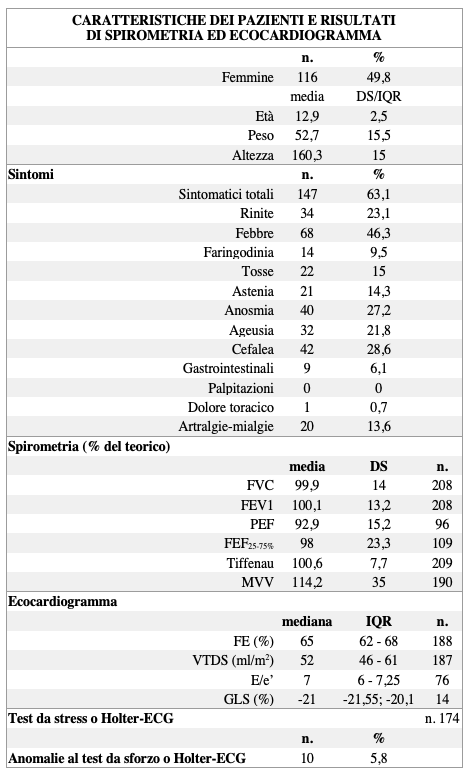
Per 201 pazienti abbiamo avuto accesso allecografia cardiaca e per 174 pazienti al test da sforzo. Per 209 pazienti abbiamo avuto accesso ai controlli pneumologici.
Lecocardiografia è risultata normale in tutti pazienti. Non sono state riscontrare ischemie, aritmie, o anomalie di conduzione e ripolarizzazione allECG basale. LECG sotto stress ha mostrato in sei casi rari battiti prematuri ventricolari (VBP) e in due casi battiti prematuri sopraventricolari (SVBP) nella fase di recupero. Durante il test da sforzo in un paziente è stata registrata una tachicardia parossistica sopraventricolare (TPSV) nella fase di recupero, probabilmente da rientro nodale, di dubbio significato. In ogni caso, non è stata considerata unaritmia pericolosa né un indice di danno miocardico, e il paziente è stato riammesso allattività sportiva. Stesso dicasi per un paziente con onda T negativa che si positivizzava allo sforzo, classificata come alterazione aspecifica dellECG. Tra i pazienti della nostra coorte sono stati identificati inoltre 7 pazienti con pregressa valvulopatia, in particolare unectasia del bulbo aortico, tre lievi prolassi mitralici, una lieve insufficienza mitralica, una minima insufficienza aortica, una valvola bicuspide. Le alterazioni valvolari riscontrate non hanno inficiato lRTP, in quanto sono dei ritrovamenti comuni di significato non patologico. In tutti i pazienti arruolati, la saturazione di ossigeno si è mantenuta normale - sempre superiore al 96% - a riposo, durante lo sforzo e nella fase di recupero e non sono state registrate desaturazioni. Tutti i parametri ecocardiografici erano nei limiti per età.
Riguardo alla funzione polmonare, tutti i parametri spirometrici sono risultati nel range di normalità, con rapporto FEV1/FVC al di sopra del 70% in tutti i pazienti (in media dell87,7%, 100,6% rispetto al riferimento) (Tabella I).
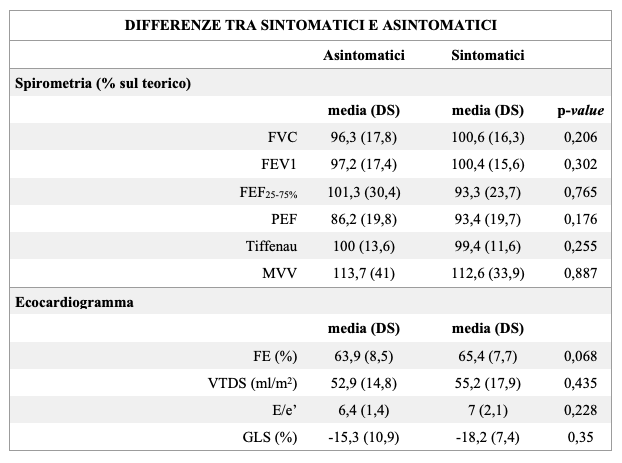
Abbiamo infine comparato la funzione cardiopolmonare dei pazienti asintomatici con quelli che avevano manifestato uninfezione sintomatica, senza riscontrare differenze significative (Tabella II).
Discussione
Questo studio evidenzia che nessun bambino della nostra coorte, con storia di infezione da SARS-CoV-2 asintomatica o sintomatica lieve, ha presentato limitazioni della funzionalità cardiaca o polmonare. Tutti i pazienti arruolati nello studio hanno infatti ricevuto lidoneità per il RTP. Sono state riscontrate solo alcune alterazioni minori, che tuttavia non hanno compromesso la possibilità di ritornare alla pratica dellattività agonistica. Per quanto riguarda le alterazioni identificate allECG sotto stress, in un caso queste potevano essere giustificate da una patologia tiroidea concomitante. In tutti gli altri casi i battiti prematuri erano isolati e sparivano durante il test da sforzo allinsorgere della tachicardia sinusale; per questo motivo non sono stati considerati indici di danno miocardico.
La pandemia da Covid-19 ha comportato posticipazioni e sospensioni di attività ed eventi sportivi, principalmente per minimizzare la diffusione del virus. Vista lassenza di letteratura sul rischio cardiovascolare nella riammissione precoce allo sport per i soggetti che hanno avuto linfezione da SARS-CoV-2, sono state formulate delle raccomandazioni basate ragionevolmente su un massimo principio di cautela, a supporto di un sicuro RTP17. Queste preoccupazioni derivavano principal-mente dal fatto che la letteratura sulladulto riporta una prevalenza elevata di interessamento cardiaco e polmonare in pazienti con pregressa infezione da SARS-CoV-2, ospedalizzati per infezione severa6-8,17. Al contrario, sono presenti poche informazioni circa gli esiti sulla funzionalità cardiaca dopo forme asintomatiche o sintomatiche lievi di Covid-199,10,18,19. Oltretutto, la difficoltà nel distinguere possibili alterazioni cardiache associate al Covid-19 dalladattamento cardiaco fisiologico che si verifica tipicamente negli atleti, ha portato le linee guida internazionali a raccomandare un approccio di tipo conservativo per lRTP negli atleti che praticano attività agonistica, con necessità di eseguire molteplici esami diagnostici ai fini di una stratificazione del rischio di patologia cardiaca3,20. Per letà pediatrica, delle linee guida specifiche per lRTP sono state sviluppate solo dallAmerican College of Cardiologys Sports and Exercise21, le quali evidenziano il basso rischio di sequele nei bambini, rispetto agli adulti. Queste inoltre sottolineano come un ECG isolato abbia scarsa sensibilità nellidentificare uneventuale miocardite (47%) e pertanto risulta di fondamentale importanza adottare uno schema di screening, stratificato sulla base della gravità della precedente infezione11. È ben noto che i bambini, rispetto agli adulti, hanno diversa incidenza, mortalità e sintomi da Covid-1922. Sviluppano una malattia relativamente meno sintomatica, con una percentuale di forme asintomatiche del 13-26%, di forme lievi o moderate dell83%, e solo nel 3% dei casi sviluppano forme severe di Covid-1922,23. Linfezione grave include principalmente una polmonite severa, come nelladulto, e la Sindrome Infiammatoria Multisistemica associata a Covid-19 (MIS-C)14,22,23. In queste due condizioni il danno cardiaco e polmonare è ben documentato, tanto da rendere obbligatorio un follow-up per la valutazione della funzionalità polmonare e lesecuzione di una risonanza magnetica cardiaca. Nei bambini con malattia lieve o asintomatica, invece, non sono state evidenziate ripercussioni sulla funzionalità cardiopolmonare o complicanze di altro genere. In queste ultime forme, oltretutto, il recupero completo sembra avvenire in poche settimane dalla malattia acuta24, con un rischio molto basso di sviluppare miocardite. Ciò è probabilmente dovuto al fatto che questo nuovo coronavirus - il SARS-CoV-2 - agisce in modo diverso nei bambini, imitando altri virus respiratori comuni come il rinovirus, linfluenza virus e altri virus della famiglia dei coronavirus24.
Nel nostro studio nessuno degli atleti esaminati ha sviluppato sequele cardiache o polmonari nel follow-up a breve termine. Di fatto, queste prove iniziali richieste per lRTP suggeriscono un rischio molto limitato, per i pazienti pediatrici, di sviluppare complicanze cardiache o polmonari dopo forme lievi o asintomatiche di Covid-19.
La scelta di adottare un approccio prudenziale deve tuttavia tener conto dellimpatto che tutti questi accertamenti potrebbero avere sui bambini e sulle famiglie25, oltre alla ripercussione dal punto di vista economico - per il Sistema Sanitario Nazionale - di un test di massa i cui benefici non sono basati su comprovate evidenze scientifiche. Se ulteriormente confermati, i dati del nostro studio potrebbero confutare la reale necessità di questo iter diagnostico per il ritorno alla pratica sportiva nei casi di infezione da SARS-CoV-2 decorsa in forma asintomatica e lieve.
I limiti di questo studio includono lassenza di un follow-up longitudinale e lassenza di tutte le valutazioni richieste dallFMSI per una quota di pazienti. Inoltre, la diagnosi di miocardite non dovrebbe essere definitivamente esclusa senza lesecuzione di una risonanza magnetica cardiaca e il dosaggio dei livelli di troponina. Tuttavia questi test non sono stati inclusi nel protocollo FMSI, a causa del loro impatto dal punto di vista economico e la bassa resa diagnostica, soprattutto nei bambini che hanno presentato forme asintomatiche o lievi di infezione da Covid-19.
Il punto di forza di questo studio è sicuramente la metodologia sistematica seguita per analizzare la funzione cardiaca e polmonare dei pazienti arruolati.
Conclusioni
Lo studio dimostra come il coinvolgimento cardiopolmonare nei bambini, dopo linfezione da SARS-CoV-2 decorsa in forma lieve o asintomatica, sia improbabile. In assenza di sintomi specifici, la resa diagnostica dei test cardiopolmonari, prima del ritorno alla pratica sportiva, potrebbe essere molto bassa. Tuttavia, per confermare tali risultati, è necessario disporre di una coorte di pazienti più vasta, al fine di analizzare un maggior numero di dati.
Ringraziamenti
Gli Autori ringraziano Ingrid Schiulaz e Rosaura Conti per il loro contributo nella raccolta di pazienti arruolabili per lo studio, Gilberto Cattarini e Irena Tavcar per aver eseguito le valutazioni di Medicina sportiva.
Bibliografia
- Wu Y-C, Chen C-S, Chan Y-J. The outbreak of Covid-19: an overview. J Chin Med Assoc 2020;83(3):217-20. DOI: 10.1097/JCMA.0000000000000270.
- Schellhorn P, Klingel K, Burgstahler C. Return to sports after Covid-19 infection. Eur Heart J 2020;41:4382-4. DOI: 10.1093/eurheartj/ehaa448.
- Phelan D, Kim JH, Chung EH. A game plan for the resumption of sport and exercise after coronavirus disease 2019 (Covid-19) infection. JAMA Cardiol 2020;5:1085-6. DOI: 10.1001/jamacardio.2020.2136.
- Lodi E, Scavone A, Carollo A, et al. Return to sport after the Covid-19 pandemic. How to behave? G Ital Cardiol 2020;21:514-22. DOI: 10.1714/3386.33637.
- Wilson MG, Hull JH, Rogers J, et al. Cardiorespiratory considerations for return-to-play in elite athletes after Covid-19 infection: a practical guide for sport and exercise medicine physicians. Br J Sports Med 2020;54:1157-61. DOI: 10.1136/bjsports-2020-102710.
- Kochi AN, Tagliari AP, Forleo GB, Fassini GM, Tondo C. Cardiac and arrhythmic complications in patients with Covid-19. J Cardiovasc Electrophysiol 2020;31:1003-8. DOI: 10.1111/jce.14479.
- Shaw B, Daskareh M, Gholamrezanezhad A. The lingering manifestations of Covid-19 during and after convalescence: update on long-term pulmonary consequences of coronavirus disease 2019 (Covid-19). Radiol Med 2021;126:40-6. DOI: 10.1007/s11547-020-01295-8.
- Salehi S, Reddy S, Gholamrezanezhad A. Long-term pulmonary consequences of coronavirus disease 2019 (Covid-19): what we know and what to expect. J Thorac Imaging 2020;35:W87-9. DOI: 10.1097/RTI.0000000000000534.
- Puntmann VO, Carerj ML, Wieters I et al. Outcomes of cardio-vascular magnetic resonance imaging in patients recently recovered from coronavirus disease 2019 (Covid-19). JAMA Cardiol 2020;5:1265-73. DOI: 10.1001/jamacardio.2020.3557.
- Rajpal S, Tong MS, Borchers J, et al. Cardiovascular magnetic resonance findings in competitive athletes recovering from Covid-19 infection. JAMA Cardiol 2021;6:116-8. DOI: 10.1001/jamacardio.2020.4916.
- Kim JH, Levine BD, Phelan D, et al. Coronavirus disease 2019 and the athletic heart: emerging perspectives on pathology, risks, and return to play. JAMA Cardiol 2021;6:219-27. DOI: 10.1001/jamacardio.2020.5890.
- Governo Italiano, Dipartimento per lo Sport. Idoneità all'attività sportiva in atleti guariti da COVID-19 e con diagnosi da SARS-COV-2. 14 gennaio 2021.
- National Institutes of Health (NIH); Covid-19 Treatment Guidelines Panel. Coronavirus Disease 2019 (Covid-19) Treatment Guidelines. Accessed 25 November 2020.
- Nakra NA, Blumberg DA, Herrera-Guerra A, Lakshminrusimha S. Multisystem inflammatory syndrome in children (MIS-C) following SARS-CoV-2 infection: review of clinical presentation, hypothetical pathogenesis, and proposed management. Children (Basel) 2020;7(7):69. DOI: 10.3390/children7070069.
- Bruce RA, Blackmon JR, Jones JW, Strait G. Exercising testing in adult normal subjects and cardiac patients. Pediatrics 1963;32:742-56.
- Knudson RJ, Lebowitz MD, Holberg CJ, Burrows B. Changes in the normal maximal expiratory flow-volume curve with growth and aging. Am Rev Respir Dis 1983;127(6):725-34. DOI: 10.1164/arrd.1983.127.6.725.
- Clerkin KJ, Fried JA, Raikhelkar J, et al. Covid-19 and cardiovascular disease. Circulation 2020;141:1648-55. DOI: 10.1161/CIRCULATIONAHA.120.046941.
- Starekova J, Bluemke DA, Bradham WS, et al. Evaluation for myocarditis in competitive student athletes recovering from coronavirus disease 2019 with cardiac magnetic resonance imaging. JAMA Cardiol 2021;6(8):945-50. DOI: 10.1001/jamacardio.2020.7444.
- Martinez MW, Tucker AM, Bloom OJ, et al. Prevalence of inflammatory heart disease among professional athletes with prior Covid-19 infection who received systematic return-to-play cardiac screening. JAMA Cardiol 2021;6(7):745-52. DOI: 10.1001/jamacardio.2021.0565.
- Baggish A, Drezner JA, Kim J, Martinez M, Prutkin JM. Resurgence of sport in the wake of Covid-19: Cardiac considerations in competitive athletes. Br J Sports Med 2020;54(19):1130-1. DOI: 10.1136/bjsports-2020-102516.
- Dean PN, Burns Jackson L Paridon SM. Returning to play after coronavirus infection: pediatric cardiologists perspective. American College of Cardiology 2020 Jul 14.
- Dong Y, Mo X, Hu Y, et al. Epidemiological characteristics of 2143 pediatric patients with 2019 coronavirus disease in China. Pediatrics 2020;145:e20200702. DOI: 10.1542/peds.2020-0702.
- Tsankov BK, Allaire JM, Irvine MA, et al. Severe Covid-19 infection and pediatric comorbidities: a systematic review and meta-analysis. Int J Infect Dis 2021;103:246-56. DOI: 10.1016/j.ijid.2020.11.163.
- Say D, Crawford N, McNab S, Wurzel D, Steer A, Tosif S. Post-acute Covid-19 outcomes in children with mild and asymptomatic disease. Lancet Child Adolesc Health 2021;5:e22-3. DOI: 10.1016/S2352-4642(21)00124-3.
- Ventura G, Pascolo P, Longo G. Certificazione di idoneità sportiva al tempo del Covid. Medico e Bambino 2021;40(2):80-2. DOI: 10.53126/MEB40080.
Vuoi citare questo contributo?
