Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Settembre 2010 - Volume XIII - numero 7
M&B Pagine Elettroniche
Contributi Originali - Ricerca
Modificazione
della qualità di vita dei bambini cerebropatici affetti da
GERD sottoposti a fundoplicatio gastroesofagea
UO
di Chirurgia e Urologia Pediatrica, IRCCS Burlo Garofolo,
Trieste
Indirizzo
per corrispondenza: federico.poropat@libero.it
Modifications
of the Quality of Life of impaired children with GERD after gastro-esophageal fundoplication
Keywords
Cerebral
palsy, Quality of life, Fundoplication
Summary
Objective.
Many children with Cerebral Palsy (CP)
have gastro-esophageal reflux disease (GERD) and a
gastroesophageal fundoplication is done in the majority of these
cases. Our aim was to evaluate how Quality of Life (QoL) of
impaired children changes after the surgery and the impact on
life of patients family.
Methods.
We enlisted 24 children with CP and
GERD who had a fundoplication at IRCCS Burlo
Garofolo in Trieste (Italy) between
2000 and 2006, and sent them a questionnaire divided in two
parts: the first one evaluated the modification of symptoms and
signs of reflux after the surgery (GERD-HRQoL-Velanovich
test), the second one focused on the general QoL of the family
(WHQoL-BREF).
Results.
18 families completed the
questionnaire. The average time between surgery and enlistment in
the study was 2 years and 2 months. The general health status got
better after the surgery in the 67% of the sample, all children
gained their weight, the symptoms improved (heartburne and
regurgitation much more than cough and respiratory distress) in
the majority of the children; the patients QoL improved in
the 40% of them, but single abilities as social activities or
sport didnt get better; the QoL of parents improved in the
77% of the sample, negative thoughts and depression feelings were
more rare.
Conclusion.
Almost all parents (93%) were satisfied
with the fundoplication because it has improved their QoL as well
as, indirectly, improved the life of their children.. |
|
T. è
una bambina di 9 anni affetta da paralisi cerebrale infantile. Arriva
alla nostra attenzione per una lunghissima storia di polmoniti
ricorrenti, difficoltà di alimentazione con accessi di tosse e
crisi di pianto, che lhanno portata a uno stato di
malnutrizione severo (si trova ben al di sotto del 3° centile del
peso). Nel suo passato ci sono stati diversi episodi di ematemesi.
Data la patologia neurologica e il forte sospetto diagnostico di
malattia da reflusso gastroesofageo (GERD) viene sottoposta a una
EGDS e un pasto baritato che confermano lipotesi iniziale.
Dopo
uniniziale terapia medica con antiacido senza un reale
miglioramento del quadro, si prende in considerazione lintervento
di fundoplicatio gastroesofagea.
I
genitori, allarmati dallidea di unoperazione
chirurgica, ci chiedono però quali effettivi vantaggi porti
tale intervento nella gestione quotidiana della bambina, quale sarà
limpatto nella vita di T., insomma in termini medici si
potrebbe dire che ci interrogano sul rapporto costo/beneficio della
soluzione chirurgica.
Proprio
dalla domanda dei genitori di T. nasce questo studio, che ha lintento
di valutare lefficacia della plastica gastroesofagea nei
bambini con PCI e GERD non rispondente alla terapia medica,
focalizzandosi sullimpatto che la fundoplicatio ha sulla
qualità di vita (QoL) dei pazienti e dei loro genitori, sia
nellambito più strettamente clinico sintomatologico che
in alcuni aspetti psicologico-sociali.
Il
bambino cerebropatico e la sua famiglia trovano nellalimentazione
uno dei principali problemi della gestione quotidiana, tanto che
quasi la metà del tempo trascorso da svegli viene impiegato per
lalimentazione1. Il momento del pasto, infatti,
rappresenta spesso un evento molto delicato, caratterizzato da
accessi di tosse, pianto, vomito, fino a determinare talvolta una vera
avversione al cibo da parte del bambino. Le cause di queste
difficoltà sono molteplici e spesso coesistenti: dipendono dai
disturbi della deglutizione, dalla dismotilità esofagea, dalla
gastroparesi, dallatonia duodenale, dal sovvertimento delle
strutture anatomiche (la scoliosi)2. Tutte queste
condizioni, poi, possono essere concausa di un reflusso gastroesofageo
patologico che si può manifestare con disfagia, calo
ponderale, pirosi, ma anche polmonite ab ingestis o episodi di
apnea che peggiorano ulteriormente il quadro patologico di base3,4.
Per capire quanto stretta sia la correlazione tra malattia da
reflusso e paralisi cerebrale infantile, basti ricordare che quasi il
75% dei bambini cerebropatici soffre di GERD e che il 90% dei
pazienti che necessitano di un intervento medico-chirurgico per GERD
dopo il primo anno di età sono bambini con danno neurologico o
malformazioni esofago-gastriche2.
La
terapia chirurgica del reflusso non è un intervento di prima
scelta, ma viene presa in considerazione dopo la mancata risposta
alla terapia medica. Le tecniche operatorie usate sono
principalmente tre, oggi eseguite in laparoscopia: la fundoplicatio
secondo Nissen (in cui il fondo gastrico viene mobilizzato in modo da
avvolgere lintera circonferenza esofagea), secondo Toupet (in
cui il fondo gastrico avvolge posteriormente 2/3 della circonferenza
esofagea) e secondo Thal (in cui il fondo gastrico avvolge
anteriormente la parete esofagea). Tutte e tre le tecniche prevedono
anche la iatoplastica e il posizionamento dellesofago distale
in sede intraddominale. Sostanzialmente questi interventi sono
sovrapponibili per efficacia, per cui la scelta è dettata
esclusivamente dal quadro anatomo-clinico di partenza5,6.
Nei
bambini cerebropatici lalgoritmo decisionale per la terapia
chirurgica del reflusso si concentra su tre aspetti clinici: il
percentile del peso, la presenza di sintomi respiratori, il quadro
generale (il dolore, lagitazione). Nei bambini in cui
predomina la malnutrizione, il primo intervento indicato è il
posizionamento della gastrostomia, al fine di recuperare il peso; poi,
nel tempo, si valuterà leventuale insorgenza del
reflusso, che per altro si verifica allincirca nel 15% dei
portatori di PEG7. Se invece la compromissione generale o
i quadri atipici predominano, si tende a effettuare in prima battuta
la fundoplicatio e poi ci si dà un tempo dattesa, in
base alla risposta terapeutica allintervento, per leventuale
confezionamento della gastrostomia. Infine, nei bambini in cui vi è
sia un basso peso sia delle condizioni generali scadenti con
frequenti sintomi respiratori, si effettua la PEG e la fundoplicatio
nella stessa seduta operatoria.
Il
campione dello studio è costituito da 24 bambini affetti da
PCI e GERD, sottoposti a fundoplicatio gastroesofagea presso lUnità
Operativa di Chirurgia Pediatrica dellIRCCS Burlo
Garofolo di Trieste tra il 2001 e il 2007.
Questa
coorte di pazienti è stata suddivisa in tre sottogruppi, a
seconda della strategia chirurgica adottata:
- bambini senza difficoltà di alimentazione e con GERD, sottoposti alla fundoplicatio (8 pazienti)
- bambini con difficoltà di alimentazione e GERD, operati di fundoplicatio e PEG (7 pazienti)
- bambini già portatori di PEG che, avendo sviluppato GERD, sono stati sottoposti a fundoplicatio (9 pazienti)
La
valutazione della qualità di vita è stata effettuata
attraverso luso di un questionario organizzato in due parti.
La prima, che faceva riferimento al GERD HRQoL-test di Velanovich
adattato alla popolazione pediatrica, specifico per la malattia da
reflusso, indagava il quadro clinico pre- e post-operatorio, mentre
la seconda si soffermava maggiormente sugli eventuali cambiamenti
avvenuti nella sfera psico-relazionale del bambino e dei genitori,
mediante il WHOQoL-BREF, unanalisi del QoL modificata secondo
le linee guida dellOMS dalla professoressa Suzane Skevington,
direttrice del Centro dellOMS per lo studio della qualità
di vita presso il Dipartimento di Psicologia dellUniversità
di Bath in Gran Bretagna.
Nella
valutazione più strettamente clinica, il questionario era
suddiviso in 15 aree che esploravano il quadro sintomatologico e
quello obiettivo, presentando una scala di punteggio da 0 a 5 per
esprimere lintensità di un dato sintomo o segno,
considerando 0 lassenza e 5 una tale rilevanza da interferire
con la normale attività quotidiana. Inoltre si chiedeva la
durata media del pasto prima e dopo lintervento e, in ultimo,
il grado complessivo di soddisfazione della terapia chirurgica.
Il
WHOQoL-BREF si concentrava invece da un lato sul bambino e le sue
competenze (integrazione scolastica, educativa, sportiva,
relazionale) e dallaltro sui genitori, prendendo in esame la
capacità di concentrazione, la qualità del sonno, la
frequenza di sensazioni negative quali ansia, depressione, tristezza,
lentità dellaiuto familiare e del sostegno da
parte del Distretto sanitario di riferimento, il grado di
informazioni acquisite sulla gestione della malattia, linterferenza
con lattività lavorativa e la vita sociale (Tabella I).
Anche qui, lo score prevedeva un punteggio da 0 a 5 a seconda
dellintensità del domain indagato.
Tabella
I. Domain in cui è organizzato il questionario.
Quadro
clinico |
Qualità
della vita | ||
Sintomi |
Segni |
Genitore |
Bambino |
bruciore |
cianosi |
concentrazione |
integraz. scolastica |
delutizione |
ematemesi |
energie |
integraz.
rieducat. |
rigurgito |
gengivite |
informazioni |
integraz.
sportiva |
pianto |
carie |
sonno |
integraz.
relazionale |
ipersalivazione |
stipsi |
vita
sociale |
|
tosse |
peso |
lavoro |
|
diffic.
respiratoria |
tempo
libero |
||
eruttazione |
aiuto |
||
diffic. alimentazione |
sensaz. negative |
||
Il
questionario è stato spedito alle famiglie e requisito
fondamentale per accedere allo studio è stata la firma del
consenso informato per il trattamento dei dati personali (D.Lgs
196/2003).
Hanno
risposto alle domande 18 genitori su 24 (75%); 3 dei non responder
contattati telefonicamente si sono definiti incapaci di valutare le
condizioni del figlio; un bambino è morto per cause non
dipendenti dallintervento. Il questionario è stato
sempre compilato dalle madri.
Letà
media dei pazienti era 13 anni e 2 mesi, con un range dai 5 ai 29
anni; 7 femmine (38%) e 11 maschi (62%).
Lintervallo
medio di tempo tra lintervento e la valutazione del QoL è
stato di 2 anni e 2 mesi, con una variabilità dai 7 mesi ai 5
anni.
Lelemento
che si mostra con maggior chiarezza in tutti e tre i sottogruppi è
lincremento ponderale, con un miglioramento dello stato
nutrizionale, più marcato nei i bambini sottoposti, nella stessa
seduta operatoria, a fundoplicatio e PEG (Figura 1).
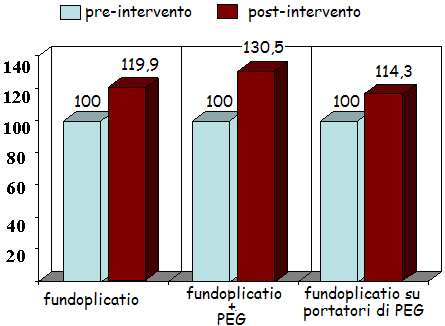
Da quanto
emerge nel questionario, il quadro clinico generale dei bambini del
primo gruppo è migliorato nel 67% del campione e, nello
specifico, i sintomi legati al GERD si sono ridotti in intensità,
fino a scomparire in alcuni bambini: questo vale per la pirosi, il
rigurgito post-prandiale e notturno, le crisi di pianto, gli episodi
di cianosi durante i pasti.
Il
sintomo che meno risulta essersi attenuato con la terapia chirurgica
è stato la tosse, anzi, un bambino ha lamentato persino un
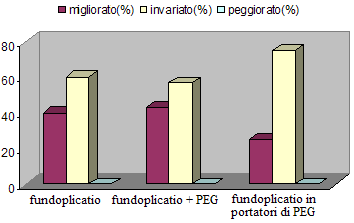
peggioramento del quadro respiratorio. Nella valutazione del QoL, se
da un lato l80% del campione ha percepito un miglioramento
nella propria vita, dallaltro tutti i genitori sono stati
concordi nel negare di fatto un reale aumento delle competenze
psico-relazionali del figlio.
Nel
secondo gruppo le condizioni generali sono migliorate nel 71% dei
casi e, come nei pazienti in cui era stata confezionata solo la
fundoplicatio, i sintomi gastrointestinali tipici si sono attenuati
in quasi tutti i bambini, ma anche la tosse e le difficoltà
respiratorie. La stipsi è rimasta invariata. Per il 71% delle
madri, la propria qualità di vita è migliorata in
seguito allintervento, con una miglior capacità di
concentrazione, più energie, un sonno riposante,
uninterazione sociale più appagante nella maggior parte
del campione; inoltre, quasi la metà ha ritenuto che anche il
QoL dei figli sia migliorato, ma non negli aspetti sportivo-motorio
e relazionali.
Nel terzo
gruppo il quadro clinico generale è migliorato nell80%
dei bambini: la pirosi e il rigurgito si sono ridotti in frequenza e
intensità, gli episodi di pianto ai pasti non si sono più
presentati in 2/3 dei pazienti; la stipsi è rimasta invece un
problema per lintero campione. I problemi respiratori, gli
accessi di tosse ai pasti e la cianosi si sono attenuati nella metà
dei bambini e, in un caso, lo stesso il cui quadro clinico generale
non pareva essere migliorato e che poi, sottoposto a visita medica, ha
rilevato una recidiva del reflusso, vi è stato un aggravamento
dei sintomi polmonari e comparsa di ipersalivazione. Il QoL dei genitori
è migliorato nell80% delle madri e in una minima parte
dei figli (Figura 2 e Figura
3).
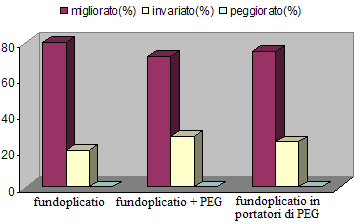
Figura
3. Andamento del QoL dei figli dopo lintervento nei 3
gruppi.
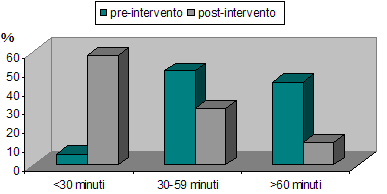
Un domain
specifico del questionario valutava infine la difficoltà di
alimentazione. Allinizio
della ricerca si era stabilito che il modo più semplice per
quantificare questa difficoltà fosse la durata media del
pasto. Sulla base delle informazioni pre-operatorie, questo è
risultato essere mediamente di 45 minuti (un caso indicava un tempo
superiore alle 2 ore) e, comunque, in tutto il campione, eccetto un
caso, richiedeva più di mezzora. Al termine del
follow-up, metà dei bambini hanno ridotto il tempo necessario
per la nutrizione a meno di 30 e un po più di
1/3 ha riscontrato un giovamento parziale dopo la fundoplicatio. Due
pazienti, causa il progredire della patologia neurologica
sottostante, hanno rinunciato completamente allalimentazione
per os, affidandosi esclusivamente alla PEG (Figura
4).
Lultima
valutazione chiesta ai genitori riguardava il grado di soddisfazione
e lutilità dellintervento: 14 madri
su 15 che hanno risposto hanno considerato la fundoplicatio un
intervento terapeutico efficace o molto efficace.
Da quanto
emerge dai risultati, non sembrano esserci macroscopiche differenze
tra i tre gruppi valutati.
È importante evidenziare fin da
subito il principale risultato di
questo studio, che era poi la risposta alla domanda che i genitori di
T. ci ponevano: il rapporto costo/beneficio della fundoplicatio per
la loro bambina. Due dati emergono nettamente sugli altri: la
soddisfazione della quasi totalità dei genitori nei confronti
dellintervento, tanto da consigliarlo ad altre famiglie con
figli nella stessa situazione e il miglioramento del loro QoL: il 77%
di loro ha avuto un giovamento nella propria qualità di vita,
con attenuazione dei pensieri negativi, quali tristezza e abbandono,
e nuove energie per andare avanti. Daltro canto però
bisogna sottolineare anche che limpatto sulla vita dei bambini
non è stato in realtà della stessa forza: solo il 40%
dei genitori ha riscontrato un effettivo miglioramento nellesistenza
dei bambini e praticamente in tutti i pazienti le abilità
sociali e motorie sono rimaste invariate, non essendo comunque
lintervento in grado di modificare il persistere della
malattia neurologica di base.
Questa
netta discrepanza tra QoL dei genitori e QoL del figlio è in
linea con quanto riportato dalle pubblicazioni internazionali, dove si
sottolinea che di fatto i principali benefici della fundoplicatio
vanno a rinforzare il benessere dei genitori più che le
competenze specifiche dei figli, ma non per questo lutilità
di tale intervento deve essere inficiata 8,9,10. Infatti, è
importante sottolineare come un miglioramento della qualità di
vita percepita dai genitori, associata alla semplificazione della
gestione quotidiana dei bambini, inevitabilmente si può
riflettere in un miglioramento della vita dei piccoli pazienti,
offrendo al nucleo famigliare la possibilità di concentrarsi
maggiormente sulle necessità del bambino piuttosto che su
quelle della malattia, permettendo di vivere, nei limiti del
possibile, unesistenza più normale e di impiegare il
tempo risparmiato in attività stimolanti, dal gioco alla
possibilità di uscire dalle mura domestiche.
Un altro
importante risultato da porre in evidenza è il generale
miglioramento del quadro nutrizionale. Nellintero campione è stata
riscontrata una netta crescita ponderale, inevitabilmente
più marcata nei pazienti operati sia di PEG che di
fundoplicatio, avendo risolto sostanzialmente nella stessa seduta
operatoria i propri problemi alimentari alla radice. Il valore
numerico in sé non ha nessun significato scientifico se non
altro perché, da un lato, i bambini hanno età diverse,
per cui velocità di crescita e di incremento ponderale molto
differenti, e, dallaltro, perché la durata del
follow-up non è sovrapponibile nei singoli casi (il range,
abbiamo detto, varia dai 7 ai 60 mesi). Ciononostante, tenendo a mente
lincremento assoluto del peso e la notevole riduzione della
durata media dei singoli pasti, anche questi dati devono essere presi
in considerazione per una valutazione di insieme dellutilità
della fundoplicatio.
Per
quanto riguarda il quadro clinico, la sintomatologia è
sostanzialmente migliorata in tredici (72%) dei 18 bambini,
uneffettiva guarigione dalla malattia si è riscontrata
in una minoranza del campione e solo alcuni singoli sintomi sembrano
essere scomparsi nella maggior parte dei pazienti (in particolare il
rigurgito e la pirosi), in linea con quanto descritto nella
letteratura dove si stima addirittura che il 59-78% dei pazienti
operati continua a lamentare sintomi, sebbene molto
attenuati11,12,13. Inoltre, bisogna aggiungere che, tra tutti i bambini
che continuavano a lamentare il permanere della sintomatologia, uno
solamente ha poi visto confermata la diagnosi di recidiva di reflusso
documentata con le indagini strumentali.
Il
coinvolgimento respiratorio sembra essere il quadro clinico che meno
beneficia della fundoplicatio: la tosse e la difficoltà
respiratoria hanno continuato a disturbare cinque (39%) dei 13
bambini che ne soffrivano e in due casi è perfino peggiorata.
Daltra parte, i problemi che stanno alla base delle complicanze
respiratorie nel cerebropatico sottendono diversi aspetti della
malattia di base, da un lato sicuramente il reflusso patologico, ma
dallaltro la dismotilità esofagea, lincoordinazione
della deglutizione, linadeguata espansione toracica, la
scoliosi.
Lintero
articolo sarebbe potuto essere riassunto dallultima risposta
data dalle famiglie in merito allefficacia dellintervento
e dalla piena soddisfazione che hanno dimostrato.
La
complessità del contesto in cui si va a operare, le numerose
variabili che contribuiscono alla manifestazione dei sintomi e
talvolta la difficoltà di valutare leffettiva efficacia
della chirurgia rendono ancora oggi molto acceso il dibattito attorno
allutilità di eseguire interventi invasivi in bambini
che spesso sono molto debilitati ab initio. Diversi lavori, attraverso
review sistematiche della letteratura, hanno cercato di mettere
lultima parola sullimportanza o la pericolosità
di tali interventi, ma per linsufficienza di dati o le
conclusioni contradditorie non sono stati in grado di dare una linea
guida generalmente accettata14, in qualche modo incrementando quelli
che sono i dubbi delle famiglie, che spesso percepiscono questi
interventi come accanimenti medici, in parte determinati anche dalla
differenza tra la definizione dei bisogni dei bambini percepiti dai
genitori rispetto a quelli percepiti dai medici. Un esempio di questa
divergenza di vedute, o di priorità, è dato dalla
diversa valutazione che viene data allincremento del peso,
visto da alcune famiglie non come un passo verso il miglioramento del
quadro clinico generale, ma come un intervento superfluo se non
addirittura di ostacolo nella gestione quotidiana, corrispondendo a
un guadagno ponderale un aumento del peso per chi deve sollevare o
cambiare questi pazienti15. È pertanto doveroso sottolineare
come risulti essere una volta di più fondamentale lesistenza di un buon dialogo
tra il medico e la famiglia, al fine di raggiungere una pianificazione
terapeutica il più soddisfacente possibile.
Da quanto
emerge in questo articolo, il dato più importante è la
soddisfazione delle famiglie nei confronti dellintervento: il
93% di loro lo ha ritenuto efficace per migliorare la gestione
quotidiana del bambino. La patologia neurologica alla base permane e
continua a produrre i suoi effetti, il controllo sul quadro clinico
del reflusso è buono, la ripresa nutrizionale è
innegabile, la qualità di vita dei genitori ne trova
giovamento. Il punto debole della fundoplicatio resta il controllo
dei sintomi respiratori che possono accompagnare la GERD, che
possono essere anche espressione di altre problematiche frequenti del
bambino cerebropatico.
In
conclusione, sebbene non risolutiva in alcuni casi, la fundoplicatio
sicuramente può essere collocata in quello che è il
percorso indicato nella Convenzione sui Diritti del Bambino per la
medicina nel paziente con disabilità, cioè garantirgli
il diritto di vivere una vita quanto migliore possibile.
1.Nutrition
Committee, Canadian Paediatric Society. Undernutrition in
Neurodevelopmental disability. A statement of the Nutrition Committee
of the Canadian Paediatric Society. CMAJ 1994;151:753-9.
2.Ceriati
E, De Peppo F, Ciprandi G, Marchetti P, Silveri M, Rivosecchi M.
Surgery in disabled children: general gastroenterological aspects
Acta Paediatr Suppl 2006;95:34-7.
3.Sullivan
PB. Gastrointestinal disorders in children with neurodevelopmental
disabilities. Dev Disabil Res Rev. 2008;14:128-36.
4.de
Veer AJ, Bos JT, Niezen-de Boer RC, Böhmer CJ, Francke AL.
Symptoms of gastroesophageal reflux disease in severely mentally
retarded people: a systematic review. BMC Gastroenterol 2008;11:8-23.
5.Pessaux
P, Arnaud JP, Delattre JF, Meyer C, Baulieux J, Mosnier H.
Laparoscopic Antireflux Surgery. Arch Surg 2005;140:946-51.
6.Sgromo
B, Irvine LA, Cuschieri A, Shimi SM. Long-term comparative outcome
between laparoscopic total Nissen and Toupet fundoplication:
Symptomatic relief, patient satisfaction and quality of life. Surg
Endosc 2008;22:1048-53.
7.Catto-Smith
AG, Jimenez S. Morbidity and mortality after percutaneous endoscopic
gastrostomy in children with neurological disability. J Gastroenterol
Hepatol 2006;21:734-8.
8.ONeill
JK, ONeill PJ, Goth-Owens T, Horn B, Cobb LM. Care-giver
evaluation of anti-gastroesophageal reflux procedures in
neurologically impaired children: what is the real-life outcome? J
Pediatr Surg 1996;31:375-80.
9.Tawfik
R, Dickson A, Clarke M, Thomas AG. Caregivers perceptions
following gastrostomy in severely disabled children with feeding
problems. Dev Med Child Neurol 1997;39:746-51.
10.Srivastava
R, Downey EC, Feola P, et al. Quality of life of children with
neurological impairment who receive a fundoplication for
gastroesophageal reflux disease. J Hosp Med 2007; 2:165-73.
11.Lee
SL, Sydorak RM, Chiu VY, Hsu JW, Applebaum H, Haigh PI. Long-term
antireflux medication use following pediatric nissen fundoplication.
Arch Surg 2008;143:873-6.
12.Capito
C, Leclair MD, Piloquet H, Plattner V, Heloury Y, Podevin G.
Long-term outcome of laparoscopic Nissen-Rossetti fundoplication for
neurologically impaired and normal children. Surg Endosc
2008;22:875-80.
13.Galvani
C, Fisichella PM, Gorodner MV, Perretta S, Patti MGP. Symptoms are a
poor indicator of reflux status after fundoplication for
gastroesophageal reflux desease. Arch Surg 2003;138:514-9.
14.Sleigh
G, Broklehurst P. Gastrostomy feeding in cerebral palsy: a systematic
review. Arch Dis Child 2004;89:534-9.
15.
Morrow AM, Quine S, Loughlin EVO, Craig JC. Different priorities: a
comparison of parents and health professionals
perceptions of quality of life in quadriplegic cerebral palsy. Arch
Dis Child 2008;93:119-25.
Vuoi citare questo contributo?