Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Novembre 2004 - Volume VII - numero 10
M&B Pagine Elettroniche
Contributi Originali - Ricerca
Infezione
delle vie urinarie e reflusso vescico-ureterale.
Incidenza
del danno cicatriziale renale in una casistica pediatrica
Day
Hospital di Nefrologia, Clinica Pediatrica, Università di
Brescia
Urinary
tract infection and vescicouretral reflux.
The
incidence of the renal scar in a pediatric population
Key
words: Vesicoureteral reflux, diagnosis, renal scar, natural
history
Summary.
In the Nephrological Unit of the Children's hospital in Brescia, over
a period of 10 years, 214 children have been diagnosed a
vesicoureteral reflux (VUR) by cystourethrography. VUR was
monolateral in 67% of cases and bilateral in 33 cases. Only 30 (10%)
VUR were of 4th-5th grade. All cases underwent a kidney ultrasound
which was abnormal in 51 cases 24%). Renal scintigraphy was performed
in 186 cases and was abnormal in 72 children. At scintigraphy, in
patients with VUR of 4th-5th grade, renal scar was present in 61% and
83% of cases, respectively. Spontaneous healing of VUR occurred in
84% of cases, while 11% underwent surgery.
L'infezione
delle vie urinarie (IVU) è frequente in età pediatrica
e spesso misconosciuta a causa della scarsissima e spesso forviante
sintomatologia clinica. Per altro è noto che l'IVU,
soprattutto se recidivante, può essere espressione di un
sottostante reflusso vescico ureterale (RVU).
L'importanza di una corretta diagnosi iniziale e di un protocollo diagnostico atto ad evidenziare eventuali malformazioni viene stressato dalla mole d'informazioni e studi tutti concordi nell'individuare gravi sequele a distanza in questi bambini1,2,3 . Infatti secondo i dati forniti dall'Italkid Project4 il 20-30% di bambini con insufficienza renale terminale in trattamento conservativo risulta essere stato primitivamente affetto da RVU.
Nel nostro studio abbiamo analizzato una casistica pediatrica di 214 bambini affetti da RVU monolaterale o bilaterale, per un totale di 285 unità refluenti, allo scopo di valutare l'incidenza del danno cicatriziale renale e la percentuale di guarigione spontanea del reflusso.
L'importanza di una corretta diagnosi iniziale e di un protocollo diagnostico atto ad evidenziare eventuali malformazioni viene stressato dalla mole d'informazioni e studi tutti concordi nell'individuare gravi sequele a distanza in questi bambini1,2,3 . Infatti secondo i dati forniti dall'Italkid Project4 il 20-30% di bambini con insufficienza renale terminale in trattamento conservativo risulta essere stato primitivamente affetto da RVU.
Nel nostro studio abbiamo analizzato una casistica pediatrica di 214 bambini affetti da RVU monolaterale o bilaterale, per un totale di 285 unità refluenti, allo scopo di valutare l'incidenza del danno cicatriziale renale e la percentuale di guarigione spontanea del reflusso.
L'infezione
delle vie urinarie (IVU) è frequente in età pediatrica
e spesso misconosciuta a causa della scarsissima e spesso forviante
sintomatologia clinica. Per altro è noto che l'IVU,
soprattutto se recidivante, può essere espressione di un
sottostante reflusso vescico ureterale (RVU).
L'importanza
di una corretta diagnosi iniziale e di un protocollo diagnostico atto
ad evidenziare eventuali malformazioni viene stressato dalla mole
d'informazioni e studi tutti concordi nell'individuare gravi
sequele a distanza in questi bambini1,2,3
. Infatti secondo i dati forniti dall'Italkid Project4
il 20-30% di bambini con insufficienza renale terminale in
trattamento conservativo risulta essere stato primitivamente affetto
da RVU.
Nel
nostro studio abbiamo analizzato una casistica pediatrica di 214
bambini affetti da RVU monolaterale o bilaterale, per un totale di
285 unità refluenti, allo scopo di valutare l'incidenza del
danno cicatriziale renale e la percentuale di guarigione spontanea
del reflusso.
Nel corso
di 10 anni, dal Gennaio 1992 al Dicembre 2002, sono stati seguiti
presso il Day Hospital di Nefrologia della Clinica Pediatrica
dell'Università di Brescia 214 bambini affetti da RVU: tali
pazienti, 82 maschi e 132 femmine, avevano un'età compresa
tra 20 giorni e 10 anni e 6 mesi (età media 2 anni e 3 mesi).
La
diagnosi di IVU veniva posta in presenza di un'urinocoltura
positiva per una specie batterica in carica significativa, superiore
a 100.000 colonie per ml di urina con concomitante esame urine
patologico per presenza di leucocitaria, e/o ematuria e/o nitriti
positivi e/o ipostenuria. L'urocoltura veniva effettuata nel
bambino collaborante tramite raccolta del mitto intermedio in
contenitore sterile previo accurato lavaggio dei genitali esterni.
Nel lattante abbiamo utilizzato appositi sacchetti adesivi avendo
cura di sostituirli ogni 30 minuti se il bambino non aveva urinato,
lavando ogni volta i genitali esterni. L'insemenzamento del
materiale raccolto in provetta sterile veniva effettuato entro 30
minuti; se ciò non era possibile la coltura veniva allestita
entro le 12-24 ore successive e pertanto le urine venivano conservate
in frigorifero a 4 °C.
Abbiamo
stabilito di distinguere la sede dell'infezione in base alla
presenza o meno di dati clinico–laboratoristici. La presenza di
febbre superiore a 38°C, una VES superiore a 25 mm, una PCR
superiore a 29 mg/mL e una leucocitosi neutrofila venivano riferiti
dati probanti per la diagnosi di pielonefrite acuta.
Tutti i
bambini affetti da IVU erano sottoposti a trattamento antibiotico;
venivano impiegati amoxiciclina più acido clavulanico, o
ceftriaxone, o cefotaxime per via parenterale nei neonati con
pielonefrite acuta e nei bambini che presentavano vomito,
disidratazione e maggiore compromissione delle condizioni generali.
Veniva invece impiegato un trattamento orale con amoxiciclina più
acido clavulanico o cefalosporine di II o III generazione o
cotrimoxazolo, nelle infezioni delle basse vie urinarie ed in tutti i
bambini più grandi indipendentemente dalla sede di infezione.
Il
trattamento con impiego di due antibiotici (ceftazidime o ceftriaxone
più amikacina, o ampicillina più gentamicina) veniva
riservato ai neonati ed ai lattanti con sepsi. L'efficacia della
terapia veniva valutata, sulla scorta dell'antibiogramma, in base
alla rapida risoluzione dello stato febbrile, oltre che alla
negativizzazione dell'urocoltura eseguita dopo 4 giorni di
trattamento. La durata del trattamento è stata di 12 giorni
per le pielonefriti acute e di 5-7 giorni per le IVU basse ed è
sempre stata seguita da antibiotico profilassi serale fino
all'esecuzione della cistouretrografia minzionale.
Tutti i
bambini sono stati sottoposti a un'ecografia renale e vescicale. Il
grado di dilatazione riscontrato a carico del sistema calicopielico
ed ureterale veniva definito come calicopielectasia o idronefrosi in
base al valore della dilatazione stessa; veniva definita idronefrosi
una dilatazione calicopielica che superava i 10 mm. Si definiva
inoltre idroureteronefrosi l'idronefrosi associata alla dilatazione
dell'uretere omolaterale.
La
diagnosi di RVU è stata posta in seguito all'esecuzione di
una cistouretrografia (CUM) con mezzo di contrasto: tale esame è
sempre stato eseguito a distanza di quattro settimane dall'infezione
acuta, dopo aver verificato la totale sterilizzazione delle urine.
Tutti i
bambini sono stati sottoposti a controlli seriati dell'esame delle
urine e dell'urocoltura per evidenziare l'eventuale recidiva
della sepsi urinaria. All'inizio e nel corso del follow up tutti i
bambini venivano sottoposti a controllo dei parametri bioumorali di
funzione renale, a valutazione dell'equilibrio acido base,
dell'osmolarità urinaria, degli elettroliti ematici e
urinari. Nei casi affetti da nefropatia da reflusso o da ipodisplasia
renale venivano valutate annualmente l'escrezione di microalbumina
e β2 microglobulina urinarie.
In 186
casi abbiamo ottenuto il consenso dai genitori per eseguire una
scintigrafia renale (in 125 casi con 99mTc-DMSA e in 61
casi con 123I-Hippuran): le immagini ottenute con la
scintigrafia renale ci hanno consentito di evidenziare danni renali
di varia entità che abbiamo definito piccole cicatrici (grado
I dell'IRSC), grave danno cicatriziale (grado II e III) e
ipodisplasia renale (grado IV). Un secondo controllo cistografico con
radionuclidi veniva eseguito a distanza di 18 mesi ed in caso di RVU
persistente, veniva effettuato anche un terzo controllo a 36 mesi.
Abbiamo
utilizzato in 17 casi l'esame videocistourodinamico che ci ha
consentito di eseguire un esame cistografico unitamente ad uno studio
funzionale dell'attività vescicale.
Nei casi
in cui era evidenziato un RVU grave o refrattario al trattamento
medico, completato lo studio diagnostico strumentale, veniva deciso
il trattamento in collaborazione con l'equipe chirurgica.
La
maggior parte dei bambini sono giunti all'osservazione per IVU
diagnosticate ambulatorialmente o in seguito ad un ricovero in
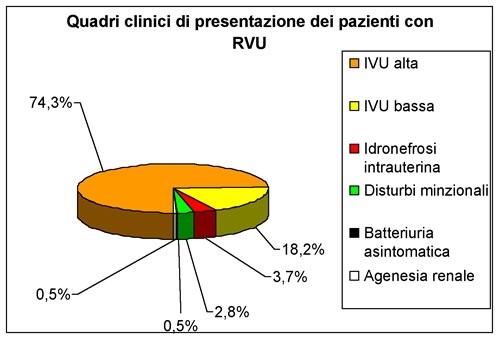
ospedale; in particolare il 74,3% dei casi aveva presentato sintomi
riferibili ad una pielonefrite acuta, mentre nel 18,2% dei casi era
stata posta diagnosi di infezione delle basse vie urinarie.
Inoltre
nel 2.8% dei bambini la diagnosi di RVU era stata posta dopo aver
eseguito un esame cistovideourodinamico nel sospetto, poi confermato,
di instabilità detrusoriale; nel 3.7% la cistouretrografia era
stata eseguita per il riscontro ecografico intrauterino di
idronefrosi, successivamente confermato alla nascita.
Nei
restanti 2 casi (0,9%) la CUM è stata eseguita in un paziente
per batteriuria asintomatica recidivante e nell'altro in quanto
affetto da agenesia renale monolaterale (grafico
n. 1)
Tutti i
bambini sono stati sottoposti ad ecografia renale.
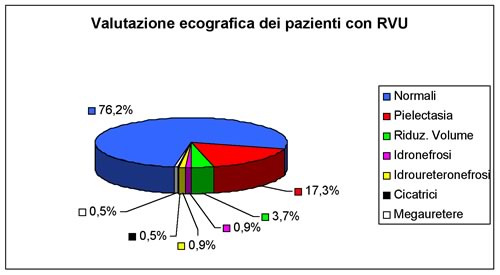
In 51
pazienti (23,8%) è stata riscontrata la presenza di un quadro
patologico e più precisamente: in 37 bambini era presente una
calicopielectasia (in 31 bambini era monolaterale, in 6 bilaterale),
in 2 bambini un'idronefrosi (in un 1 bambino era bilaterale), in 2
bambini era segnalata una idroureteronefrosi monolaterale, in 8 era
presente un'asimmetria della taglia renale, in un caso era evidente
un esito cicatriziale, in un caso era segnalato un megauretere. Nei
restanti 163 bambini non erano evidenti all'ecografia renale e
vescicale anomalie morfologiche a carico degli organi studiati
(grafico
n. 2).
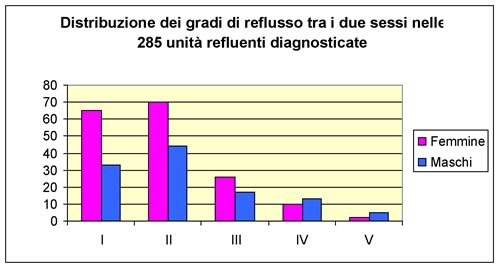
In tutti
i bambini è stata eseguita una cistouretrografia minzionale
con mezzo di contrasto che ha portato alla diagnosi di 143 RVU
monolaterali (66,8%) e 71 RVU bilaterali (33,2%) per un totale di 285
unità refluenti (UR) il cui grado è stato classificato
secondo l'IRSC e la cui distribuzione è riportata nelgrafico
n. 3.
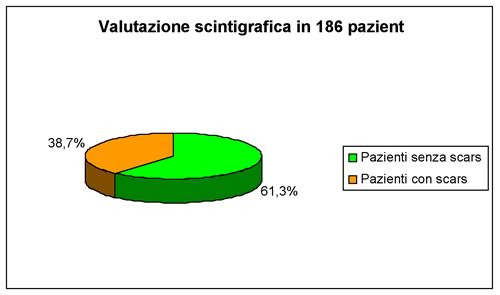
E'
stata eseguita una scintigrafia renale con DMSA in 125 pazienti (per
un totale di 163 unità refluenti), mentre in 61 pazienti è
stata eseguita una scintigrafia renale sequenziale con Hippuran, (per
un totale di 92 unità refluenti). Tali esami sono risultati
patologici in 72 bambini (38,7% dei casi), mentre in 114 bambini
(61,3% dei casi) la scintigrafia renale non ha evidenziato esiti
cicatriziali, né riduzione della taglia renale per un totale
di 174 unità refluenti, come si evidenzia dal grafico
n. 4.
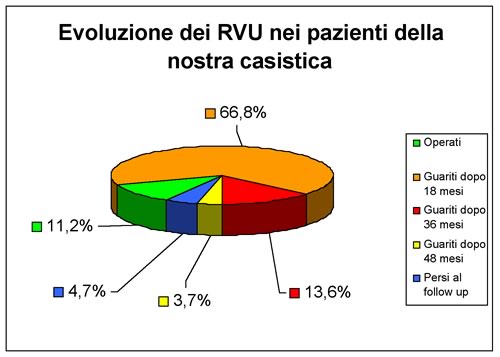
Abbiamo
ottenuto la guarigione spontanea del RVU nel 84,1% dei pazienti, e
più precisamente nel 66,8% il RVU si era risolto dopo 18 mesi
dalla diagnosi e nel 13,6% dei casi a distanza di 36 mesi. Nel 3,7%
dei casi a distanza di 36 mesi persisteva un reflusso di I grado che
abbiamo dichiarato clinicamente guarito, dopo un ulteriore periodo di
osservazione di 12 mesi, con urocolture persistentemente negative
anche dopo la sospensione della profilassi antibiotica serale.
Ventiquattro
bambini (pari all'11,2% dei casi) invece sono stati sottoposti a
trattamento chirurgico in quanto affetti da RVU di grado più
elevato o associato ad altre malformazioni delle vie urinarie, mentre
un 4,7% è stato perso al follow up (grafico
n. 5).
Abbiamo
osservato una maggior incidenza (61,7%) di RVU nel sesso femminile in
accordo con quanto riportato da alcuni gruppi5,6,
, ma in apparente contrasto con quanto riportato da altri autori7,8,9
che hanno riscontrato un'eguale frequenza di RVU nei due sessi,
quando questo era associato ad IVU. In effetti, se si considera che
l'IVU è più frequente nelle femmine, ad eccezione del
periodo neonatale, e che l'IVU è l'evento che solitamente
porta alla diagnosi di RVU, la maggior incidenza osservata nella
nostra casistica a carico del sesso femminile è probabilmente
da porre in relazione al fatto che l'IVU è stata il quadro
patologico di presentazione in assoluto più frequente tra i
bambini da noi studiati (grafico
n. 1).
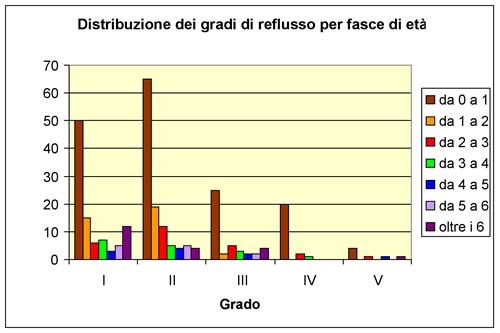
Inoltre
in accordo con quanto riportato in letteratura10
, il 55,6% dei bambini con RVU aveva un'età inferiore ad un
anno ed in questo gruppo di pazienti si è osservata una netta
prevalenza (80%) dei reflussi più gravi (IV-V grado) rispetto
agli altri gruppi di età, come si evidenzia dalla grafico
n. 6; in particolare abbiamo trovato solo 6 RVU di grado
superiore al III in bambini di età maggiore al primo anno di
età e ciò può essere spiegato da un
miglioramento spontaneo che viene riportato come caratteristico della
storia naturale del RVU.
Numerosi
autori infatti hanno riportato un miglioramento ed una guarigione
spontanea del RVU durante il follow up: Edwarts e coll.11
hanno riportato la scomparsa del RVU nel 71% dei bambini osservati
per un periodo di 15 anni; Goldraich e coll.12
segnalano la scomparsa del RVU nel 65% dei casi osservati per 4-5
anni. Pertanto si può ipotizzare che i bambini con RVU giunti
più tardivamente alla nostra osservazione, in realtà
avessero sofferto, nei primi mesi o anni di vita di un RVU di più
grave entità.
L'ecografia
renale, eseguita in tutti i bambini nella prima parte della
diagnostica, è risultata scarsamente sensibile nel
diagnosticare reflussi di grado lieve e moderato, nel fornire
indicazioni circa l'entità del RVU e l'eventuale presenza
di “scars”: infatti sono state riscontrate alterazioni
ecografiche solo nel 15,3% dei reflussi di I, II e III grado, mentre
nei 30 reflussi di grado più elevato (IV e V grado) l'esame
era patologico nel 63,3% dei casi e l'alterazione ecografica più
rappresentativa è stata la dilatazione calicopielica (74,1%
delle ecografie patologiche) (grafico
n. 2).
La
presenza di danno renale (piccole cicatrici, grave danno
cicatriziale, ipodisplasia renale) è stata documentata
mediante l'impiego della scintigrafia renale ed era presente nel
38,7% dei bambini esaminati (per un totale di 81 unità
refluenti) mentre l'esame è risultato privo di alterazioni
nel 61,3% dei casi (grafico
n. 4).
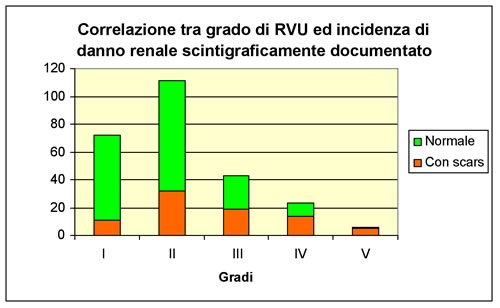
In realtà
tra i pazienti in cui abbiamo ottenuto il consenso ad eseguire la
scintigrafia renale i danni renali prevalgono in quelli con RVU di
grado più severo come si evince dal grafico
n. 7. E' importante rilevare che l'incidenza di “scars”
varia significativamente con il grado del RVU al punto che nei
pazienti portatori di RVU di IV e V grado il danno renale è
presente rispettivamente nel 60,8% dei pazienti con RVU di IV grado e
in 83,3% dei pazienti con RVU di V grado (in 5 casi su 6), e ciò
in accordo con i dati di letteratura. Infatti viene riportata la
presenza di cicatrici renali nei pazienti con una diversa incidenza a
seconda degli autori; in particolare Minnimberg13
riporta un'incidenza di “scars” del 34%, mentre secondo Scott e
Stansfeld14
l'incidenza è pari al 85% dei casi.
Viene
inoltre confermato che l'incidenza del danno renale correla in modo
inversamente proporzionale all'età del paziente15,16,17
; infatti il 58% degli esami patologici si riferisce a bambini entro
il primo anno di vita: di questo gruppo fanno parte 13 pazienti con
ipodisplasia renale monolaterale associato a RVU di grado elevato. Si
tratta di un gruppo di bambini, 9 maschi e 4 femmine, con grave danno
renale già presente in epoca neonatale, in cui il danno è
proporzionale alla severità del reflusso18,19,20
ed è rappresentato da perdita globale di parenchima renale, a
differenza del danno secondario ad IVU che è invece
prevalentemente di tipo focale. Tali danni congeniti originerebbero
da un alterato sviluppo del blastema metanefrogeno conseguenti a
reflussi sterili fetali a pressione vescicale elevata 21.
Il RVU è
l'anomalia di più frequente riscontro nei bambini con
infezione delle vie urinarie. Per la gravità delle sequele che
possono derivare da tale anomalia morfofunzionale (“scar”,
ipertensione, complicanze gravidiche, parti prematuri e insufficienza
renale cronica), è indispensabile una diagnosi precoce seguita
da adeguato trattamento e follow up.
Dall'analisi
della nostra casistica emerge che:
- viene confermato che l'IVU è la modalità di presentazione del RVU più frequente, in particolare la pielonefrite acuta;
- viene inoltre confermato che l'incidenza del danno renale correla in modo inversamente proporzionale con l'età del bambino e in modo direttamente proporzionale con il grado del reflusso.
- abbiamo ottenuto un'elevata percentuale di guarigione nei RVU di grado medio-lieve: ciò avvalora il trattamento medico del RVU e ci induce a protrarlo per lungo tempo anche nei RVU bilaterali;
- fanno eccezione alcuni RVU di grado elevato che nella nostra casistica sono risultati molto frequentemente associati a danno renale scintigraficamente documentato, per i quali il trattamento chirurgico deve essere preso in considerazione.
- BAILEY R.R.: Vesico ureteric reflux in healty infants and children. Hodson J Kincaid-Smith P. (cds) Reflux Nephropaty ; New York; Masson p. 59, 19.
- WINBERG J. ANDERSON H. J. BERGSTROM. T. JACOBSSON ,B. LARSON AND LINCOLN: Epidemiology of symptomatic urinary tract infection in childhood, Acta Paed. Scand. suppl , 252, p. 1, 1974
- BERGER R.E, ANSELL J.S, SHURTLEFF D,B. et al, Vescicureteral reflux in children with uremia : prognostic indicators for treatment and survival Jama 246 : 56 , 1981.
- ARDISSINO G: Epidemiology of Chronic Renal Failure in Children: Data from the Italkid Project. Pediatrics 2003; 111(4):382-387.
- KING LR, SURIAN MA, WENDEL RM et al. Vesico ureteral reflux: a classification based on cause and the results of treatment. JAMA 1968; 203:169
- MacGREGOR ME, FREEMAN P. Childhood urinary infection associated with vesico-ureteral reflux. QJ Med 1975; 44:481
- BAKER R, MAXTED DW, MAYLATH J et al. Relation to age, sex and infection to reflux data indicating high spontaneous cure rate in pediatric patients.J Urol
- KINCAID-SMITH P, BECKER GJ. Reflux nephropathy and chronic atrophic pyelonephritis: a rieview. J Infect Dis 1978; 138:774.
- BAKER R, BARBARIS HT. Comparative results of urological evaluation of children with initial and recurrent urinary tract infection. J Urol 1976; 116:503.
- WINBERG J, BOLLGREN I, KALLENINS G et al. Clinical pyelonephritis and focal scarring; a selected review of pathogenesis, prevention and prognosis. Pediatr Clin North AM 1982; 29:801
- EDWARTS D, NORMAND ICS, PRESCOD N et al. Disappearance of vesico-ureteral reflux during long-term prophylaxis of urinary tract infection in children. Br Med J 1977;2:285.
- GOLDRAICH NP, GOLDRAICH IH, ANSELMI OE et al. Reflux nephropathy: the clinical picture in South Brazilian children. Contr Nephrol 1984; 38:52
- MINNINBERG D.T.: Preventing complications of vescicoureteral reflux. Infect Surg, 5:203, 1986.
- SCOTT JES, STANSFELD JM. Ureteric reflux and kidney scarring in children.Arch. Dis. Child. 43:408-470, 1968 .
- HODSON CJ, MALING TMJ, MC MANAMON PJ. et al.The pathogenesis of reflux nephropathy (chronic atrophic pyelonephritis). Br. J. Radiol, (suppl. 31), 1, 1975.
- SMELLIE J., EDUARDS D., HUNTERN I.C.S. and PRESCOD M.: Vescico ureteric reflux and renal scarring, Kidney Int. (suppl.4) p.5ó5, 1975.
- WINTER A.L., BRIAN E., HARDY, DOUGLAS :Acquired renal scars in children.J. of Urology. vol 129, 1983.
- FRIEDLAND GW. The voiding cystogram: an unreliable study. In: Hodson J, Kincaid-Smith P, eds. Reflux Nephropathy. New York. Mason, 1979;93-99.
- HODSON CJ, MALING TMJ, MC MANAMON PJ. et al.The pathogenesis of reflux nephropathy (chronic atrophic pyelonephritis). Br. J. Radiol, (suppl. 31), 1, 1975.
- SCOTT JES, STANSFELD JM. Ureteric reflux and kidney scarring in children.Arch. Dis. Child. 43:408-470, 1968 .
- HIEP T, CRAIG A, STUART B. 99 m-technetium-dimercaptosuccinic acid renal scintigraphy abnormalities in infants with sterile high grade vesicoureteral reflux. J Urol 2000; 164: 1674-1679.
Vuoi citare questo contributo?
