Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Dicembre 2010 - Volume XIII - numero 10
M&B Pagine Elettroniche
Pediatria per immagini
Febbre
di origine sconosciuta, radiografia del torace e
risonanza
dellencefalo
Clinica
Pediatrica, IRCCS Burlo Garofolo, Trieste
Indirizzo
per corrispondenza: pastore_serena@libero.it
Una
ragazzina di 14 anni affetta da sindrome di Down viene alla nostra
attenzione in quanto da un mese presenta vomito, astenia,
inappetenza, dolore addominale e febbre con calo ponderale di 15 kg.
Nessun beneficio dopo trattamento antibiotico, dapprima amoxicillina
e azitromicina, e poi con ceftriaxone.
Allesame
obiettivo nulla da segnalare tranne linfoadenopatia laterocervicale e
sottomandibolare.
Gli esami
di laboratorio evidenziano un marcato aumento degli indici di
flogosi: VES 102 mm/h, PCR 12.7 mg/dl.
Durante
la prima notte di ricovero compare polipnea, dispnea ed episodi di
desaturazione fino a 83%, per cui diventa necessaria
lossigeno-terapia.
Viene
dunque eseguita una radiografia del torace che mostra un quadro di
infiltrazione micronodulare bilaterale diffusa (Figura
1) confermato anche alla TAC (Figura 2).
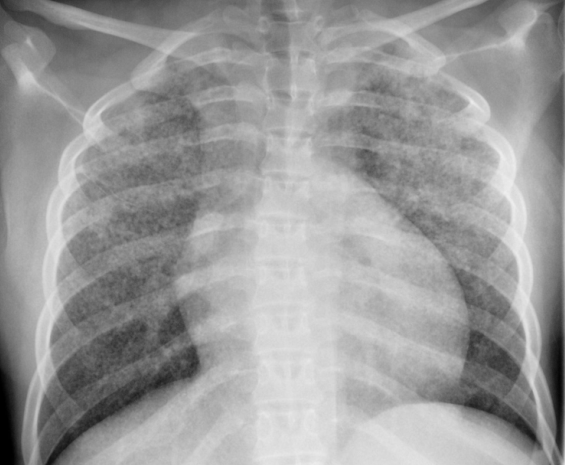
Figura
1. Diffusamente e bilateralmente sono presenti innumerevoli
noduli millimetrici, ben definiti, di 1-4 mm di diametro, distribuiti
prevalentemente nei campi polmonari superiori.
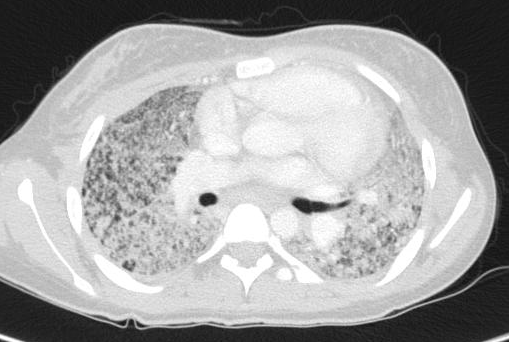
Figura
2. Presenza di numerosissime piccole opacità di tipi
interstiziale e micronodulare, grossolane tumefazioni linfonodali in
sede mediastinica.
Tubercolosi
miliare.
Mantoux e
QuantiFERON risultano positivi e nellaspirato ipofaringeo
vengono isolati bacilli acido-alcool-resistenti.
Si avvia
terapia con rifamipicina (20 mg/kg/die), isoniazide (10 mg/kg/die),
pirazinamide (40 mg/kg/die), amikacina (15 mg/kg/die).
Vista la
persistenza del vomito, viene effettuata anche una risonanza
magnetica cerebrale (RMN) encefalo con mezzo di contrasto che mostra
multiple lesioni cerebrali circolari, alcune con forma ad anello dopo
captazione del mezzo di contrasto, compatibili con tubercolomi
(Figura 3). Eseguita anche unecografia
addominale che evidenzia quattro lesioni circolari a livello epatico,
anchesse accordabili con tubercolomi.
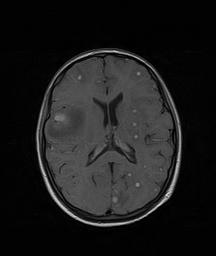
Figura
3. Bilateralmente si evidenziano numerosissime lesioni
rotondeggianti iso-ipointense in T1, con netto enhancement dopo mdc,
delle dimensioni comprese tra 5-7 mm e con edema perilesionale.
Diverse di queste lesioni presentano il centro ipointenso in T1, da
necrosi caseosa, con impregnazione periferica ad anello dopo mdc; la
lesione di dimensioni maggiori è localizzata in sede parietale
destra, con marcato edema perilesionale, che causa minima
compressione del corno frontale di destra e modesto shift della linea
mediana verso sinistra.
Dalla
coltura dellaspirato ipofaringeo si isola un ceppo di
Mycobacterium bovis resistente alla pirazinamide, che si
sostituisce dunque con letambutolo.
La
contemporanea ottimizzazione della terapia steroidea (prednisone 1
mg/kg endovena) porta infine a una risoluzione completa dei sintomi.
La
tubercolosi miliare è la forma più comune in età
pediatrica, e nei pazienti immunodepressi e malnutriti. I sintomi e i
segni della tubercolosi miliare sono spesso esigui rispetto al grado
di lesioni polmonari viste alla radiografia; più del 50% dei
bambini con tubercolosi radiologicamente moderata o grave non hanno
unobiettività patologica. Lesordio è
sovente insidioso con sintomi aspecifici quali anoressia, calo
ponderale e febbricola1.
Linteressamento
del sistema nervoso centrale (SNC) si verifica in circa l1%
dei pazienti con tubercolosi attiva. Mycobacterium dal polmone
raggiunge per via ematogena lencefalo e il midollo spinale,
dove forma dei foci subpiali e subependimali. In alcuni soggetti i
foci si rompono e la disseminazione dei batteri nello spazio
subaracnoideo causa la meningite; in altri, i foci si allargano fino
a formare tubercolomi senza interessamento meningeo.
I
tubercolomi cerebrali sono spesso asintomatici; a seconda della loro
localizzazione possono dare segni neurologici focali che sono
tuttavia poco frequenti nel bambino. La RMN encefalica rappresenta il
gold standard diagnostico: i tubercolomi appaiono come lesioni
circolari con forma ad anello dopo captazione del mezzo di contrasto,
circondate da edema2.
Nel
sospetto di malattia tubercolare bisogna avviare tempestivamente la
terapia in quanto il ritardo terapeutico è associato a un
elevato rischio di morte e sequele neurologiche.
Il regime
classico è rappresentato dallassociazione di
rifampicina e isoniazide con laggiunta della pirazinamide nei
primi due mesi. Mycobacterium bovis è sovente
resistente alla pirazinamide (in una casistica americana ben l89%
dei casi3) per cui questultima viene sostituita con
letambutolo.
Nelle
forme cerebrali può essere utile inizialmente associare un
aminoglicoside come lamikacina per la sua buona penetrabilità
attraverso la barriera emato-encefalica. Non ci sono dati sufficienti
che stabiliscono la durata del trattamento anti-tubercolare nei casi
di localizzazione encefalica, ma sembra ragionevole proseguire per
9-12 mesi1,2.
Pazienti
che sono trattati con una terapia ottimale possono avere un aumento
paradosso del numero di tubercolomi encefalici4. La causa
di questo fenomeno non è stata individuata ma tale evento non
deve essere considerato un fallimento del trattamento.
Non ci
sono in letteratura trial controllati che hanno esaminato se i
pazienti con tubercolomi cerebrali senza meningite beneficiano
dellaggiunta dello steroide. Esistono comunque pubblicazioni
aneddotiche sullefficacia del cortisone nel ridurre le
dimensioni dei tubercolomi e ledema perilesionale e
conseguentemente nellalleviare i sintomi5.
In alcuni
bambini affetti da tubercolosi miliare severa la terapia cortisonica
determina un drastico miglioramento del quadro. Lo schema più
utilizzato prevede lutilizzo del prednisone al dosaggio di 1-2
mg/kg al giorno per 4-6 settimane con successivo scalo graduale.
Il quadro
polmonare radiologico può non risolversi per molti mesi; anche
i tubercolomi cerebrali possono persistere per mesi e persino per
anni.
1.
Kliegman, Behrman, Jenson, Stanton, Nelson Textbook of Pediatrics,
18th Edition.
2.
Thwaites G, Fisher M, Hemingway C, et al.
British Infection Society guidelines for the diagnosis and treatment
of tuberculosis of the central nervous system in adults and children.
J Infect 2009;59:167-87.
3.
Hlavsa MC, Moonan PK, Cowan LS, et al.
Human tuberculosis due to Mycobacterium
bovis in the United States, 1995-2005.
Clin Infect Dis 2008;47:168-75.
4.
Lizarazo J. Paradoxical appearance of encephalic tuberculomas during
treatment for tuberculosis in immunocompetent patients. Biomedica
2004;24(Supp 1):34-42.
5.
Mazodier K, Bernit E, Faure V, et al. Central nervous tuberculosis in
patients non-VIH: seven case reports. Rev Med Interne. 2003
Feb;24:78-85.
Vuoi citare questo contributo?
