Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Gennaio 2010 - Volume XIII - numero 1
M&B Pagine Elettroniche
Newsletter pediatrica
Tratto
da:
Newsletter
pediatrica - La sorveglianza della letteratura
per il pediatra
Fattori
di rischio associati con lo sviluppo di eczema a un anno di vita.
Il pesce introdotto prima dei 9 mesi è protettivo
Il pesce introdotto prima dei 9 mesi è protettivo
Early
introduction of fish decreases the risk of eczema in infants
Alm B,
Aberg N, Erdes L, et al.
Arch
Dis Child 2009;94:11-5.
Obiettivo
di questo studio di coorte era quello di studiare la prevalenza di
eczema nei bambini della Svezia occidentale, descrivere tempi e
modalità di introduzione dei cibi e stabilire i fattori di
rischio associati con lo sviluppo di eczema a un anno di vita. Per
raggiungere questi obiettivi è stata reclutata una coorte di
nati nel 2003 nella Svezia occidentale. Su un totale di 16.682 nati,
8176 famiglie (50%) sono state casualmente selezionate a partecipare
allo studio. A queste famiglie, quando il bambino aveva 6 mesi e 1
anno di età, è stato spedito un questionario per
raccogliere informazioni su: condizioni familiari e ambientali,
storia perinatale, fumo, allattamento materno, introduzione dei cibi
solidi, malattie sviluppate nel primo anno di vita, presenza di
eczema e diagnosi di allergia alimentare, presenza in casa di animali
con pelo. La restituzione dei due questionari con i dati valutabili è
avvenuta per 4921 bambini (60,2% della popolazione selezionata).
Alletà di un anno il 20,9% di questi bambini presentava
o aveva presentato eczema, con unetà media allesordio
di 4 mesi. Rispetto alla presenza di questa condizione, allanalisi
multivariata risultavano essere fattori di rischio la familiarità
per eczema, particolarmente nei fratelli (OR 1,87; IC 95% 1,50-2,33)
o nella madre (OR 1,54; IC 95% 1,30-1,84) e lallergia alle
proteine del latte vaccino (OR 3,64; IC 95% 2,35-5,64). Risultavano
invece essere fattori protettivi lintroduzione del pesce prima
dei 9 mesi di età vs introduzione successiva (OR 0,76; IC 95%
0,62-0,94) e lavere in casa un uccellino vs non averlo (OR
0,35; IC 95% 0,17- 0.75). Gli Autori concludono che nella popolazione
che ha partecipato allo studio un bambino su cinque presentava eczema
nel primo anno di vita. La familiarità per eczema aumentava il
rischio, mentre la precoce introduzione del pesce e la presenza in
casa di un uccellino lo riduceva. Va evidenziato che leffetto
protettivo dellassunzione di pesce, già descritto
in altri studi, non sembra influenzato dal tipo di pesce consumato e
quindi dalleffetto degli acidi omega 3. Allattamento al seno,
presenza in casa di un animale con pelo e epoca di introduzione di
latte e uovo non sembrano invece influenzare il rischio.
Commento
I
risultati dello studio, pur a rischio di bias di selezione, vista la
modalità di reclutamento (questionario postale) e la
percentuale di risposta (60%), sono una ulteriore conferma delle
evidenze emerse negli ultimi anni da importanti studi di popolazione:
ritardare lintroduzione di alcuni alimenti (pesce, ma anche
uovo o arachidi in realtà diverse da quella italiana) non è
efficace nel ridurre i casi di eczema. La pratica clinica dovrà
necessariamente adeguarsi, rispetto a un recente passato che ha
sempre (erroneamente) sostenuto il contrario.
Per un
approfondimento sul tema alimentazione del bambino/sviluppo di
sintomi atopici rimandiamo a quanto scritto nella newsletter 22 (pag.
92-95) e al relativo Digest pubblicato su Medico e Bambino
(3/2008, pag. 190-92).
Artriti
a confronto: reumatismo articolare acuto vs artrite reattiva post
streptococcica; artrite di Lyme vs altre artriti monoartricolari
Differentiation
of post-streptococcal reactive arthritis from acute rheumatic fever
Barash J,
Mashiach E, Navon Elkan P, et al.
J
Pediatr 2008;153:696-9.
Acute
pediatric monoarticular arthritis: distinguishing Lyme arthritis from
other etiologies
Thomson
A, Mannix R, Bachur R
Pediatrics
2009 Mar;123(3):959-65.
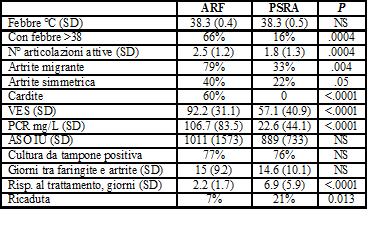
Uno
studio retrospettivo su cartelle realizzato in Israele e pubblicato
su J Pediatr ha confrontato, dal punto di vista clinico e
laboratoristico, il reumatismo articolare acuto (RAA) e lartrite
reattiva post streptococcica (ARPS), con l'obiettivo di definire se
si tratta di 2 entità cliniche distinte o varianti della
stessa malattia. Sono stati identificati, in pazienti con meno di 16
anni, 68 diagnosi di RAA (criteri di Jones) e 159 di ARPS (criteri di
Deighton). Come si può vedere nella tabella, molte sono le
differenze identificate tra le due condizioni. Il RAA ha una
presentazione più acuta, con febbre più alta, maggiore
risposta della fase acuta, maggior numero di articolazioni
interessate e interessamento cardiaco. La risposta al trattamento è
più rapida e il corso dell'artrite più breve.
All'analisi multivariata vengono identificate 4 variabili che
differivano significativamente tra RAA e ARPS e utilizzabili come
fattori discriminanti: VES, PCR, durata dei sintomi articolari dopo
avvio di terapia salicilica, ricaduta dei sintomi articolari dopo
sospensione del trattamento. Gli autori concludono che RAA e ARPS
sono due entità distinte. La diagnosi differenziale tra le due
condizioni è importate anche in termini di trattamento:
secondo lAmerican Heart Association e l'AAP la
profilassi antibiotica per le ARPS dovrebbe essere somministrata per
un anno e poi sospesa in assenza di cardite.
Uno
studio retrospettivo su cartelle pubblicato su Pediatrics si è
posto l'obiettivo di identificare i predittori clinici dell'artrite
di Lyme tra pazienti minori di 18 anni con artrite monoarticolare
acuta. Sono stati identificati 179 soggetti, tutti sottoposti ad
artrocentesi, di cui 46 (26%) con artrite settica, 55 (31%) con
artrite di Lyme, e 78 (43%) con artrite non settica non-Lyme. I
pazienti con malattia di Lyme, rispetto a quelli con artrite settica,
avevano maggiore probabilità di avere storia di puntura di
zecca (16 vs 2%), di interessamento del ginocchio (85 vs 22%), di
calore all'articolazione (60 vs 33%) e meno probabilità di
avere storia di febbre (45 vs 83%). VES e PCR sierici e conta dei
bianchi e percentuale di neutrofili nel liquido articolare erano
anche significativamente più bassi. Rispetto alle artriti non
settiche non-Lyme, erano predittivi di Lyme l'interessamento del
ginocchio (85 vs 45%) e la storia di puntura di zecca (16 vs 3%). Non
sono state messe in evidenza differenze significative tra le 3
condizioni rispetto a età di presentazione, sesso, durata dei
sintomi, presentazione durante la stagione Lyme, traumi e malattie
recenti, dolore articolare, arrossamento e limitazione funzionale.
All'analisi multivariata di confronto tra Lyme e artrite settica,
l'interessamento del ginocchio è risultato essere un
predittore positivo di Lyme, mentre la storia di febbre e l'elevata
PCR sono risultati predittori negativi. Gli autori concludono che
l'artrite di Lyme condivide molte caratteristiche sia con l'artrite
settica che con quella non settica non-Lyme. Nelle aree endemiche le
indagini per Lyme dovrebbero essere sempre realizzate in presenza di
artrite monoarticolare acuta. Lo studio conferma inoltre che in
presenza di artrite monoarticolare di ginocchio la diagnosi di Lyme
va considerata.
Collaborano
alla Newsletter un gruppo di pediatri di famiglia, ospedalieri di
primo livello, in formazione e con interesse in sanità
pubblica ed epidemiologia clinica:
Redazione:
T. Burmaz, M. Lorenzon, A. Macaluso, F. Marchetti, M. G. Pizzul, L.
Ronfani, D. Rosenwirth, R. Servello, M. Spaccini.
Milano:
E. Casiraghi, R. Cazzaniga, C. Costato, L. Crespi, G. Del Bono, M.G.
DellOro, C. Fossati, T. Fuga, G. Lietti, G. Meregalli, M.
Migliavacca, A. Pirola, P. Rogari, M. Santamaria, B. Scicchitano, M.
Spinelli, M.T. Tartero, F. Zanetto
Vicenza:
F. Andreotti, E. Benetti, F. Fusco, R. Gallo, V. Murgia, A. Pasinato,
A. Penzo, B. Ruffato, D. Sambugaro, W. Spanevello, G. Ziglio.
Verona:
M. Agostini, F. Antoniazzi, M. Baldissera, M. Bolognani, P. Brutti,
C. Chiamenti, M. Cipolli, M. Fornaro, M. Gaffuri, M. Gangemi, M. S.
Lonardi, M. Maselli, M. Nardi, M. Previdi, F. Raimo, P. Santuz, M.
Tommasi, F. Valletta, S. Zanini.
Asolo:
L. Alfonsi, B. Bologna, P. Gaiotti, C. Montini, D. Mugno, G. Toffol,
M. Zanellato, M. L. Zoccolo, P. Bonin e L. Todesco (ACP Jacopo Da
Ponte Bassano).
Vai
alleditoriale:
Gangemi
M, Ronfani L, Zanetto F. Il punto sulla Newsletter pediatrica. La
sorveglianza della letteratura per il pediatra. Medico e Bambino
2010.
I
singoli lavori tratti dalla Newsletter pediatrica nel nuovo formato
di presentazione saranno disponibili dal prossimo numero di Medico e
Bambino.
Vuoi citare questo contributo?



