Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Ottobre 2004 - Volume VII - numero 9
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Grave
stato disprotidemico da denutrizione
Clinica
Pediatrica; Spedali Civili di Brescia
Indirizzo
per corrispondenza: mcattalini@tiscali.it
Key
words: protein malnutrition; rice drink
Summary-
We report a six-months-old girl presenting with signs and symptoms of
protein malnutrition: generalized edema with a rotund sugar baby
appearance, abdominal distension and poor muscle tone. She presented
also skin lesions, extreme irritability, thin and sparse hair. All
laboratory findings supported the hypothesis of a case of
Kwashiorkor, caused probably by the replacement of milk by a rice
drink. The patient responded dramatically to appropriate nutrition
with resolution of the edema and a good weight gain. This case
emphasizes the emerging risk of Kwashiorkor in developed countries,
due to so-called “alternative” substitutes for milk or soy based
formulas.
La
malnutrizione proteica è una malattia poco frequente nel mondo
occidentale, ma è una delle principali cause di morte nei
paesi in via di sviluppo1-2
(Figura
1).
Il
ricorso ad alimenti inadeguati da un punto di vista nutrizionale come
sostitutivi del latte rappresenta però un potenziale rischio
per lo sviluppo di tale condizione anche in paesi
industrializzati3-7.
Presentiamo
un caso di Kwashiorkor secondario a nutrizione di una lattante con un
alimento del tutto inadatto alle sue esigenze nutrizionali.
A.M.,
secondogenita nata a termine da parto eutocico, giunse alla nostra
osservazione all'età di sei mesi per edema diffuso.
L'anamnesi
evidenziava perinatalità nella norma (peso alla nascita:
3155g; lunghezza alla nascita: 50 cm) e un accrescimento
staturo-ponderale regolare fino al controllo routinario del 3°
mese.
La
bambina era stata alimentata con latte materno fino ai 3 mesi;
successivamente era stato introdotto “latte di riso” su
indicazione del curante per dispepsia. I genitori avevano però
preferito utilizzare una bevanda a base di riso risultata poi
totalmente inadeguata alle esigenze nutrizionali della bambina.
All'esame
obiettivo la piccola era in condizioni scadenti, apiretica e
presentava uno stato anasarcatico. Il peso risultava nella norma
(10°-25° centile) mentre la lunghezza era < 3°
centile. La facies era mixedematosa con edema palpebrale; la cute
tesa, marmorea e translucida con dermatite eritematosa in area
perigenitale e perianale che si estendeva alla faccia interna delle
cosce.
La
piccola era ipotonica con arti inferiori abdotti ed extraruotati in
posizione supina e con scarso controllo di capo e tronco in posizione
seduta, pianto lamentoso e tendenza all'assopimento. Il volto
appariva ipomimico per la presenza dell'esteso edema che
coinvolgeva il viso oltre che il corpo. La mobilizzazione passiva del
capo evocava dolore e la motilità spontanea era ridotta ai
minimi spostamenti degli arti superiori.
Gli esami
ematochimici evidenziarono ipoalbuminemia (2,9 g/dl) e importante
ipoprotrombinemia (0%) accompagnati da anemia microcitica (Hb: 7
g/dl; GR: 2900000/mm3; MCV: 73,6 _3), acidosi metabolica (pH: 7,32;
bicarbonati: 16,3 mEq/l), ipokaliemia (2,8 mEq/l), ipocalcemia (7,2
mEq/l), ridotta densità urinaria (1002) e ridotta azotemia (5
mg/dl).
La
piccola venne perciò immediatamente infusa con albumina e, per
il grave deficit coagulativo, fu trasferita in rianimazione
pediatrica dove venne sottoposta a trasfusioni di emazie concentrate
e plasma fresco e ad una terapia correttiva dello squilibrio
idroelettrolitico.
Il giorno
seguente, al suo ritorno nel nostro reparto vennero avviati tutti gli
accertamenti bioumorali e strumentali necessari per individuare la
causa della grave ipoproteinemia presentata dalla piccola. L'ipotesi
di una ipoproteinemia da malnutrizione ci sembrava poco verosimile,
stante le buone condizioni economiche della famiglia della bambina;
tuttavia gli accertamenti eseguiti risultavano compatibili con un
grave stato di malnutrizione e avevano permesso di escludere le altre
cause di ipoprotidemia: epatopatie (normalità degli enzimi
epatici), enteropatie preoteino-disperdenti (esame chimico-fisico
delle feci negativo per proteine; chimotripsina fecale nella norma),
nefropatie (normali indici di funzionalità renale, elettroliti
urinari nella norma, iniziale proteinuria e microalbuminuria
risoltesi con la sospensione dell'infusione di albumina);
cardiopatie (ecocardiogramma ed ECG nella norma); infezioni croniche
(parametri infiammatori negativi, normale conta leucocitaria);
immunodeficienze (funzionalità linfocitaria e valori di
immunoglobuline nella norma); malattie metaboliche (aminoaciduria e
aminoacidemia compatibili con ipoprotidemia, ma non indicativi di
aminoacidopatie, acidi organici nella norma); ipotiroidismo (iniziale
deficit parziale di ormoni tiroidei risoltosi con la correzione
dell'ipoprotidemia).
I
genitori solo in un secondo momento ci hanno rilevato che, sebbene il
Curante avesse loro consigliato un latte di riso compreso tra le
formule approvate per lattanti, loro avevano preferito alimentare la
paziente con una bevanda con caratteristiche del tutto inadatte
all'alimentazione di una lattante (Tabella
1).
Il
trattamento ha previsto l'infusione di albumina, fino alla
normalizzazione del protidogramma, e la rialimentazione della
bambina. Per le scadenti condizioni generali e il rifiuto del
poppatoio la paziente è stata inizialmente alimentata mediante
Nutrizione Parenterale Totale (NPT); successivamente è stato
possibile introdurre un'alimentazione per os. Sono state introdotte
gradualmente formulazioni lattee sempre più complesse fino ad
un latte di formula adeguato all'età ed è stato
iniziato lo svezzamento.
Al
follow-up la paziente ha mostrato una ripresa della crescita
staturo-ponderale, una normalizzazione dei parametri ematochimici, e
una parziale risoluzione del deficit neurologico evidenziato (Figura
2 e 3).
La
revisione di tutte le caratteristiche presentate dal caso in
questione ci ha infine permesso di identificare ancora più
accuratamente l'ipoproteinemia presentata da A. M come un vero e
proprio caso di Kwashiorkor (Tabella
2).
La
descrizione di un caso di Kwashiorkor in un bambino proveniente da un
paese industrializzato rappresenta un'evenienza poco comune
prevalendo, nella nostra esperienza, le forme di malnutrizione
secondarie a malassorbimento. In effetti nella letteratura degli
ultimi 25 anni sono stati riportati solo un esiguo numero di casi di
malnutrizione proteica “iatrogena”4-7
. Tuttavia lo sviluppo di particolari stili di vita e di dieta, come
la vegan (un tipo di dieta vegetariana che esclude dall'alimentazione
non solo la carne ma anche tutti i derivati animali, come uovo e
latte), ha portato ad una aumentata disponibilità di alimenti
prodotti come sostitutivi del latte8.
In alcuni casi però, questi alimenti non possiedono le
caratteristiche nutrizionali del latte stesso e sono del tutto
inadatti alle esigenze nutrizionali di un lattante. L'utilizzo di
questi sostitutivi del latte, forniti per seguire particolari diete o
in seguito ad una non meglio specificata intolleranza al latte6-9
costituiscono un importante fattore di rischio per lo sviluppo di una
malnutrizione.
Una
corretta rialimentazione rappresenta il cardine della terapia del
Kwashiorkor. Per la sua formulazione è necessario considerare
le particolari condizioni metaboliche in cui questi pazienti si
trovano (deplezione idrica, eccesso di sodio corporeo, deficit di
potassio e zinco, carenza di micronutrienti) pena gravi effetti
collaterali come scompenso cardiaco, diselettrolitemie, ipoglicemie.
A questo proposito è utile segnalare che un adeguato
trattamento dei bambini con Kwashiorkor, utilizzando i protocolli
stabiliti nel 2000 dall'OMS, ha permesso in alcune esperienze di
ridurre sensibilmente la mortalità associata a questa
malattia10,11.
Nel nostro caso l'inizio della rialimentazione della bambina
mediante NPT piuttosto che mediante sondino naso-gastrico si è
resa necessaria per le gravissime condizioni generali in cui versava
la piccola che ne avevano richiesto il ricovero in rianimazione
pediatrica (e il posizionamento di un catetere venoso centrale).
Inoltre a poche ore dal ricovero, quando è stata iniziata la
rialimentazione, non eravamo in grado di formulare una diagnosi
differenziale della grave ipoprotidemia escludendo forme di
enteropatie proteino-disperdenti che potevano determinare il quadro
osservato. L'alimentazione per os inoltre è stata introdotta
già nei primissimi giorni, utilizzando pochissime quantità
di un idrolisato proteico, con lo scopo di mantenere lo stimolo alla
suzione e il transito intestinale.
Il caso
qui descritto evidenzia l'importanza di un'approfondita anamnesi
dietetica nell'approccio ad ogni paziente e la necessità di
considerare sempre, anche in paesi industrializzati, la malnutrizione
quale causa di ipoprotidemia. Il basso indice di sospetto rispetto a
tale patologie, giustificato dalla sua bassa prevalenza, potrebbe
infatti portare a ritardi diagnostici pericolosi, essendo il
Kwashiorkor condizione potenzialmente letale.
1. De
Onis M, Blössner M. The World Health Organization Global
Database on Child Growth and Malnutrition: methodology and
applications. Inter J Epidemiol 2003;32:518-526.
2. De
Onis MC, Monteiro C, Akré J. and Clugston G. The worldwide
magnitude of protein-energy malnutrition: an overview from the WHO
Global Database on Child Growth. Bulletin of the World Health
Organization 1993;71(6):703-712
3. Lozoff
B. Kwashiorkor in Cleveland. Am J Dis Child 1975;129(6):710-11.
4.
Sinatra FR, Merritt RJ. Iatrogenic kwashiorkor in infants. Am J Dis
Child 1981;135(1):21-3.
5.
Carvalho NF, Kenney RD, Carrington PH, Hall DE. Severe nutritional
deficiencies in toddlers resulting from health food milk
alternatives. Pediatrics 2001;107(4):E46
6. Liu T,
Howard RM, Mancini AJ, Weston WL, Paller AS, Drolet BA, Esterly NB,
Levy ML, Schachner L, Frieden IJ :” Kwashiorkor in the United
States: fad diets, perceived and true milk allergy, and nutritional
ignorance. Arch Dermatol. 2001;137(5):630-6.
7. Massa
G, Vanoppen A, Gillis P, Aerssens P, Alliet P, Raes M. Protein
malnutrition due to replacement of milk by rice drink. Eur J Pediatr
2001;160(6):382-4.
8.
Shinwell ED, Gorodischer R. Totally vegetarian diets and infant
nutrition. Pediatrics 1982;70(4):582-6.
9.
Christie L, Hine RJ, Parker JG, Burks W. Food allergies in children
affect nutrient intake and growth. J Am Diet Assoc
2002;102(11):1648-51.
10.
Baldissera M.: “Il trattamento della malnutrizione severa”,
Medico e Bambino 2002;3:163-68.
11. WHO
:” Management of the child with a serious infection or severe
malnutrition : guidelines for care at the first-referral level in
developing countries. “;World Health Organization 2000.
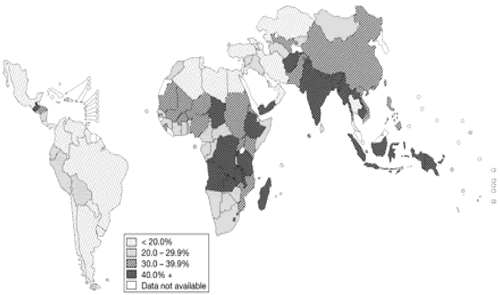
Distribuzione
mondiale del Kwashiorkor (da De Onis et al. 2003).
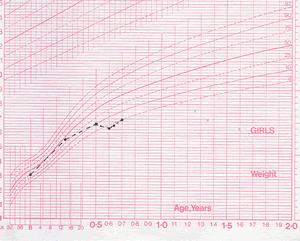
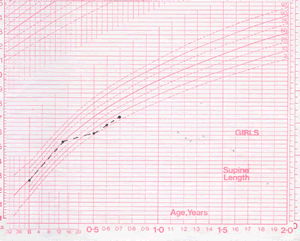
Curve
di crescita di A; è evidente il calo ponderale nel passaggio
da L.M. alla bevanda e la ripresa dell'accrescimento
staturo-ponderale con la ripresa di una normale rialimentazione
Latte
materno | Latte
formulato | Bevoriso® | |
Valore
energetico
(kcal/dl) | 67 | 60 -
75 | 61 |
Proteine
(g/dl) | 0.9 | 1.8 -
3 | 0.11 |
Lipidi
(g/dl) | 3.8 | 3.3 -
6.5 | 1.07 |
Carboidrati
(g/dl) | 7 | 7 -
14 | 12.66 |
Caratteristiche a confronto tra latte materno, latte formulato
(indicazioni CEE) e l'alimento assunto dalla piccola A.M
KWASHIORKOR | PAZIENTE | |
IPOPROTIDEMIA
DI ORIGINE ALIMENTARE | SI | SI |
EDEMA
GENERALIZZATO | SI | SI |
DEMATITE | SI | SI |
EPATOMEGALIA/STEATOSI
EPATICA | SI | SI |
IPOTONIA
GENERALIZZATA | SI | SI |
IRRITABILITÀ,
LETARGIA | SI | SI |
CAPELLI
SECCHI E SOTTILI | SI | SI |
IMMUNODEFICIENZA | SI | Non
dimostrata
(
terapia antibiotica dal primo giorno) |
Caratteristiche
cliniche di Kwashiorkor e elementi caratterizzanti il caso riportato
Vuoi citare questo contributo?
