Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Novembre 2009 - Volume XII - numero 9
M&B Pagine Elettroniche
Appunti di Terapia
Il
propranololo nel trattamento dei gravi emangiomi
Membro
della Commissione Nazionale Vaccini
Indirizzo
per corrispondenza: bartolozzi@unifi.it
Gli
emangiomi infantili sono i più comuni tumori dei
tessuti molli dei bambini: essi sono presenti nel 4-10% dei
soggetti in età inferiore allanno, con unevidente
predominanza delle femmine rispetto ai maschi (2,5-4 a 1). Alla
nascita essi possono non essere evidenti o possono apparire come
lesioni teleangectasiche piatte e circoscritte, ma nelle prime
settimane di vita, essi entrano in una fase di rapido sviluppo sia
come estensione che come profondità, che dura 3-6 mesi e che
talvolta si può prolungare fino a 24 mesi.
Segue un
periodo di stabilizzazione di pochi mesi e fa seguito usualmente
uninvoluzione spontanea che dura molti anni. La regressione è
completa nel 60% dei bambini a 4 anni e nel 76% dei bambini a 7 anni.
Gli esiti sono minimi: essi vanno da abbondanza di cute
a residui grassi i fibrosi e a teleangectasie, che possono essere
trattate in seguito con la chirurgia o con il laser pulsed-dye.
Sugli
esiti a distanza e sul loro trattamento con propranololo è
comparsa una recente pubblicazione francese (Sans V, Dumas de la
Roque E, Berge J et al. Propranolol
for severe infantile hemangiomas: follow-up report.
Pediatrics
2009;124:e423-31).
Il 10%
degli emangiomi richiede un trattamento durante la fase
proliferativa:
- Per la loro localizzazione, che mette in pericolo la vita
- Per le complicazioni locali
- Per i rischi cosmetici/funzionali
Gli
emangiomi possono essere pericolosi per la vita quando sono presenti
nelle vie aeree superiori e nel fegato, perchè può
portare rispettivamente a uninsufficienza respiratoria acuta o
a uninsufficienza cardiaca congestizia.
Le
complicazioni locali, come le emorragie, le ulcerazioni e la necrosi,
possono essere molto dolorose e possono portare a cicatrici, che
possono essere difficili da riparare. Lemangioma in alcune
sedi può disturbare la sensibilità. Lemangioma
della palpebra superiore può dare anisometria, astigmatismo e
ambliopia. In altre localizzazioni, come il labbro, la piega nasale e
lorecchio può portare a deformità permanenti.
Inoltre può causare deformazioni cosmetiche che possono
portare a conseguenze psicologiche prima nei genitori e poi nei
bambini colpiti.
Lapproccio
convenzionale nei casi complicati prevede luso sistemico
dei corticosteroidi, come trattamento di prima linea e poi
linterferon e la vincristina come trattamento di seconda
linea. Anche con dosaggi elevati (2-5 mg/kg/die), le percentuali di
risposta ai corticosteroidi sistemici (stabilizzazione o incompleta
nella maggioranza dei casi) vanno dal 30 al 60%, con una risposta
che di solito si verifica dopo due o tre settimane di trattamento.
Tuttavia con queste terapia si possono verificare effetti
collaterali, di cui alcuni transitori e limitati (come faccia
cushingoide, insonnia, irritabilità, arresto della crescita e
sintomi gastrointestinali) e altri molto più gravi, come
ipertensione, cardiomiopatia ostruttiva ipertrofica. I
corticosteroidi intralesionali, usati per trattare gli emangiomi
della palpebra, possono portare a occlusione arteriosa. Dal 40 al 50%
dei casi complicati dimostrano una risposta completa al trattamento
giornaliero con interferon α sia 2a o 2b (da 1 x 106 a 3 x 106)
con i primi segni di regressione dopo 2-4 settimane di trattamento. I
frequenti effetti collaterali consistono di febbre e dolori muscolari
allinizio del trattamento. Tossicità ematologica ed
epatica, ipotiroidismo e depressione possono inoltre insorgere.
Neurotossicità con diplegia spastica e ritardi di sviluppo
possono avvenire nel 10-30% dei casi. Un altro tipo di trattamento si
basa sulla vincristina. Lefficacia è del 100% con 0,05
mg/kg o 1 mg/m2 una volta alla settimana con uninvoluzione che
inizia dopo 3 settimane di trattamento. Effetti collaterali
significativi comprendono dolore JAW transitorio, neuropatia
periferica, tossicità ematologica e inappropriata secrezione
di ADH.
Gli
Autori riportano la loro esperienza con il propranololo, un
β-bloccante dei recettori beta-adrenergici ben tollerato, non
selettivo, comunemente usato per indicazioni cardiologiche, che può
controllare efficacemente la crescita degli emangiomi.
Obiettivo
della ricerca e metodo
Lesperienza
fa riferimento a 32 bambini con emangiomi (21 soggetti di sesso
femminile e 9 Maschi, in età media di mesi 4,2 allinizio
del trattamento), valutati clinicamente e con ultrasuoni e trattati
con propranololo.
Dopo una
valutazione elettrocardiografica e ecocardiografica, il propranololo
è stato somministrato partendo da una dose iniziale di 2-3
mg/kg die, suddivisa in 2-3 dosi. Sono state monitorate la pressione
sanguigna e la frequenza cardiaca durante le prime 6 ore di
trattamento. In assenza di effetti collaterali il trattamento venne
continuato a domicilio e il bambino venne rivalutato dopo 10 giorni
di trattamento e poi ogni mese.
Gli
ultrasuoni vennero ripetuti dopo 60 giorni di trattamento.
Risultati
Sono
stati osssrvati effetti immediati sul colore e sulla crescita
dellemangioma, che furono drammatici quando si trattava di
bambini con dispnea, compromissione emodinamica e occlusione
palpebrale. Negli emangiomi ulcerati la guarigione si è
verificata entro due mesi. Il trattamento generale con
corticosteroidi è stato sospeso entro poche settimane.
Le
ricadute sono state lievi e hanno risposto al ritrattamento.
Gli
effetti collaterali sono stati limitati e lievi. Solo un paziente
sospese il trattamento per la comparsa di broncospasmo.
13
bambini erano stati trattati con corticosteroidi senza alcun effetto
o al meglio con una stabilizzazione della lesione. Nessun paziente
aveva ricevuto interferone o vincristina.
Entro 24
ore dallinizio del trattamento con propranololo, è
stato costantemente notato un cambiamento di colore della lesione da
rosso intenso a rosso spento, associato a uno sgonfiamento della
lesione alla palpazione. Sintomi come dispnea e compromissione
emodinamica sono regrediti in 48 ore, mentre lapertura
spontanea della palpebra si è verificata mediamente in 7
giorni (Figura 1). Le ulcerazioni dolorose
sono guarite completamente entro due mesi (Figura
2). Dopo una drammatica risposta iniziale, lemangioma
continua a migliorare progressivamente rispetto sia al colore che
alla tensione. A 60 giorni dallinizio del trattamento agli
ultrasuoni è stata osservata una regressione dello spessore
massimo (in media del 40%).
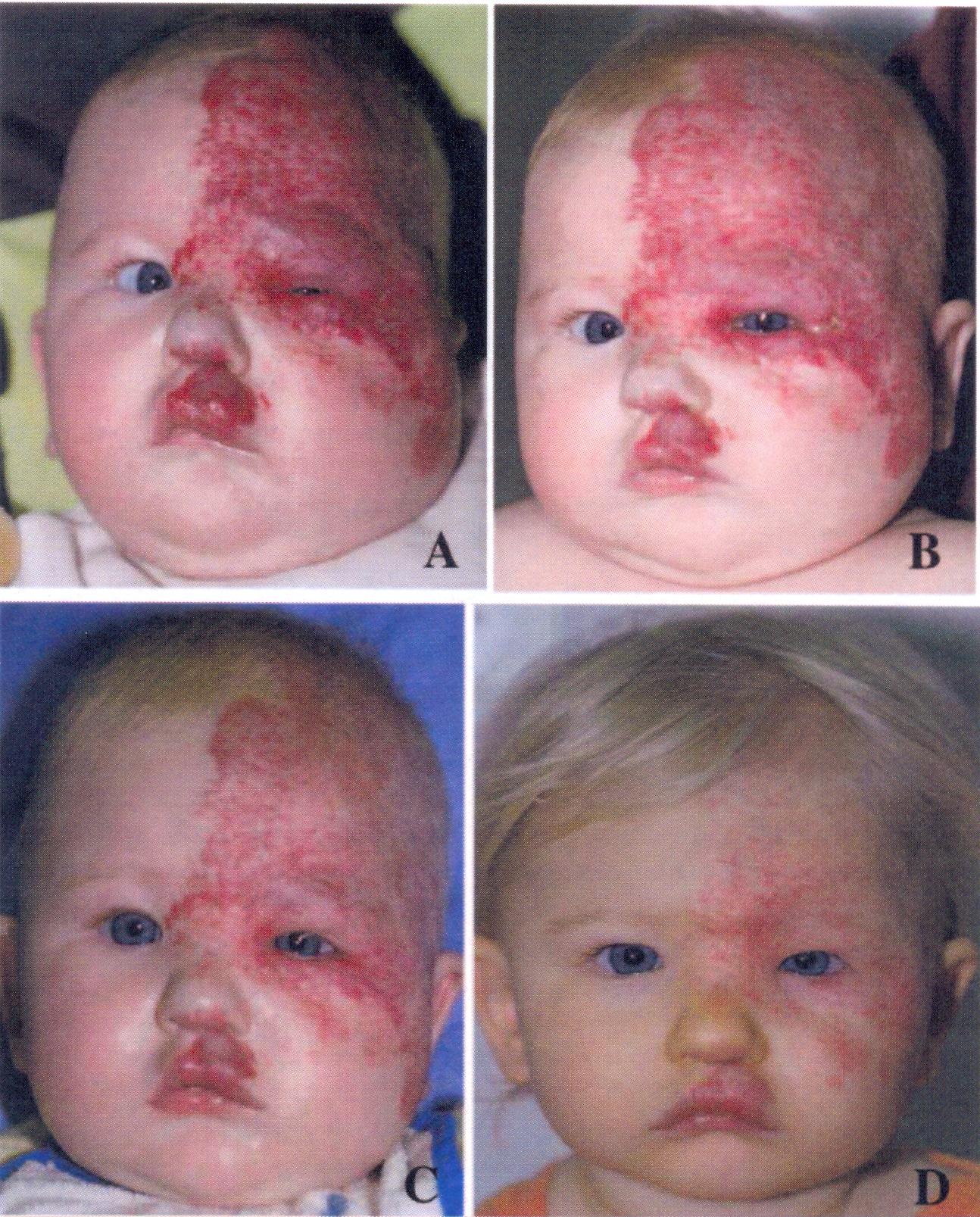
- Occlusione palpebrale a due mesi di età, dopo una settimana con trattamento con steroidi (2 mg/kg/die) e un giorno prima del trattamento con propranololo.
- Riapertura spontanea dellocchio dopo trattamento con 2 mg/kg di propranololo al giorno.
- Ulteriore miglioramento dopo 2 mesi, mentre il trattamento viene sospeso progressivamente.
- Teleangectasie residue a 12 mesi di età, dopo sospensione del trattamento con propranololo.
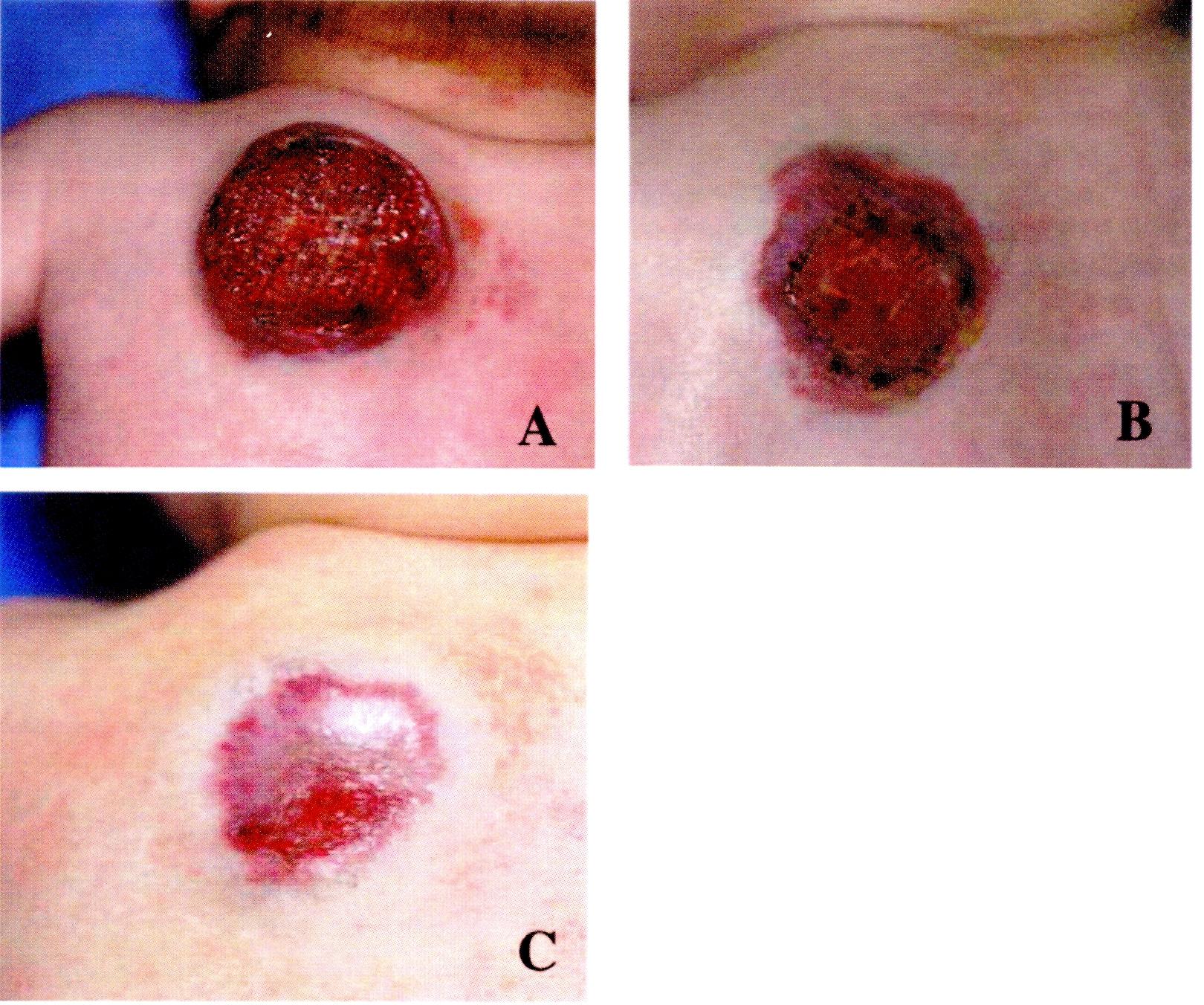
A.
5 mesi di età, 1 giorno prima del trattamento con
propranololo.
B.
Inizio della guarigione, dopo 2 settimane di propanololo a 2
mg/kg/die.
C.
Ricaduta con limitata ulcerazione a 8 mesi di età dopo 3 mesi
di trattamento con propranololo. Una guarigione completa è
stata ottenuta dopo che il dosaggio del propranololo è stato
portato a 3 mg/kg/die.
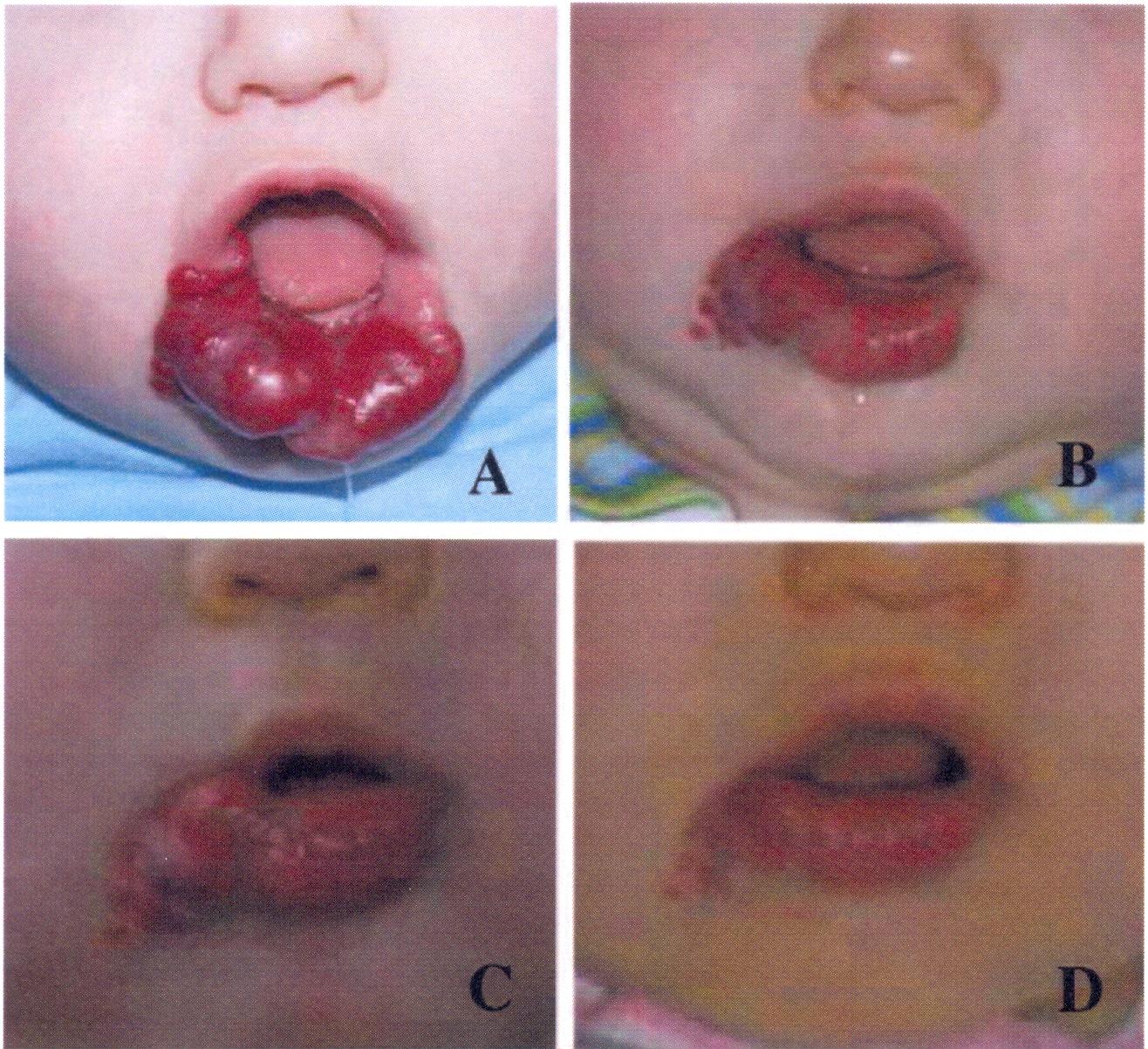
Figura
3. Paziente a rischio di conseguenze cosmetiche e
ulcerazioni per un largo emangioma del labbro inferiore.
- 4 mesi di età, un giorno prima del trattamento con propranololo.
- Dopo due mesi di trattamento con propranololo alla dose di 2 mg/lg/die.
- Dopo 3 mesi di trattamento con le stese dosi.
- Dopo 5 mesi di trattamento con propranololo alla dose di 2 mg/kg/die.
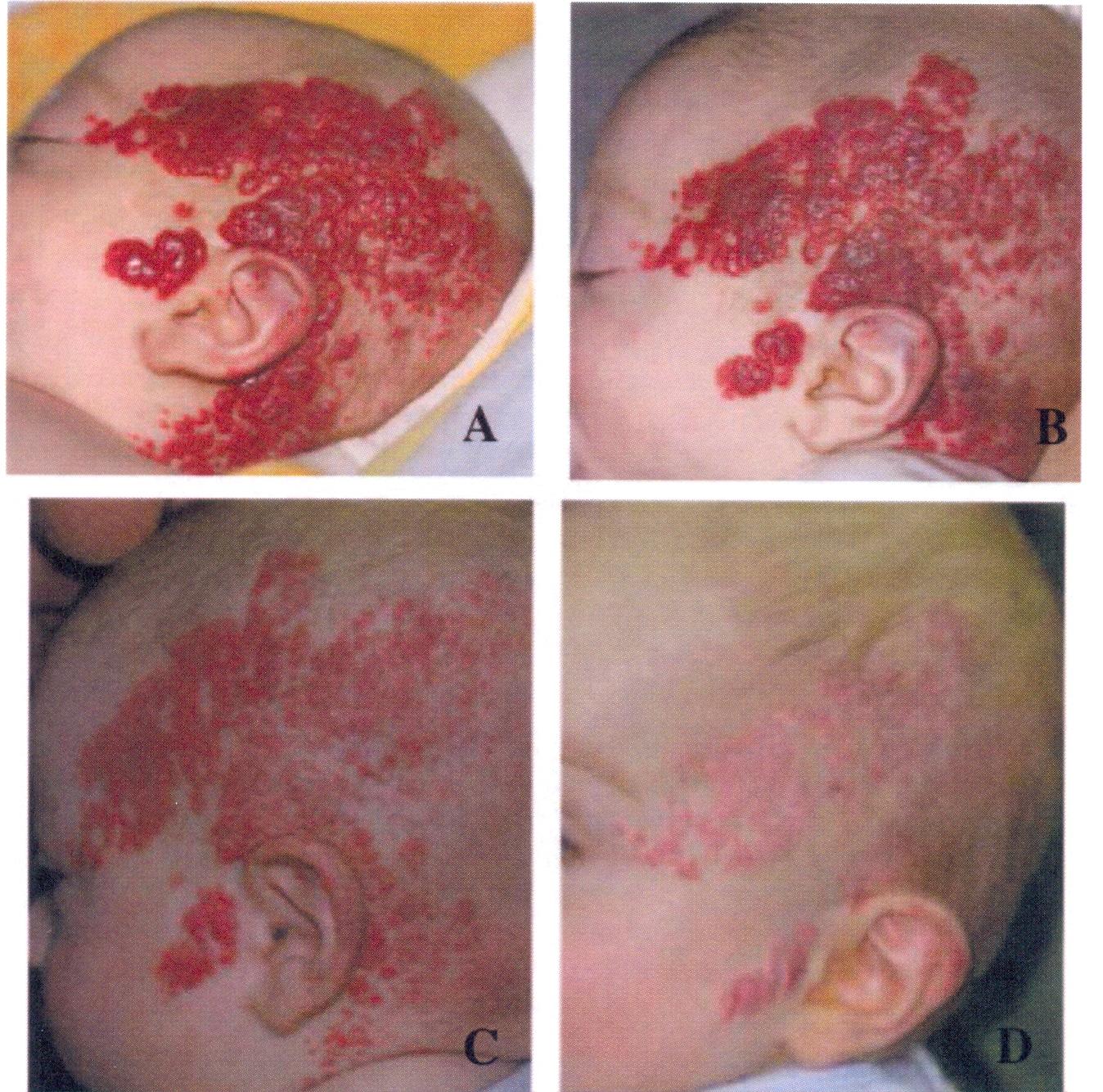
Figura
4. Paziente con emangioma laringeo, pericoloso per la vita. Viene
dimostrato il miglioramento della componente cutanea.
- Due mesi di età, il giorno prima del trattamento con propranololo.
- Sette giorni dopo linizio del trattamento con propranololo con un cambiamento di colore da rosso intenso a rosso meno vivo e ridotta tensione alla palpazione.
- Ulteriore miglioramento dopo 2 mesi di trattamento con propranololo alla stessa dose.
- Residue teleangectasie a 11 mesi di età dopo la cessazione del trattamento con propranololo.
Il
trattamento con corticosteroide (13 casi), è stato sospeso
dopo poche settimane, senza nessuna ripresa successiva, in tutti i
casi. Il trattamento con propranololo è stato sospeso in 15
casi alletà fra 6 e 14 mesi dallinizio (media
9,4 mesi), o dopo 2-10 mesi (media 6,2 mesi). Alla cessazione del
trattamento la lesione è quasi piatta, con residue
teleangectasie (Figura 1,Figura
2, Figura 3, Figura 4).
Nessuna ricaduta in 10 casi (durata del trattamento 11,2 mesi); lieve
ripresa del colore in 4 casi (media 9 mesi) e lieve ricrescita in 3
casi (a 6, 9 e 10 mesi di età). Il propranololo venne ripreso
in 2 casi, a 9 e 10 mesi. In 12 pazienti con interessamento delle
palpebre, fu osservata una buona correzione dellastigmatismo e
della ambriopia.
Sono
stati osservati pochi effetti collaterali della somministrazione di
propranololo (Tabella 1). In un paziente la
pressione arteriosa era diminuita dopo 3 ore alla prima dose, mentre
il bambino stava dormendo (62/25 mm Hg). Questo episodio si risolve
spontaneamente senza alcun trattamento. Un bambino con respiro
sibilante sospese il trattamento. Questo episodio comparve dopo 3
mesi di cura, in un bambino che venne ritenuto affetto da asma
bronchiale non riconosciuta. Il broncospasmo migliorò dopo
qualche giorno la sospensione del trattamento.
Segni
e sintomi |
Casi
|
Diminuzione
della pressione sanguigna 3 ore dopo la 1° dose |
1 |
Asma |
1 |
insonnia |
2 |
Agitazione |
2 |
Incubi |
1 |
Sudorazione
profusa |
1 |
Mani
fredde |
1 |
Lefficacia
del propanololo raggiunse il 100%, con i primi effetti entro
poche ore dallinizio del trattamento. Leffetto fu
simile sia quando il trattamento è stato precoce che quando è
stato tardivo. In caso dintervento precoce tutte le ricadute,
dopo la cessazione del trattamento, avvennero prima delletà
di 11 mesi.
Questa
caratteristica suggerisce che il trattamento ottimale con
propranololo deve coprire almeno la fase proliferativa
dellemangioma, che usualmente è massima a 4 mesi di
età, ma può durare fino a 8-12 mesi, specialmente se
lemangioma ha una componente sottocutanea. Per i trattamenti
tardivi (iniziati dopo la fase proliferativa), gli Autori pensano che
il trattamento debba essere continuati empiricamente fino a quando il
miglioramento massimo non sia stato raggiunto.
Vuoi citare questo contributo?
