Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Luglio 2019 - Volume XXII - numero 26
M&B Pagine Elettroniche
Presentazioni PPT
CARDIOLOGIA
Un caso da levare il fiato
Scuola di Specializzazione in Pediatria, Università di Ferrara
Indirizzo per corrispondenza:
silviaventresca@gmail.com
Background
Lembolia polmonare (EP) è unevenienza rara in età pediatrica, molto difficile da diagnosticare dal momento che spesso si presenta con segni e sintomi non specifici. Per tale ragione molti casi non vengono riconosciuti e hanno prognosi sfavorevole, con una mortalità di circa il 10%. I principali fattori di rischio di EP sono la presenza di un catetere venoso centrale, un recente intervento chirurgico, malattie cardiache congenite, obesità, immobilizzazione. I due picchi di incidenza massima si osservano in infanzia e alla fine delladolescenza1.
Secondo le linee guida della European Society of Cardiology2, lEP può essere distinta in:
Le più frequenti alterazioni rilevabili nelladulto allECG (deviazione assiale destra, blocco di branca destra, tachicardia sinusale, alterazioni del tratto ST e dellonda T) spesso non sono presenti nel paziente pediatrico. Lecocardiografia può mostrare segni diretti di trombosi (trombo a livello del ventricolo destro o nel tronco dellarteria polmonare fino ai primi segmenti della biforcazione), segni secondari legati al sovraccarico del ventricolo destro (discinesia e/o dilatazione ventricolare destra) e segni meno specifici come la presenza di versamento pericardico. Langio-TC resta la metodica diagnostica di prima scelta nella diagnosi di EP (Figura 1).
Vi sono diverse opzioni terapeutiche nel trattamento della EP che includono terapia anticoagulante orale con eparina a basso peso molecolare, eparina non frazionata, antagonisti della vitamina K, filtro cavale e trombectomia. I farmaci trombolitici non sono raccomandati in età pediatrica3.
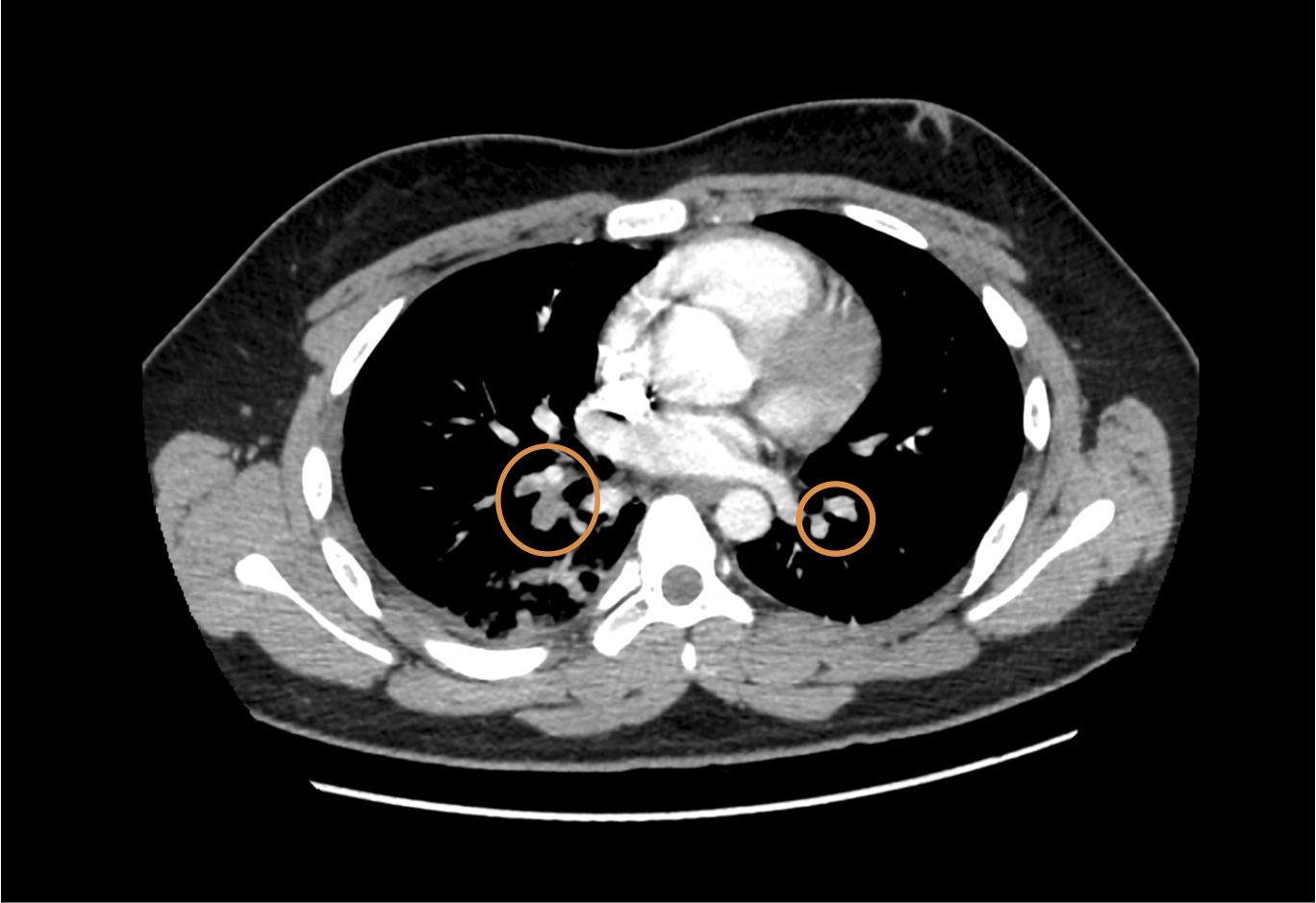
Figura 1. Angio-TC del torace: embolia polmonare non massiva bilaterale.
Caso clinico
A. è un ragazzo di 15 anni affetto da sindrome di Wolff-Parkinson-White, sottoposto a intervento di ablazione transcatetere del fascio di conduzione accessorio, dimesso dopo 24 ore di osservazione in buone condizioni generali. Eseguita terapia con eparina a basso peso molecolare intra e post-procedurale.
Giunge alla nostra osservazione in IV giornata post-operatoria per improvvisa comparsa di dolore a livello dell'emitorace destro, che si accentua con gli atti del respiro (VAS 7/10) associato a febbre (TC 38 °C). Allingresso in PS le condizioni generali di A. sono discrete, appare sofferente con colorito pallido. Peso 106 kg. Non segni di impegno respiratorio. Al torace ingresso di aria apparentemente simmetrico, mal valutabile per respiro molto superficiale. Attività cardiaca regolare, FC 95 bpm, pause apparentemente libere da soffi. Addome globoso, trattabile, non dolente. ECG ed ecocardiografia eseguiti in urgenza nella norma.
Alla radiografia del torace si riscontra aspetto congesto delle regioni ilo-perilari bilateralmente con dubbia area di addensamento parenchimale in regione perilare inferiore destra.
Agli esami ematici lieve leucocitosi neutrofila con modesto rialzo degli indici di flogosi (GB 15000/µl, neutrofili 13.500, PCR 1,19 mg/dl). D-dimero 0,69 ml/l (vn < 0,5 ml/l), non consumo del fibrinogeno, coagulazione nella norma. Antigene pneumococcico urinario negativo. A. viene ricoverato nel nostro reparto di Pediatria, emodinamicamente stabile: SatO2: 99-100% in aa, FC 105 bpm, PA 110/60 mmHg TC 37 °C.
Alla luce del rilievo anamnestico, della persistenza della sintomatologia dolorosa con tendenza allimmobilità del torace e respiro sempre più superficiale nonostante terapia antidolorifica per via endovenosa, nel sospetto di embolia polmonare, viene eseguita angio-TC del torace con conferma della diagnosi: presenza di focali difetti di riempimento tromboembolici a carico dell'arteria polmonare per il lobo inferiore di destra e a carico delle diramazioni a valle, alcuni piccoli focali difetti di riempimento a carico dei rami arteriosi per i segmenti postero basali del lobo inferiore di sinistra. Presenza di consensuale addensamento parenchimale.
È stata pertanto iniziata terapia anticoagulante con eparina a basso PM 10.000 UI sc. ogni 12 ore e disposto trasferimento presso centro cardiologico di riferimento per la prosecuzione della terapia.
Discussione
Il nostro paziente ha presentato una EP non massiva, segmentaria destra e minima a sinistra, insorta 4 giorni dopo intervento di ablazione transcatetere del fascio di conduzione accessorio in sindrome di Wolff-Parkinson-White. È necessario porre sempre unattenzione particolare al dolore toracico e alle varie diagnosi differenziali: nel caso di embolia polmonare il solo sospetto clinico, correlato a unaccurata anamnesi, pone indicazione a immediato approfondimento strumentale con angio-TC (Figura 1)3. La scarsa specificità dei sintomi e lassenza di uno score validato da utilizzare nel sospetto clinico di EP, rendono difficoltosa la diagnosi precoce; pertanto il sospetto clinico, fondato sul riscontro anamnestico dei fattori di rischio noti, rappresenta in età pediatrica il maggior elemento di forza nel processo diagnostico.
Lembolia polmonare (EP) è unevenienza rara in età pediatrica, molto difficile da diagnosticare dal momento che spesso si presenta con segni e sintomi non specifici. Per tale ragione molti casi non vengono riconosciuti e hanno prognosi sfavorevole, con una mortalità di circa il 10%. I principali fattori di rischio di EP sono la presenza di un catetere venoso centrale, un recente intervento chirurgico, malattie cardiache congenite, obesità, immobilizzazione. I due picchi di incidenza massima si osservano in infanzia e alla fine delladolescenza1.
Secondo le linee guida della European Society of Cardiology2, lEP può essere distinta in:
- MASSIVA: interessa almeno la metà del circolo arterioso polmonare o uno dei due rami principali ed è caratterizzata da sincope, cianosi, shock cardiogeno e/o ipotensione arteriosa.
- SUBMASSIVA: interessa circa 1/3 del circolo polmonare ed è caratterizzata da segni ecocardiografici di ipocinesia del ventricolo destro.
- NON massiva: riguarda soggetti in condizioni relativamente stabili. È caratterizzata da dolore pleuritico e tosse poiché causata da un trombo di modeste dimensioni che si disloca nella periferia del parenchima polmonare.
Le più frequenti alterazioni rilevabili nelladulto allECG (deviazione assiale destra, blocco di branca destra, tachicardia sinusale, alterazioni del tratto ST e dellonda T) spesso non sono presenti nel paziente pediatrico. Lecocardiografia può mostrare segni diretti di trombosi (trombo a livello del ventricolo destro o nel tronco dellarteria polmonare fino ai primi segmenti della biforcazione), segni secondari legati al sovraccarico del ventricolo destro (discinesia e/o dilatazione ventricolare destra) e segni meno specifici come la presenza di versamento pericardico. Langio-TC resta la metodica diagnostica di prima scelta nella diagnosi di EP (Figura 1).
Vi sono diverse opzioni terapeutiche nel trattamento della EP che includono terapia anticoagulante orale con eparina a basso peso molecolare, eparina non frazionata, antagonisti della vitamina K, filtro cavale e trombectomia. I farmaci trombolitici non sono raccomandati in età pediatrica3.

Figura 1. Angio-TC del torace: embolia polmonare non massiva bilaterale.
Caso clinico
A. è un ragazzo di 15 anni affetto da sindrome di Wolff-Parkinson-White, sottoposto a intervento di ablazione transcatetere del fascio di conduzione accessorio, dimesso dopo 24 ore di osservazione in buone condizioni generali. Eseguita terapia con eparina a basso peso molecolare intra e post-procedurale.
Giunge alla nostra osservazione in IV giornata post-operatoria per improvvisa comparsa di dolore a livello dell'emitorace destro, che si accentua con gli atti del respiro (VAS 7/10) associato a febbre (TC 38 °C). Allingresso in PS le condizioni generali di A. sono discrete, appare sofferente con colorito pallido. Peso 106 kg. Non segni di impegno respiratorio. Al torace ingresso di aria apparentemente simmetrico, mal valutabile per respiro molto superficiale. Attività cardiaca regolare, FC 95 bpm, pause apparentemente libere da soffi. Addome globoso, trattabile, non dolente. ECG ed ecocardiografia eseguiti in urgenza nella norma.
Alla radiografia del torace si riscontra aspetto congesto delle regioni ilo-perilari bilateralmente con dubbia area di addensamento parenchimale in regione perilare inferiore destra.
Agli esami ematici lieve leucocitosi neutrofila con modesto rialzo degli indici di flogosi (GB 15000/µl, neutrofili 13.500, PCR 1,19 mg/dl). D-dimero 0,69 ml/l (vn < 0,5 ml/l), non consumo del fibrinogeno, coagulazione nella norma. Antigene pneumococcico urinario negativo. A. viene ricoverato nel nostro reparto di Pediatria, emodinamicamente stabile: SatO2: 99-100% in aa, FC 105 bpm, PA 110/60 mmHg TC 37 °C.
Alla luce del rilievo anamnestico, della persistenza della sintomatologia dolorosa con tendenza allimmobilità del torace e respiro sempre più superficiale nonostante terapia antidolorifica per via endovenosa, nel sospetto di embolia polmonare, viene eseguita angio-TC del torace con conferma della diagnosi: presenza di focali difetti di riempimento tromboembolici a carico dell'arteria polmonare per il lobo inferiore di destra e a carico delle diramazioni a valle, alcuni piccoli focali difetti di riempimento a carico dei rami arteriosi per i segmenti postero basali del lobo inferiore di sinistra. Presenza di consensuale addensamento parenchimale.
È stata pertanto iniziata terapia anticoagulante con eparina a basso PM 10.000 UI sc. ogni 12 ore e disposto trasferimento presso centro cardiologico di riferimento per la prosecuzione della terapia.
Discussione
Il nostro paziente ha presentato una EP non massiva, segmentaria destra e minima a sinistra, insorta 4 giorni dopo intervento di ablazione transcatetere del fascio di conduzione accessorio in sindrome di Wolff-Parkinson-White. È necessario porre sempre unattenzione particolare al dolore toracico e alle varie diagnosi differenziali: nel caso di embolia polmonare il solo sospetto clinico, correlato a unaccurata anamnesi, pone indicazione a immediato approfondimento strumentale con angio-TC (Figura 1)3. La scarsa specificità dei sintomi e lassenza di uno score validato da utilizzare nel sospetto clinico di EP, rendono difficoltosa la diagnosi precoce; pertanto il sospetto clinico, fondato sul riscontro anamnestico dei fattori di rischio noti, rappresenta in età pediatrica il maggior elemento di forza nel processo diagnostico.
 Scarica la presentazione
Scarica la presentazione
Bibliografia
- Biss TT, Brandão LR, Kahr WH, Chan AK, Williams S. Clinical features and outcome of pulmonary embolism in children. Br J Haematol 2008;142(5):808-18.
- Konstantinides SV, Torbicki A, Agnelli G, et al. 2014 ESC Guidelines on the diagnosis and management of acute pulmonary embolism: The Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC). European Heart Journal 2014;35(43):3033-80.
- Dijk FN, Curtin J, Lord D, Fitzgerald DA. Pulmonary embolism in children. Paediatr Respir Rev 2012;13(2):112-22.
Vuoi citare questo contributo?
