Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Ottobre 2005 - Volume VIII - numero 8
M&B Pagine Elettroniche
Caso Clinico Interattivo
Un
ragazzo con dolore addominale e diarrea
Clinica
Pediatrica, IRCCS Burlo Garofolo, Trieste;
*
Servizio di Gastroenterologia Pediatrica;
**Dipartimento
di II Patologia Chirurgica, Spedali Civili, Brescia
Indirizzo
per corrispondenza: marchetti@burlo.trieste.it
L'INL è
una condizione benigna che tende alla risoluzione spontanea e
pertanto non si rende necessaria, nella maggioranza dei casi, alcuna
terapia.
Nel caso
in cui venga svelata una causa sottostante come la giardiasi, la
terapia sarà specifica.
Il
riscontro di celiachia imporrà di seguire una dieta senza
glutine, così come il riscontro di un'intolleranza alle
proteine del latte vaccino passerà attraverso una dieta di
esclusione fino al raggiungimento della tolleranza.
Nel caso
di Andrea abbiamo ipotizzato che la causa innescante sia stata
un'infezione intestinale, autolimitantesi, su cui si è
inserita, ad esasperare la sintomatologia intestinale, una importante
componente di emotività, sul modello del colon irritabile.
L'unico nostro intervento in senso terapeutico è stato
quello di rassicurare Andrea e la sua famiglia circa la benignità
della patologia diagnosticata.
Abbiamo
comunque valorizzato il dato anamnestico e clinico di riferite
scariche diarroiche in seguito all'assunzione del latte che per
questo motivo Andrea aveva escluso dalla dieta continuando ad
assumere però i derivati. La correlazione con un quadro di
intolleranza alle proteine del latte (a volte con un meccanismo non
IgE mediato) è molto suggestivo nel bambino piccolo, ma nel
nostro caso, dal momento che Andrea rifiutava il latte ma mangiava i
derivati, si poteva sospettare un'intolleranza al lattosio
(secondaria), che tra l'altro è stata esclusa. Abbiamo
ritenuto ragionevole quindi rimandare ad un'eventuale persistenza o
ripresa della sintomatologia la prova di esclusione dalla dieta anche
dei derivati del latte valutandone gli effetti.
Andrea
attualmente stà bene; i dolori addominali si sono gradualmente
risolti, così come la diarrea.
DEFINIZIONE
DI IPERPLASIA NODULARE LINFOIDE
L'INL
dell'intestino è un processo reattivo benigno che risponde
anche alla definizione di psudolinfoma o ileite terminale. Può
presentarsi a tutte le età ma più frequentemente si
riscontra nell'infanzia.
A volte è
un riscontro accidentale in pazienti sottoposti a colectomia o in
corso di colonscopia soprattutto in corrispondenza degli ultimi
centimetri di ileo terminale. In altri casi è invece
sintomatico con modalità di presentazione varie e legate anche
alla sede di localizzazione dell'iperplasia : dolore addominale
generalmente periombelicale, diarrea, steatorrea, perdita di peso,
rettorragia, stipsi cronica, quest'ultima nel caso in cui la causa
sottostante sia l'allergia alle proteine del latte vaccino.
Da
un'analisi retrospettiva condotta su 147 bambini affetti è
emerso che sotto l'anno di età l'interessamento è
pancolico e la modalità di presentazione più frequente
è il sanguinamento senza dolore addominale; tra i 2 e i 6 anni
l'iperplasia è sempre colica e può associarsi a
dolore addominale e sanguinamento; sopra i 7 anni sembra invece che
vi sia un equo coinvolgimento sia del colon che del piccolo intestino
e che il sintomo predominante sia il dolore addominale. Nello
specifico le localizzazioni più frequentemente interessate
sono a livello del retto e della regione ileo-ciecale.
L'iperplasia
nodulare linfoide può essere divisa dal punto di vista clinico
patologico in 4 gruppi:
1.
iperplasia focale linfoide dello stomaco
2.
iperplasia focale linfoide del piccolo intestino
3.
iperplasia focale linfoide di colon e sigma
4.
iperplasia focale linfoide del retto
A
differenza della forma gastrica, comunque rara, che può
associarsi a lesioni ulcerose, questo non si verifica nella forma a
localizzazione intestinale. Dal punto di vista istologico i noduli
sono costituiti da infiltrato linfoide, composto soprattutto da
linfociti B (più raramente linfociti T e plasmacellule) con
rare plasmacellule, prominente, confinato alla lamina propria e alla
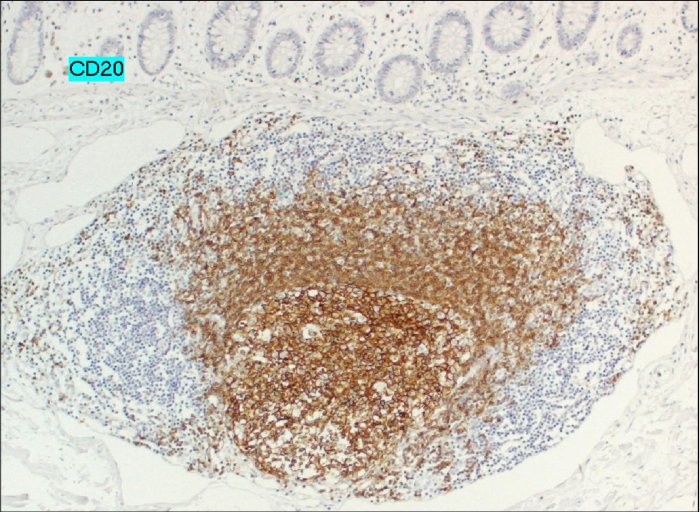
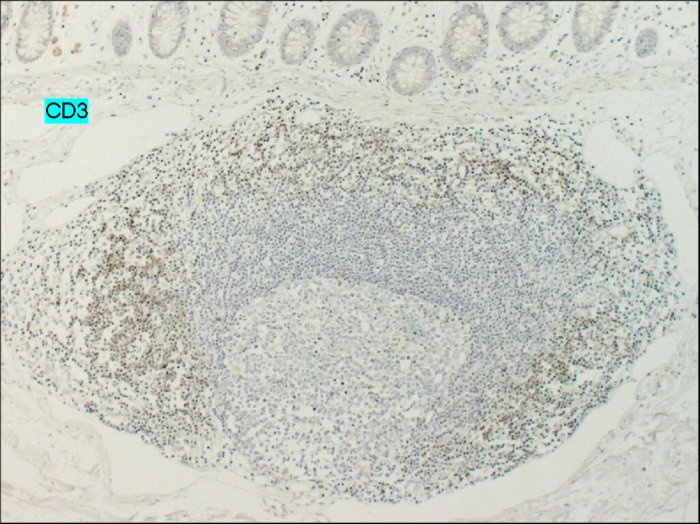
superficie sottomucosa. Nella
Figura 3 la reazione positiva per l'anticorpo CD20 dimostra la
presenza di linfociti B nell'infiltrato, mentre la negatività
dell'anticorpo CD3 conferma che l'infiltrato non è
costituito dai linfociti T.
La
diagnosi differenziale più importante è con il linfoma
polipoide maligno e si basa sulla natura polimorfica e policlonale
dell'infiltrato, sull'assenza di atipia cellulare e la presenza di
follicoli reattivi all'interno delle lesioni che appaiono
ipervascolarizzate.
Studi a
lungo termine condotti su bambini affetti da INL isolata hanno
escluso sequele a distanza. Possibili complicanze possono essere
l'invaginazione e il prolasso rettale a partenza dai noduli
linfatici.
LE
CAUSE
Sono
state postulate diverse cause considerate responsabili di INL: la
causa più frequente nel bambino piccolo è
l'intolleranza alle proteine del latte vaccino (con
conseguente attivazione immunitaria contro gli antigeni alimentari),
spesso di tipo non IgE mediato; nel più grandicello leinfezioni virali. Tra le infezioni intestinali gioca un ruolo
di primo piano la Giardiasi che può associarsi o meno a
deficit di IgA.
La forma
gastrica può associarsi invece ad infezione da Helicobacter
Pylori.
Altra
causa di INL del piccolo intestino è una condizione diimmunodeficienza caratterizzata da ipogammaglobulinemia,
infezioni ricorrenti del tratto respiratorio (faringotonsilliti,
sinusiti, polmoniti) e giardiasi, nota come sindrome di Herman.
Infine un
reperto di INL nell'adulto deve far pensare ad una possibile
concomitante celiachia.
LA
GESTIONE
L'INL è
un processo benigno che normalmente si risolve spontaneamente senza
necessità di interventi specifici. L'unica terapia a
disposizione è di tipo eziologico, quando venga individuata
una causa sottostante.
Nel caso
di riscontro di infezione da Giardia lamblia si rende
necessario un ciclo di terapia con antiparassitario (metronidazolo o
tinidazolo).
Nel caso
di documentata allergia alimentare o celiachia la terapia passa
attraverso una dieta di esclusione. Non vi sono segnalazioni in
letteratura sull'uso di farmaci quali gli steroidi o la mesalazina.
E' ragionevole pensare di utilizzare, nei casi in cui non è
nota la causa, un breve ciclo di steroide in presenza di un
importante sanguinamento con anemizzazione. L'efficacia del
cortisone è stata dimostrata anche in singoli casi di
invaginazione da INL.
Bibliografia
1.
Bellanti JA, Zeligs BJ, Malka-Rais J, Sabra A. Abnormalities of Th1
function in non-IgE food allergy, celiac disease, and ileal
lymphonodular hyperplasia: a new relationship? Ann Allergy Asthma
Immunol. 2003;90(6 Suppl 3):84-9.
2.
Bastlein C, Burlefinger R, Holzberg E, Voeth C, Garbrecht M,
Ottenjann R. Common variable immunodeficiency syndrome and nodular
lymphoid hyperplasia in the small intestine. Endoscopy 1988
;20(5):272-5.
3. Canto
J, Arista J, Hernandez J. Nodular lymphoid hyperplasia of the
intestine. Clinico-pathologic characteristics in 11 cases. Rev Invest
Clin1990;42:198-203.
4.
Castaneda-Romero B, Diaz-Caldelas L, Galvan-Guerra E et al.
Intestinal lymphoid nodular hyperplasia in a patient with acquired
dysgammaglobulinemia, chronic diarrhea and bacterial overgrowth
syndrome. Rev Gastroenterol Mex 1993;58:225-8.
5. Colon
AR, DiPalma JS, Leftridge CA. Intestinal lymphoid hyperplasia of
childhood: patterns of presentation. J Clin Gastroenterol
1991;13:163-6.
6.
Kokkonen J, Tikkanen S, Karttunen TJ, Savilahti E. A similar high
level of immunoglobulin A and immunoglobulin G class milk antibodies
and increment of local lymphoid tissue on the duodenal mucosa in
subjects with cow's milk allergy and recurrent abdominal pains.
Pediatr Allergy Immunol. 2002;13(2):129-36.
7.
Kokkonen J, Karttunen TJ. Lymphonodular hyperplasia on the mucosa of
the lower gastrointestinal tract in children: an indication of
enhanced immune response? J Pediatr Gastroenterol Nutr.
2002;34(1):42-6.
8.
Mukhopadhyay S, Harlor T, Floyd FD, Sidhu JS. Polypoid Nodular
Lymphoid Hyperplasia of the Terminal Ileum. Arch Pathol Lab Med
2004;20:1186-7
9.
Ranchod M, Lewin KJ, Dorfman RF. Lymphoid hyperplasia of the
gastrointestinal tract. A study of 26 cases and review of the
literature. Am J Surg Pathol 1978;2:383-400.
10.
Riddell RH, Pathobiology of Helicobacter pylori infection in
children. Can J Gastroenterol 1999;13:599-603.
11.
Rittmeyer C, Nakayama D, Ulshen MH. Lymphoid hyperplasia causing
recurrent rectal prolapse. J Pediatr 1997;131(3):487-8.
12.
Shteyer E, Koplewitz BZ, Gross E, Granot E. Medical treatment of
recurrent intussusception associated with intestinal lymphoid
hyperplasia. Pediatrics 2003;111(3):682-5.
13.
Turunen S, Karttunen TJ, Kokkonen J. Lymphoid nodular hyperplasia and
cow's milk hypersensitivity in children with chronic constipation.
J Pediatr 2004;145:606-11
 |  |
Vuoi citare questo contributo?
