Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Novembre 2008 - Volume XI - numero 9
M&B Pagine Elettroniche
Contributi Originali - Ricerca
La
comunicazione tra pediatra e madre nella struttura ambulatoriale
Analisi svolta con il metodo FACS di P. Ekman e W.V. Friesen
Analisi svolta con il metodo FACS di P. Ekman e W.V. Friesen
Dottore
di ricerca in medicina materno - infantile presso l'IRCCS Burlo
Garofolo di Trieste
Indirizzo
per corrispondenza: vgreco@units.it
1.
Introduzione
La
comunicazione efficace tra il medico e il paziente deve essere
considerata come una funzione clinica fondamentale da non trascurare.
Instaurando un processo di comunicazione interpersonale con il
paziente, il medico può non solo ottenere delle utili
informazioni per indirizzare il percorso diagnostico e terapeutico,
ma anche suscitare un buon livello di soddisfazione e di consenso che
finisce per incidere positivamente sui risultati clinici complessivi.
Nel percorso di comunicazione tra medico e paziente vi possono essere
degli atteggiamenti da seguire, altri da evitare, nell'ottica di
avvicinarsi sempre di più alle esigenze dell'utente. Il
medico deve sforzarsi di capire il disagio dei pazienti, cercando di
non trascurare i loro sentimenti e le speranze di salute, coltivando
la capacità di miglioramento della relazione in un'ottica di
empatia con i propri assistiti.
Come si
sa nel processo di comunicazione si distinguono due fasi tra loro
complementari: la comunicazione verbale e quella non verbale.
Quest'ultima, costituita principalmente dalla gestualità,
dalla mimica facciale e dal tono della voce rappresenta il momento
più importante del processo comunicativo, ma spesso,
purtroppo, non ce ne accorgiamo nemmeno, eppure da essa discende,
quasi sempre, il successo di una relazione. Un medico che tiene
conto, assieme alla valutazione dei sintomi e delle analisi, anche
dei segnali non verbali, può cogliere indizi di ansia,
depressione, menzogna che potrebbero risultare molto utili nella
determinazione del trattamento o nell'approfondimento del
colloquio. Un gran numero di ricerche dimostrano che la sensibilità
del medico nei confronti del linguaggio del corpo del paziente si
traduce in una relazione più positiva con quest'ultimo e
rende il primo più apprezzato e stimato. Alcuni studi hanno
messo in luce che i pazienti considerano la capacità di
comunicare come una delle prime tre qualità che un medico
dovrebbe possedere. Naturalmente, da parte del medico non si tratta
solo di assumere il giusto atteggiamento, ma anche di sintonizzarsi
su quelli che sono i segnali non verbali che regolano l'interazione
(chi vuole prendere la parola, ad esempio, inspira, dischiude le
labbra, solleva una mano o l'intero avambraccio e lo tiene in
sospeso fino a quando non gli è concesso di parlare;
l'intenzione che sottende questi segnali è ulteriormente
rimarcata quando il paziente porta il busto in avanti, solleva la
testa e cerca con gli occhi lo sguardo del medico).
Sotto il
profilo della comunicazione non verbale, un professionista
sanitario è giudicato in modo più favorevole quando
annuisce spesso, esibisce una mimica facciale cordiale, ma
soprattutto espressiva e dà altri cenni (con le palpebre o con
il sollevamento delle sopracciglia) di attenzione. Il paziente sente
il medico più vicino e partecipe quando quest'ultimo inclina
spesso il busto/torace verso di lui, mantenendo un orientamento nella
sua direzione, non tenendo braccia o gambe incrociate e rispecchiando
le sue posture (eco posturale). Certi atteggiamenti dello sguardo
piuttosto frequenti nei medici possono risultare piuttosto fastidiosi
per gli assistiti: ad esempio, quando il medico fissa il paziente con
insistenza, senza alcun calore nello sguardo o quando lo degna di uno
sguardo appena dopo aver esaminato la cartella clinica. Nelle comuni
relazioni interpersonali si fa conoscenza con l'altro con una
stretta di mano: difficilmente questo avviene tra medico e paziente.
Se quest'ultimo solleva la mano, la sua intenzione può
essere ignorata o la stretta può essere data in modo debole o,
peggio ancora, porgendo le sole dita (comportamento che è una
forma stilizzata dell'offrire la mano perché sia baciata);
un atteggiamento del genere, comunica distacco e dominanza. Altri
comportamenti che irritano il paziente sono ancora orientare il corpo
in direzioni diverse da quella della persona venuta a consulto,
tenere la schiena costantemente appoggiata sullo schienale,
incrociare le braccia o, durante la palpazione, non rispettare la sua
intimità e insistere in modo eccessivo.
Comprendere
meglio la comunicazione non verbale da parte del medico gli
consentirebbe di accorgersi quando il paziente esita ad aprirsi, ha
paura o preferisce nascondere qualcosa. Se, ad esempio, il paziente
solleva le sopracciglia e le unisce al centro parlando del motivo per
cui si è rivolto allo specialista vuol dire che è in
ansia; questo non significa però che sia capace di
raccontarlo; se il medico fosse in grado di riconoscere il segnale,
potrebbe cercare di assumere un atteggiamento più
confidenziale, mettere a suo agio il paziente o rassicurarlo. Un
segnale non verbale assume valore se accompagnato da un'espressione
facciale o da altri comportamenti; ad esempio strofinarsi lo zigomo
non dice molto, ma se contemporaneamente il volto è piegato di
lato, significa fastidio, perplessità o disappunto; muovere la
lingua sulle labbra generalmente indica piacere, ma se le
sopracciglia sono sollevate e unite indica ansia. Se il medico
conoscesse il linguaggio del corpo, potrebbe interpretare anche
questi segnali e fare una diagnosi più mirata e corretta.
La
componente non verbale, quindi, è estremamente importante ed
ha un forte impatto nella relazione medico - paziente. Leggere i
piccoli gesti involontari permette al medico di conoscere la
personalità e i lati nascosti dell'assistito; proprio in
funzione di questa accurata comprensione del carattere della persona
con cui viene a contatto, può migliorare o cambiare il proprio
rapporto interpersonale.
Il
linguaggio non verbale, analogamente a quello propriamente verbale,
deriva dall'apprendimento. La gestualità può
essere controllata così come si possono acquisire per rendere
più efficace il proprio modo di agire e l'immagine che si
proietta all'interno della percezione sociale. Sarebbe auspicabile
una corretta forma di educazione permanente che favorisca nell'ambito
sanitario un miglioramento di gestualità e più in
generale di linguaggio non verbale che spesso contraddicendo il
contenuto del testo verbale può provocare conflittualità
e cattivi rapporti danneggiando sia le persone, la struttura
sanitaria e infine il paziente. Il non tenere conto degli aspetti
relazionali in termini di comunicazione non verbale ed espressione
delle emozioni nell'incontro medico paziente oltre a provocare
nell'uno e nell'altro malessere e disagio, sta alla base della
noncompliance, ossia la scarsa o mancata disponibilità del
paziente ad accettare le indicazioni del medico.
In
un'ottica di educazione permanente in ambito sanitario si potrebbe
monitorare la relazione medico - paziente, redigere un quadro dei
comportamenti ed intervenire con opportuni sistemi e tecniche
psicologiche come il FACS (Facial Action Coding System),
il Role Playing, il Team Building e i Focus Group al fine di
migliorare le performances dei pediatri/medici e i loro rapporti con
i pazienti.
Si
potrebbe intervenire mediante una serie di seminari di formazione
in cui verrebbero esposte ai medici/pediatri le tecniche di analisi
del comportamento e le metodologie di modifica dello stesso, una
serie di riprese personalizzate per ogni pediatra e medico svolte
durante le attività ambulatoriali e di rapporto con pazienti o
con parenti degli stessi; successivamente l'applicazione del metodo
Facial Action Coding System e delle teorie del linguaggio non
verbale per un'analisi del comportamento emozionale, spaziale o
prossemico, motorio - gestuale e mimico del volto del pediatra/medico
e paziente; una discussione seminariale (metodo del focus group) o
individuale tra l'esperto FACS/Comunicazione non verbale e tra
medici e pediatri sui risultati che si enucleano dal materiale
videoregistrato; un'analisi qualitativa e, qualora vi fosse un
numero adeguato, quantitativa dei dati raccolti e dei risultati dei
focus group; l'applicazione delle modifiche comportamentali
attraverso le tecniche di role playing e di team building ed infine
la diffusione dei risultati che comprendono sia il quadro della
situazione pregressa sia quello ottenuto dopo l'applicazione di
tutte le tecniche di modifica del comportamento. Si tratterebbe,
quindi, di insegnare al medico a non contraddire con il volto e con i
gesti ciò che sta dicendo a livello verbale. L'espressione
del viso può rafforzare o contraddire ciò che si dice a
voce e invece la coerenza è molto importante specie quando
medico e paziente si incontrano le prime volte (ad esempio nella
prima visita in ambito pediatrico) e si studiano vicendevolmente o,
quando, (in particolare in pediatria) bisogna comunicare risultati
anche molto gravi, come malattie genetiche o tumori, il medico deve
prendere consapevolezza, deve saper accompagnare le parole alla
mimica (espressioni emozionali del volto) e al gesto.
2.
La tecnica di misurazione del Facial Action Coding System
Le
tecniche atte alla misurazione del comportamento facciale sono
nate sostanzialmente per rispondere a svariati quesiti riguardanti i
legami esistenti tra le espressioni del viso e le caratteristiche di
personalità, l'esperienza emotiva, i processi comunicativi,
ecc.
Le
emozioni di base quali sorpresa, paura, disgusto, disprezzo,
tristezza e felicità sono registrate da cambiamenti dei
muscoli della fronte, delle sopracciglia, delle palpebre, delle
guance, del naso, delle labbra e del mento. Per cui l'area di
maggiore interesse per lo studio della espressione delle emozioni è
il volto.
Esistono
numerosi metodi per misurare i movimenti facciali che
risultano dall'azione dei muscoli. Il sistema di misura inventato
da Ekman e Friesen «Facial Action Coding System
FACS» è il più comprensivo, il più usato e
versatile. Il FACS fu sviluppato per determinare come le contrazioni
di ogni muscolo facciale, singolarmente o in combinazione con altri
muscoli, cambiano le sembianze di una faccia. Ekman e Friesen hanno
calcolato 44 AU (Action Unit) che rendono conto dei cambi nelle
espressioni facciali e 14 AU che più grossolanamente
descrivono i cambi nella direzione dello sguardo e nell'orientamento
della testa.
Un'analista
FACS disseziona un'espressione osservata, decomponendola in
specifiche AU che hanno prodotto il movimento. L'analista vede il
nastro sia al rallentatore che fermando le immagini, per determinare
quale unità di azione o combinazione di unità di azione
sono coinvolte nei cambiamenti facciali. I punteggi, per la
rilevazione di specifiche espressioni facciali, consistono nel
determinare la lista di unità di azione che sono coinvolte in
quell'espressione. E' determinata anche la precisa durata di ogni
azione, l'intensità di ogni azione muscolare e ogni
asimmetria bilaterale. Nell'uso più esperto della
metodologia FACS, l'analista riesce a determinare dai primi indizi
l'unità di azione coinvolta in un movimento rapido, quando
l'azione raggiunge l'apice, la fine del periodo apicale, quando
inizia a declinare e quando scompare definitivamente dalla faccia. Le
unità di punteggio di FACS, che, di fatto, listano le unità
di azione coinvolte in un'espressione facciale, sono descrittive e
non interferiscono con l'interpretazione delle emozioni e possono
essere convertite da un computer usando un dizionario di
interpretazione e predizione delle emozioni appositamente creato o le
regole per ottenere i punteggi del FACS.
Il
dizionario delle predizioni delle emozioni (FACS/EMFACS Emotion
Dictionary sostituito recentemente dal FACSAID FACS Affect
Interpretation Database) fornisce punteggi sulla frequenza di
sette emozioni (angoscia, paura, disgusto, tristezza, felicità,
disprezzo e sorpresa), la cooccorrenza di due di queste emozioni
insieme, e una distinzione tra sorriso emozionale e non emozionale,
basata sul fatto che il muscolo che circonda l'occhio (AU6) è
presente in concomitanza con il muscolo che tira su gli angoli delle
labbra obliquamente (AU 12). Secondo Ekman i sorrisi emozionali sono
involontari e di solito sono associati con l'esperienza soggettiva
di felicità e cambiamenti fisiologici. Sorrisi non emozionali
sono, al contrario, volontari e non sono associati con sentimenti di
felicità o di cambiamenti fisiologici.
Le AU
possono essere convertite da un computer utilizzando il dizionario di
interpretazione e predizione delle emozioni appositamente creato. In
questo modo è possibile tradurre le combinazioni di AU in
configurazioni facciali che, a loro volta, corrispondono a
determinate esperienze emotive.
Uno dei
limiti del FACS risiede nel fatto che è stato sviluppato
per identificare solo i cambiamenti del viso chiaramente visibili e
individuabili, ignorando tutti quei cambiamenti che non sono
rilevabili tramite la semplice osservazione, come le modificazioni
del tono muscolare. Inoltre non prende in considerazione fattori come
il sudore, il fenomeno dell'arrossire, o le caratteristiche
permanenti della morfologia del viso.
Il metodo
FACS (Facial Action Coding System) di P. Ekman e W. V.
Friesen ci ha permesso di valutare la mimica facciale del medico e
del suo paziente nel corso di un normale colloquio attraverso l'uso
di due videocamere; il metodo può migliorare il rapporto
attraverso la presa di coscienza di errori di comunicazione (mediante
la visione e la discussione delle videoregistrazioni da parte del
medico) e quindi una possibile modifica del comportamento per
arrivare ad un rapporto ottimale che favorisce la cura.
3.
Ricerca personale
Scopo
della nostra ricerca è stato quello applicare (per la prima
volta nel settore pediatrico sanitario) il sistema (FACS) al
fine di analizzare i livelli di comunicazione all'interno del
rapporto pediatra madre; inoltre si è trattato di una
verifica sperimentale della possibilità di analizzare
attraverso il FACS le modifiche avvenenti in una relazione
interpersonale. Il campione esaminato è composto di pediatri e
madri (ripresi con telecamera digitale) in vari contesti (ambulatori
specialistici), a livelli diversi di percorso formativo (pediatri
esperti e pediatri specializzandi), in situazioni di comunicazione
diversa (soggetti alla prima visita di controllo e soggetti con una
frequentazione assidua) con tipologie diverse di interlocutori.
La
ricerca ha preso in esame la prima visita pediatrica e le visite di
controllo. Il campione esaminato con il FACS è composto dai
pediatri e dalle madri in interazione all'interno dell'ambulatorio.
Le variabili prese in esame sono: a) il sesso del pediatra; b)
l'anzianità di servizio del pediatra.
4.
Metodologia e setting
Il metodo
utilizzato consiste nella decodificazione dell'espressione
facciale e delle emozioni del pediatra e della madre del bambino
durante la visita tramite il FACS. Sono state utilizzate due
videocamere che hanno permesso di registrare simultaneamente le
espressioni facciali di entrambi i soggetti presenti
nell'ambulatorio. Le videocamere sono collocate nell'ambiente in
maniera tale da non essere immediatamente visibili (si è
cercato di posizionarle vicino ad altri strumenti elettronici
(videoregistratore, televisione, personal computer, strumentazione
sanitaria, ecc.) in modo tale che il soggetto in ogni caso non
prestasse particolare attenzione alla macchina da presa pur essendo a
conoscenza della sua presenza essendo stato avvertito in base alla
Legge sulla privacy ed avendo, quindi, ottenuto il suo consenso alla
ripresa); il pediatra e la madre sono in posizione faccia a faccia.
Per ciascuna prima visita e/o visita di controllo l'analisi
attraverso il FACS è stata effettuata tre volte (quando la
madre e il bambino sono entrati nell'ambulatorio, alla
comunicazione da parte del pediatra dell'esito della visita
effettuata, quando la madre e il bambino sono usciti
dall'ambulatorio). Le visite in totale sono state 22, 1 per
ciascuna sede ambulatoriale (22 pediatri - 8 pediatri maschi esperti,
8 pediatri esperti femmine e 6 specializzandi, di cui 2 maschi e 4
femmine). Ciascuna visita per ogni sede ha incluso tre analisi FACS
per la madre e tre analisi FACS per il pediatra per un totale di 6
FACS per ogni visita e un totale complessivo di 22 x 6= 132 FACS. I
pediatri sono stati suddivisi per sesso ed anzianità.
Schema:
- 1 visita (prima visita o visita di controllo) per ciascuna sede ambulatoriale
- Totale visite = 22
- Per ogni sede 3 analisi FACS per la madre e tre per il pediatra; totale = 6 FACS per ogni visita. 22 x 6=132 decodifiche FACS.
- 8 pediatri esperti maschi
- 8 pediatri esperti femmine
- 6 specializzandi (2 maschi e 4 femmine) in pediatria presenti all'interno della struttura ospedaliera infantile Burlo Garofolo
La visita
è durata in media 15 - 20 minuti ed è stata ripresa
interamente su due videocamere per avere una ripresa facciale sia del
medico sia della madre. Le telecamere sono sintonizzate con un timer
per avere un'esatta corrispondenza negli stimoli e nelle risposte
intercorrenti nel rapporto fra i due. Al termine di ciascuna visita
la ricercatrice riverserà i tre momenti della prima visita
(ingresso, visita medica, uscita) che saranno analizzati con il FACS
ed elaborati statisticamente.
Gli
strumenti utilizzati consistevano in due videocamere con treppiede e
telecomando dissimulate; una a fianco del personal computer in modo
tale che sembri una webcam e l'altra posta su un treppiede inserito
tra una serie di giocattoli che ricopre sia il treppiede sia il corpo
della macchina, 3 sedie, 1 scrivania, arredo ambulatoriale.
5.
Obiettivi della ricerca
Gli
obiettivi della ricerca:
- analizzare il linguaggio non verbale nel rapporto pediatra e madre correlato al vissuto emozionale di entrambi;
- esaminare le differenze nella comunicazione determinate dalla variabile pediatra maschio e pediatra femmina;
- esaminare le varianti nella comunicazione determinate dalla variabile pediatra giovane e pediatra esperto.
6.
I risultati della ricerca
Al
termine di questa ricerca qualitativa possiamo indicare quali
sono le linee di tendenza nel comportamento spaziale ed espressivo
che intercorre fra pediatra e genitore. Per analizzare i dati
risultanti dall'applicazione del metodo FACS abbiamo ideato una
griglia che raccoglie in maniera precisa le osservazioni sia facciali
sia del linguaggio non verbale relativo ai soggetti esaminati. Tutti
i pediatri hanno un ampio comportamento spaziale. Tutti i pediatri
hanno un atteggiamento positivo. L'emotività del volto dei
pediatri è sempre presente.
Esaminando
con maggior attenzione i risultati notiamo una maggiore perplessità
da parte dei pediatri specializzandi rispetto ai pediatri esperti. I
pediatri maschi dimostrano più perplessità nel corso
della visita (in tutti i 3 momenti). Nei pediatri specializzandi
prevale la sorpresa (minore conoscenza della casistica rispetto ai
pediatri esperti). Nel terzo momento prevale il sorriso sia nei
pediatri maschi/femmine esperti sia nei pediatri maschi/esperti
specializzandi. Le pediatre aprono e chiudono la visita col sorriso,
a metà prevale la sorpresa. Gli uomini partono e mantengono
lo scetticismo nel corso della visita. Gli uomini risultano meno
socializzanti rispetto alle donne. Da un punto di vista complessivo
la difficoltà di comunicazione dei maschi può generare
ansia/preoccupazione nei pazienti, mentre la bassa percentuale di
perplessità da parte delle femmine genera maggiore
rassicurazione durante la visita. I risultati sono riportati nella
Tabella 1
Tabella1.
Unità d'azioni FACS
Pediatri
esperti maschi + femmine (16) |
Casi:
49 |
|
Emozione
primo momento |
Emozione
secondo momento |
Emozione
terzo momento |
Sorriso
(21) |
Perplessità/Scetticismo
(24) |
Sorriso
(35) |
Sorpresa
(18) |
Sorpresa
(17) |
Perplessità/Scetticismo
(11) |
Perplessità/Scetticismo
(12) |
Sorriso
(11) |
Sorpresa
(9) |
Pediatri
specializzandi maschi + femmine (6) |
Casi:
12 |
|
Emozione
primo momento |
Emozione
secondo momento |
Emozione
terzo momento |
Sorriso
(4) |
Sorpresa
(6) |
Sorriso
(8) |
Sorpresa
(2) |
Perplessità/Scetticismo
(5) |
Perplessità/Scetticismo
(2) |
Perplessità/Scetticismo
(1) |
Sorriso
(2) |
Sorpresa
(1) |
Pediatri
maschi esperti + specializzandi (10) |
Casi:
29 |
|
Emozione
primo momento |
Emozione
secondo momento |
Emozione
terzo momento |
Sorriso
(11) |
Perplessità/Scetticismo
(17) |
Sorriso
(16) |
Perplessità/Scetticismo
(11) |
Sorpresa
(7) |
Perplessità/Scetticismo
(9) |
Sorpresa
(10) |
Sorriso
(7) |
Sorpresa
(6) |
Pediatre
femmine esperti + specializzandi (12) |
Casi:
31 |
|
Emozione
primo momento |
Emozione
secondo momento |
Emozione
terzo momento |
Sorriso
(14) |
Perplessità/Scetticismo
(13) |
Sorriso
(27) |
Sorpresa
(9) |
Sorpresa
(15) |
Sorpresa
(5) |
Perplessità/Scetticismo
(4) |
Sorriso
(6) |
Perplessità
(3) |
Per
quanto riguarda i genitori in 40 casi su 61 è presente un solo
genitore, mentre in 21 casi su 61 sono presenti entrambi i genitori.
Tutti i genitori hanno utilizzato un ampio comportamento spaziale
(l'avvicinarsi all'interlocutore, l'inclinazione del busto in
avanti, l'ampia/scarsa o assenza di gesticolazione, l'irrigidimento
del corpo, il ritrarre il busto all'indietro e il cambiare
continuamente posizione). In 26 casi su 61 vi è stata un'ampia
dimensione psicologica da parte dei genitori.
L'emotività
del volto dei genitori è sempre presente. La reazione emotiva
dei genitori più frequente nel primo momento è il
sorriso (24 casi su 61), a questa segue l'ansia/preoccupazione (11
casi su 61), la sorpresa (9 casi su 61), la perplessità (9
casi su 61), la paura (3 casi su 61), il disprezzo (2 casi su 61). La
reazione emotiva dei genitori più frequente nel secondo
momento è la perplessità (20 casi su 61), a questa
segue la sorpresa (16 casi su 61), l'ansia/preoccupazione (13 casi
su 61), il sorriso (8 casi su 61), la paura (5 casi su 61), la
tristezza (3 casi su 61). La reazione emotiva dei genitori più
frequente nel terzo momento è il sorriso (42 casi su 61), a
questa segue lo scetticismo /perplessità (11 casi su 61), la
sorpresa (8 casi su 61), l'ansia/preoccupazione (4 casi su 61) e la
rabbia (1 caso su 61).
7.
Osservazioni conclusive
In
estrema sintesi il nostro obiettivo era individuare le variabili
intercorrenti nel rapporto non verbale fra medico e madre (genitore)
all'interno di una struttura ambulatoriale. L'utilizzo del metodo
FACS voleva essere lo strumento che permetteva l'analisi corretta
dei parametri di movimento della muscolatura facciale in rapporto
agli stimoli provenienti dall'altro soggetto. Dalla gran mole dei
dati raccolti si è evidenziato un comportamento standardizzato
tenuto dai medici che si basa sugli atteggiamenti quali sorriso,
sorpresa, perplessità/scetticismo, che sostanzialmente seppure
in ordine lievemente diverso sono costanti in tutte le variabili
esaminate (pediatra esperto/pediatra specializzando; pediatra
maschio/pediatra femmina); di contro nel linguaggio non verbale
facciale le madri (genitori) hanno evidenziato una maggior
variabilità di emozioni (sorriso, ansia/preoccupazione,
sorpresa, perplessità, paura, disprezzo) in misura nettamente
superiore quanto ad intensità, che indicano in modo chiaro
l'efficacia dell'intervento del pediatra. Pertanto il risultato
complessivo vede i pediatri applicare una metodologia stereotipata
per comunicare durante la visita, mentre nel genitore prevalgono le
emozioni casuali a seconda della capacità di comunicazione
(intensità) applicata dal pediatra nel contesto del rapporto
interpersonale all'interno dell'ambulatorio.
Foto di
alcuni pediatri che hanno collaborato alla ricerca di dottorato in
medicina materno - infantile
Foto
esemplificative di alcune decodifiche FACS - Facial Action Coding
System
|
Prof.
Alessandro Ventura. Direttore della Clinica Pediatrica del Burlo
Garofolo di Trieste.
Innalzamento
degli angoli delle labbra, sollevamento delle guance e la testa
girata verso destra (sorriso). Il busto rivolto in avanti indica
coinvolgimento, disponibilità all'ascolto. |
|
Dott.
Federico Verzegnassi. Specializzando in pediatria presso il Burlo
Garofolo di Trieste.
Sollevamento
del mento e pressione delle labbra (scetticismo). |
|
|
Dott.ssa
Manuela Del Santo. Pediatra ambulatoriale (Ronchi dei Legionari, Gorizia). | |
Sollevamento
dell'interno ed esterno della fronte, sollevamento delle
palpebre inferiori e la testa inclinata a destra (sorpresa). |
Sollevamento
dell'esterno della fronte, avvicinamento e abbassamento delle
sopracciglia e la testa girata verso sinistra (perplessità). |
 |
Dott.ssa
Zemira Cannioto. Specializzanda in pediatria presso il Burlo
Garofolo di Trieste.
Sollevamento
dell'interno ed esterno della fronte, sollevamento delle
palpebre inferiori e la testa rivolta in avanti (sorpresa). |
 |
Dott.ssa
Valentina Kiren. Specializzanda in pediatria presso il Burlo
Garofolo di Trieste. Innalzamento degli angoli delle labbra e
sollevamento delle guance (sorriso). |
FOTO
ESEMPLIFICATIVE DI ALCUNI SEGNALI NON VERBALI
|
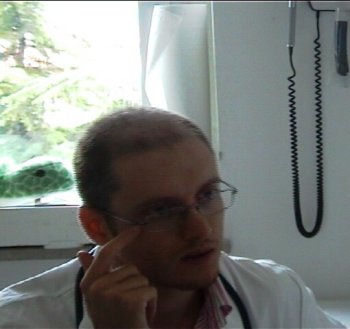
|
Dott.
Massimo Maschio. Specializzando in pediatria presso il Burlo
Garofolo di Trieste. | |
La
mano appoggiata sul volto del pediatra indica perplessità) |
L'indice
della mano appoggiata a lato dell'occhio indica
tensione/fastidio) |
 |
Dott.ssa
Laura Badina. Specializzanda
in pediatria presso il Burlo Garofolo di Trieste. Sollevamento
dell'interno ed esterno della
fronte
e la testa inclinata a destra (ascolto, attenzione,
coinvolgimento). La mano appoggiata sul lato destro del volto
indica autoconforto. |
|
Dott.ssa
Valentina Kiren. Specializzanda in pediatria presso il Burlo
Garofolo di Trieste. Segnale di gradimento (l'indice della
pediatra
appoggiato sul labbro superiore) |
Bibliografia
di riferimento
- Balint, M. e A. Medico, paziente e malattia, Feltrinelli, Milano, 1962.
- Balint, M. e A. Tecniche psicoterapiche in medicina, Einaudi, Torino, 1970.
- Cipolla C. L'apporto della comunicazione iconica alla conoscenza sociologica: un bilancio metodologico, in Sociologia della Comunicazione, n. 12, anno VI, 1988.
- Clarke AC, Curry TJ. Introducing Visual Sociology, Kendall Hunt Publishing Company, Iowa, 1981.
- Debra L. Roter, Richard M. Frankel, Judith A. Hall, David Sluyter, The Expression of Emotion through Nonverbal Behaviour in Medical Visits, Mechanism and outcomes, J Gen Intern Med 2006; 21:S28 - 34.
- Ekman P, Friesen WV. Manual for the Facial Action Coding System, Palo Alto, CA: Consulting Psychologists Press, 1978.
- Ekman P, & Friesen W. Investigator's guide to the facial action coding system, Palo Alto: Consulting Psychologists Press, 1978a.
- Ekman, P., & Oster, H., Facial expressions of emotion, Annual Review of Psychology, 1979, 30, pp. 527 - 554.
- Ekman, P., Asymmetry in facial expression, Science, 1980, 209, pp. 833 834.
- Ekman, P, Friesen, WV, Ancoli, S., Facial signs of emotional experience, Journal of Personality and Social Psychology, 1980, 39, pp. 1125 - 1134.
- Ekman, P, Methods for measuring facial action, in K. R. Scherer & P. Ekman (Eds.), Handbook of methods in nonverbal behaviour research, Cambridge, England: Cambridge University Press, 1981, pp. 45 90.
- Ekman P, Emotion in the human face, Cambridge, England: Cambridge University Press, 1982.
- Ekman P, Davidson RJ, & Friesen, W. V., The Duchenne smile: Emotional expression and brain physiology II, Journal of Personality and Social Psychology, 1990, 58, pp. 342 - 353.
- Ekman P. An argument for basic emotions, Cognition and Emotion, 1992, 6, pp. 169 - 200.
- Ekman, P. and Davidson, R., The nature of emotion: fundamental questions, New York: Oxford University Press, 1994.
- Ekman, P. & Rosenberg, E. L. (editors), What the face reveals: basic and applied studies of spontaneous expression using the facial action coding system (FACS), New York: Oxford University Press 1997.
- Ekman P. (Editor), Charles Darwin's, The expression of the emotions in man and animals, (Third Edition with Introduction, Afterwards and Commentaries by Paul Ekman), London: Harper Collins, and, New York: Oxford University Press, 1998.
- Ferraro F, Albergamo M, Ricciardi M. Ruolo dello psicologo e sue possibilità di intervento in una struttura scolastica in trasformazione: prime osservazioni; in Lo psicologo e le istituzioni psichiatriche, Pacini, Pisa, 1972.
- Galdo AM, Albergamo M, Donadio M., Ferraro F, Genovese C, Ricciardi M. La madre, il pediatra e il bambino malato, contributo sugli aspetti psicologici della relazione madre medico, Guida Editori, Napoli, 1977.
- Judith A. Hall, Julie T. Irish, Debra L. Roter, Carol M. Ehrlich, Lucy H. Miller, Satisfaction, gender and Communication in Medical Visits, Medical care, volume 32, No. 12, pp. 1216 1231, 1994, J.B. Lippincott Company.
- Roberti A, Belotti C, Caterino L, Comunicazione medico paziente La comunicazione come strumento di lavoro del medico, NLP Italy, Alessio Roberti Editore, 2006.
- Rainer S. Beck, MD, Rebecca Daughtridge, Philip D. Sloane, MD, MPH, Physician - Patient Communication in the Primary Care Office: A Systematic Review, J Am Board Fam Pract 15(1): 25 - 38, 2002. © 2002 American Board of Family Practice.
- Watzlawick P, Beavin JH, Jackson DD. Pragmatic of Human Communication, New York, Norton (1967), trad. it., Pragmatica della comunicazione umana, Roma, Astrolabio, 1971.
Vuoi citare questo contributo?