Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Dicembre 2004 - Volume VII - numero 11
M&B Pagine Elettroniche
Contributi Originali - Ricerca
Sedazioni
Profonde e ripetute in emato-oncologia:
vissuto
dei bambini affetti da leucemia e delle loro famiglie
1
Clinica Pediatrica, 2 U.O. di Emato-Oncologia, 3
U.O. di Anestesia e Rianimazione, IRCCS “Burlo Garofolo”,
Università di Trieste
Indirizzo
per corrispondenza: ebarbi@libero.it
Key
words: propofol, deep sedation, psychological impact, leukaemia,
children, painful procedures
Summary
Background
: painful procedures are a major source of distress for children with
leukaemia and for their parents. Procedural sedation, and possibly
deep sedation, is recommended for these patients. A children with
leukaemia undergoes through more than 20 deep sedations during the
course of his illness and no data are currently available about the
psychological impact of such repeated procedures. The aim of this
study was to evaluate the attitudes of patients with leukaemia and of
their parents towards repeated deep sedations with propofol.
Methods:
a questionnaire was proposed to 30 children affected by leukaemia and
to their parents. Another questionnaire was proposed to an historical
group of children, treated for leukaemia in the previous years, who
did not receive procedural sedation. In the former group procedure
related distress was evaluated using the Amended Observational Scale
of Behavioural Distress (aOSBD)
Results:
According to questionnaires, the level of anxiety and fear in
children receiving sedation was lower than in children of historical
group. Sedation related distress was self-reported by 17% of children
and was evident from behavioural observation in 16% of children. All
children with a sedation related distress were younger than 10.
Conclusions:
repeated deep sedations with propofol were well accepted by the
majority of children. A sedation related distress was self-reported
and observed only in a subgroup of patients. In these selected cases
the addition of an oral premedication such as midazolam or
behavioural approach could be considered. .
Le
procedure invasive diagnostico-terapeutiche rappresentano per i
bambini malati di leucemia e per le loro famiglie un evento
particolarmente stressante e doloroso. Come riportato da molti lavori
in letteratura, le punture lombari e le aspirazioni midollari sono
percepite dai bambini come estremamente dolorose ed accompagnate da
un intenso grado di paura ed ansia.1,2,3
Inoltre l'ansia e la percezione del dolore correlate alla prima
procedura invasiva, sono in grado di condizionare il futuro approccio
del bambino alle successive procedure in termini di paura e distress
emozionale. Per tale ragione un trattamento efficace di tipo
analgesico-ansiolitico è auspicabile, in particolar modo per
quei bambini che dovranno essere sottoposti ripetutamente a procedure
dolorose.4
A questo proposito, benché più volte sperimentata, la
sedazione cosciente non rappresenta un'opzione soddisfacente per i
bambini ed in particolar modo per i più piccoli. 5,6,7
Perciò, tra gli approcci farmacologici, viene raccomandata la
sedazione profonda (che non ha un limite definito, ma rappresenta
piuttosto un continuum con l'anestesia generale), da preferire
rispetto alla sedazione cosciente o all'anestesia locale.8
D'altra parte questo significa che un bambino affetto da leucemia
verrà sottoposto, nei 2 anni di terapia e follow-up della
malattia, a circa 20 sedazioni profonde. Attualmente non sono
presenti in letteratura dati riguardanti l'impatto emotivo che un
numero così elevato di sedazioni ripetute potrebbe avere sui
bambini e sulle loro famiglie. Nel Nostro Istituto le procedure
invasive sono effettuate in sedazione profonda usando il propofol
come unico agente. Il propofol è un farmaco ipnotico, il cui
uso per la sedazione di pazienti pediatrici e non, trova numerosi
consensi in letteratura, qualora venga somministrato seguendo
accurati protocolli di sicurezza9,10,11,12,13
Il fine del presente studio è di valutare in maniera
prospettica il vissuto dei bambini affetti da leucemia sottoposti a
ripetute sedazioni profonde con propofol, e quello dei loro genitori.
Il
protocollo di sedazione procedurale.
Lo studio
è stato condotto presso l'Unità Operativa di
Emato-Oncologia dell'IRCCS Burlo Garofolo. Tutte le sedazioni sono
state effettuate direttamente nella stanza di degenza del paziente da
un'Unità di Sedazione Pediatrica (USP); questa si compone di
un medico pediatra in possesso di una seconda specializzazione in
anestesia, un medico pediatra in formazione e due infermiere
adeguatamente preparate alla gestione della procedura. Ad occuparsi
direttamente della sedazione procedurale è il medico pediatra
in formazione, dopo un training specifico (corsi di P-BLS e P-ALS e 3
settimane di permanenza presso il reparto di Anestesia e
Rianimazione). Lo specializzando svolge questo compito per 8 mesi
(per essere poi sostituito da un altro medico in formazione) e nel
primo mese di permanenza presso la USP lavora sotto la supervisione
del pediatra anestesista. Quest'ultimo è sempre disponibile
su chiamata in caso di complicanze, con reperibilità
immediata. Inoltre tutto ciò si svolge con il pieno appoggio
del reparto di anestesia e rianimazione che, in caso di necessità,
è pronto ad inviare un team d'emergenza (un medico
anestesista ed un infermiere della rianimazione) in pochi minuti (da
1 a 5). La scelta di effettuare le procedure in sedazione
direttamente nella stanza di degenza risale al 2001 con il fine di
evitare spostamenti dei pazienti immunodepressi al di fuori della
zona di isolamento. Il protocollo era stato preventivamente discusso
con il personale del reparto di Emato-Oncologia e tutte le stanze
erano state attrezzate per il monitoraggio e le procedure
d'emergenza: erogatore di ossigeno a pressione positiva fino a
15l/min, 2 set di aspiratori con cateteri di calibro appropriato,
sfigmomanometro (Critikon Dinamap TM Plus), ossimetro pulsatile
(Pulse Oximeter 512 Novametrix), capnografo (Nellcare EC-4 NPB.75),
attrezzatura necessaria per l'intubazione ed il defibrillatore
cardiaco.13
Relativamente allo studio in questione, l'infusione di propofol
avveniva attraverso il catetere venoso centrale; nel caso in cui
questo non fosse presente il propofol veniva diluito con lidocaina
(20 mg per 200 mg di propofol) al fine di ridurre il dolore da
infusione lungo la vena periferica. Ogni paziente aveva una scheda
personale di sedazione nella quale il personale della USP annotava il
dosaggio del propofol, i parametri monitorati (saturazione arteriosa
di ossigeno, pressione arteriosa, frequenza cardiaca, durata della
procedura, tempo di risveglio) e le eventuali complicanze
(desaturazioni e/o apnee con ripresa spontanea o con necessità
di ventilazione con Ambu, laringospasmo, ipotensione, bradicardia e
chiamata per il personale di emergenza). Un genitore era sempre
presente nella stanza durante l'induzione dell'anestesia e vi
faceva ritorno prima che il figlio si risvegliasse.
Popolazione
in studio e metodi di valutazione
Un
consenso informato è stato ottenuto sia per la sedazione che
per lo studio. A partire dal gennaio 2001 sono stati selezionati
tutti i bambini con diagnosi di leucemia, che fossero stati
sottoposti ad un minimo di 10 sedazioni profonde. Nel corso di almeno
5 procedure è stato osservato il comportamento dei pazienti
all'inizio della sedazione e registrato secondo uno scala
prestabilita con range da 1 a 3, ricavata dalla Amended
Observation Scale for Behavioural Distress (aOSBD)14
, dove 1 corrispondeva a bambino tranquillo (punteggio aOSBD
inferiore a 5), 2 a bambino agitato (punteggio aOSBD compreso fra 5 e
20) e 3 a bambino molto agitato (aOBSD maggiore di 20) (Tabella
I). Alle infermiere del reparto è stato chiesto di
indicare in cieco, tra i bambini del gruppo in studio, quelli che
generalmente esprimevano ansia e paura per tutte le procedure
mediche, comprese quelle non dolorose (es. prelievi venosi,
medicazione del catetere venoso centrale, misurazione della pressione
arteriosa, ecc.). Da sottolineare il fatto che le infermiere non
partecipavano allo studio e ciascuna era all'oscuro delle risposte
fornite dalle colleghe.
Le
impressioni dei bambini e dei genitori riguardanti la procedura sono
state raccolte mediante un questionario, diviso in due sezioni, una
compilata dal paziente e l'altra da uno dei genitori. I bambini di
età superiore agli 10 anni hanno risposto autonomamente,
mentre quelli più piccoli sono stati aiutati dai genitori per
la compilazione. Il questionario era composto da domande chiuse ed
alcune domande aperte riguardanti la paura e le emozioni sperimentate
prima e dopo la sedazione, l'eventuale dolore provato durante la
procedura, il livello di gradimento del protocollo di sedazione
procedurale. L'intensità del dolore e della paura è
stata misurata mediante la scala a 5 facce per i bambini fino a 6
anni di età e scala tipo V.A.S. (Visual Analogue Scale) con un
range compreso fra 1 a 5 per quelli più grandi. La sezione per
i genitori comprendeva anche domande riguardanti l'ansia da essi
provata nell'assistere i figli durante questa esperienza. I
questionari sono stati inviati per posta e le famiglie vi hanno
risposto in maniera anonima. Un questionario simile (senza le domande
che riguardavano specificatamente la sedazione) è stato
inviato ad un gruppo storico, per meglio comprendere quali stati
emozionali, riferiti dai bambini, fossero influenzati direttamente
dalla sedazione e quali dalla procedura invasiva. Il gruppo storico
era composto dai pazienti in terapia per leucemia quando (in media 10
anni fa) le stesse procedure venivano effettuate con la sola
anestesia locale (crema EMLA). In questo gruppo tutti i soggetti
erano ormai abbastanza grandi per rispondere autonomamente alle
domande.
Analisi
statistica
L'analisi
statistica è stata condotta mediante l'uso del test del _2 e
del test esatto di Fischer con l'ausilio di Epi Info 6.04b (free
software sviluppato per la statistica medica ed approvato dall'OMS).
È stato considerato come limite di significatività un
p-value = 0,05.
Popolazione
in studio
In
tabella II viene indicato il numero di questionari inviati,
restituiti, rifiutati ed accettati sia per il gruppo in studio, che
per quello di controllo. Per i questionari accettati, su cui é
stata svolta l'analisi dei risultati, vengono indicati i dati
demografici dei bambini e dei genitori che li hanno compilati. L'età
media attuale dei soggetti del gruppo storico è di 16 anni per
i pazienti e 46 anni per i genitori. Nel gruppo in studio sono stati
scartati 2 dei 26 questionari compilati dal genitori e 3 dei 26
questionari compilati dai bambini a causa dei frequenti errori nella
compilazione, che ne hanno compromesso l'utilità. Per lo
stesso motivo nel gruppo di controllo sono stati scartati 2
questionari: 1 su 28 genitori ed 1 su 28 bambini. Un ulteriore
questionario per il paziente non appare nel computo dei questionari
accettati perché, sebbene restituito, non è stato
compilato in quanto all'epoca della terapia il paziente era troppo
piccolo per ricordarsene a distanza di anni. Quindi in totale abbiamo
analizzato 47 questionari per il gruppo di studio (23 bambini e 24
genitori) e 55 per il gruppo di controllo (27 bambini e 28 genitori).
Lo studio
osservazionale si è svolto su tutti i 30 i bambini arruolati
per lo studio secondo i criteri di inclusione (12 maschi, età
media di 9 anni), in quanto il questionario è stato inviato
anonimamente e quindi non è stato possibile escludere coloro
che non avevano risposto.
I 30
bambini del gruppo in studio sono stati sottoposti ad una media di 17
sedazioni ciascuno, (minimo 10 / massimo 25). La durata media delle
procedure è stata di 8 minuti (minimo 4 / massimo 20). Nessuno
dei 30 bambini ha mai avuto complicanze correlate alla sedazione, ad
eccezione di una piccola percentuale (6%) di desaturazioni minori
risoltesi spontaneamente, senza necessità di ventilare il
paziente.
Il
dolore da procedura
La
percezione del dolore legato alla procedura invasiva è
significativamente diminuita nel gruppo in studio (13% vs 89%; p =
0,0000004).
Valutazione
della paura
I
risultati inerenti la paura della procedura sono riportati in Tabella
III/
Figura1. Tutti i bambini spaventati dalla sedazione hanno un'età
inferiore ai 10 anni.
Valutazione
dell'ansia
Nonostante
la percentuale di bambini nel gruppo in sedazione che riferisce di
essere angosciato prima della procedura è minore rispetto al
gruppo storico (57% vs 93%; p= 0,008), l'ansia rimane lo stato
d'animo preponderante in attesa della procedura invasiva. In ogni
caso nel gruppo in studio è maggiore il numero di bambini che
riferisce di essere tranquillo (37% vs 7%). Questi dati, assieme alle
impressioni dei genitori sulle stesse problematiche, sono riportati
in Figura
2.
L'ansia
provata dai genitori stessi in attesa della procedura, invece, non
viene modificata dal ricorso alla sedazione profonda: il 92% dei
genitori del gruppo in studio ed il 100% di quelli del gruppo storico
si dice ansioso.
Cosa
dà veramente fastidio e cosa è realmente gradito
Le
risposte dei bambini e dei genitori inerenti gli aspetti della
procedura percepiti come più fastidiosi sono riportati inTabella
IV e Figura
3.
Mediante
una domanda aperta è stato chiesto ai soggetti del gruppo di
studio se fosse da loro gradito il protocollo di sedazione
procedurale, ed in caso affermativo di indicarne i motivi. Il 92% dei
bambini e la totalità dei genitori ha risposto
affermativamente. I principali motivi per cui il protocollo in
sedazione è gradito sono, in ordine di frequenza, i seguenti:
non provare dolore, avere un genitore accanto, poter rimanere nella
propria stanza ed essere assistiti da medici ed infermieri con cui si
ha una certa familiarità. Nessun bambino o genitore ha
richiesto di abbandonare il protocollo di sedazione procedurale in
favore di un regime di sedazione più leggero o della sola
anestesia locale.
Lo
studio osservazionale
L'osservazione
del comportamento dei bambini del gruppo in studio e la sua
registrazione ha permesso di identificare 5 bambini (16%) che
manifestavano, prima di ogni procedura invasiva osservata, un grado
di distress emozionale compatibile con il punteggio 2 della scala
prestabilita. Per nessun bambino è stato necessario ricorrere
alla contenzione fisica, né alcun paziente ha ottenuto un
punteggio di 3. Questi 5 bambini sono gli stessi che le infermiere
del reparto hanno indicato come coloro che manifestano angoscia prima
di qualunque tipo di procedura diagnostico-terapeutica, anche se non
dolorosa. Tutti e 5 i bambini hanno un'età inferiore agli 8
anni.
Prevenire
il dolore, la paura e l'ansia associate alle procedure invasive
diagnostico-terapeutiche nei bambini affetti da leucemia (punture
lombari e aspirati midollari) è un obiettivo comune per i
pediatri, raccomandato in Italia dalla AIEOP come negli Stati Uniti
dalla American Accademy of Pediatrics.3,15
Infatti uno scarso trattamento del dolore e del distress emozionale
correlati a tali procedure, può associarsi, in età
pediatrica, alla comparsa di depressione ed altri disturbi
psicologici e comportamentali, con possibili ripercussioni anche
nella vita adulta.4
Inoltre è stato osservato che maggiore è il livello
d'ansia provata dal bambino al momento della procedura, minore sarà
la capacità di ricordare l'evento nelle sue componenti
positive e neutre, mentre saranno preponderanti i ricordi negativi
più strettamente associati alla sfera emozionale.16
La letteratura recente offre numerosi suggerimenti per ridurre il
dolore e l'ansia associati a queste procedure tanto dolorose quanto
inevitabili, proponendo trattamenti sia di tipo farmacologico che
psicologico.17,18
In questo ambito, negli ultimi anni, è sempre più
frequente il ricorso alla sedazione farmacologica, la quale risulta
essere molto vantaggiosa sia per pazienti e genitori che per il
personale in termini di qualità dell'assistenza ricevuta e
fornita.8,11,13,
19, 20, 21 Attualmente rimane ancora da definire quale sia
la migliore strategia nello spettro che va dalla sedazione cosciente
all'anestesia generale; sembrerebbe, però, che in ambito
pediatrico la sedazione cosciente sia poco efficace,5nonché scarsamente gradita alle famiglie, le quali
sceglierebbero l'anestesia generale per i loro figli nel 90% dei
casi.7
Nel
Nostro Istituto dal 1999 tutte le procedure invasive nei pazienti con
patologie oncologiche sono effettuate in sedazione profonda. Benché
questo trattamento sia da sempre ben accetto dalla maggioranza dei
pazienti, alcuni bambini si erano distinti perché
manifestavano un certo grado di distress al momento della sedazione,
in modo particolare dopo aver già effettuato un discreto
numero di procedure in sedazione. Da tale osservazione è
seguito questo studio, che, in linea generale, conferma che i
riscontri dei lavori precedentemente pubblicati rimangono validi
anche nel caso in cui le procedure in sedazione siano numerose e
frequentemente ripetute. Si evidenzia come i bambini che oggi vengono
sottoposti alla sedazione profonda, provino meno dolore ed un grado
minore di paura ed ansia rispetto a quanto riferito dai soggetti del
gruppo storico, che effettuavano la medesima procedura con la sola
anestesia locale. L'attesa della procedura rimane un momento
stressante sia per i bambini che per i genitori; tra questi ultimi il
numero di coloro che riferiscono di provare ansia, non è
sensibilmente diminuito con l'introduzione del protocollo di
sedazione. Questo può spiegarsi, come molti genitori hanno
specificato nel questionario, con il fatto che le loro preoccupazioni
riguardano (e riguardavano) principalmente l'esito dell'esame e
non la sua esecuzione. Anche con il ricorso alla sedazione, più
della metà dei bambini riferisce di essere nervoso o
preoccupato aspettando l'arrivo dei medici; inoltre la maggior
parte dei pazienti è infastidita dal digiuno, che li rende
ancora più sensibili ad eventuali ritardi del personale
(probabilmente più frequenti con l'introduzione del
protocollo di sedazione procedurale per la necessità di
coordinare più persone). Da sottolineare che gli aspetti della
procedura attualmente riferiti come “negativi” (digiuno, attesa),
hanno sostituito quelli segnalati con maggior frequenza nel gruppo
storico, quali il dolore lombare e la traumatica esperienza di venir
immobilizzati durante l'esecuzione della procedura. La maggioranza
dei bambini e la totalità delle loro famiglie dicono di
apprezzare il protocollo di sedazione procedurale che, oltre al fatto
di evitare il dolore correlato alla rachicentesi o all'aspirazione
midollare, permette che la procedura si svolga in un ambiente
familiare e protettivo. Un limite di questo studio è
rappresentato dalla scarsa numerosità del campione e dalla
mancanza di un vero gruppo di controllo, che in questo contesto ci
sarebbe sembrato poco etico. Di fatto questi limiti non permettono di
definire in maniera consistente il rapporto costi/benefici della
sedazione, ovvero il “number needed to treat” dei bambini da
sedare per ottenere un vantaggio significativo in termini di ansia e
paura. Bisogna considerare che tante cose dicono specialmente che ora
si sta più attenti e si presta più attenzione ai
pazienti e che alcuni fattori generali correlati alla procedura, ma
non dovuti alla procedura in sé, possono modificare comunque
la percezione ed il vissuto del paziente.
Concludendo
lo studio conferma che la sedazione, durante l'esecuzione di
procedure invasive, comporta misurabili benefici per i bambini e le
loro famiglie e che per la maggior parte di essi non sembra esserci
un impatto psicologico negativo legato alle sedazioni reiterate. Per
contro, viene evidenziato un sottogruppo di bambini che manifesta
ansia e paura nei riguardi delle sedazioni ripetute. Tale sottogruppo
è composto interamente da bambini di età inferiore ai
10 anni e probabilmente le difficoltà cognitive a comprendere
ed accettare la “necessità si addormentarsi” sono alla
base del distress emozionale da loro manifestato. Si tratta di un
problema rilevante poiché questi pazienti sono quelli che
avrebbero maggior bisogno della sedazione profonda, in quanto sono
gli stessi che manifestano paura ed angoscia prima di ogni procedura
medica, anche se non dolorosa. Probabilmente un approccio combinato
sarebbe raccomandabile per questi bambini, intendendo un trattamento
ansiolitico di tipo farmacologicico o psicologico prima
dell'infusione del propofol. Attualmente, alla luce di questi
risultati, abbiamo iniziato a somministrare di routine midazolam per
os a questi bambini, con buoni risultati.
Il RVU è
l'anomalia di più frequente riscontro nei bambini con
infezione delle vie urinarie. Per la gravità delle sequele che
possono derivare da tale anomalia morfofunzionale (“scar”,
ipertensione, complicanze gravidiche, parti prematuri e insufficienza
renale cronica), è indispensabile una diagnosi precoce seguita
da adeguato trattamento e follow up.
Dall'analisi
della nostra casistica emerge che:
- viene confermato che l'IVU è la modalità di presentazione del RVU più frequente, in particolare la pielonefrite acuta;
- viene inoltre confermato che l'incidenza del danno renale correla in modo inversamente proporzionale con l'età del bambino e in modo direttamente proporzionale con il grado del reflusso.
- abbiamo ottenuto un'elevata percentuale di guarigione nei RVU di grado medio-lieve: ciò avvalora il trattamento medico del RVU e ci induce a protrarlo per lungo tempo anche nei RVU bilaterali;
- fanno eccezione alcuni RVU di grado elevato che nella nostra casistica sono risultati molto frequentemente associati a danno renale scintigraficamente documentato, per i quali il trattamento chirurgico deve essere preso in considerazione.
Per
niente | Poco | Abbastanza | Per
tutto il tempo | |
Piange
(Ha le lacrime agli occhi o gli scendono sul viso) | 0 | 1 | 2 | 3 |
Grida
(Non grida, ma ha il tono della voce piuttosto alto) | 0 | 1 | 2 | 3 |
Contenimento
fisico (deve essere mantenuto fermo per mancanza di
collaborazione) | 0 | 1 | 2 | 3 |
Resistenza
verbale (non segue le istruzioni) | 0 | 1 | 2 | 3 |
Chiede
supporto emotivo (cerca rassicurazioni verbali e non verbali) | 0 | 1 | 2 | 3 |
Rigidità
muscolare (stringe i pugni, ha le nocche bianche, ha gli
occhi chiusi/strizzati, il corpo rigido, stringe i denti) | 0 | 1 | 2 | 3 |
Paura
verbale (dice “ho paura”, “sono spaventato”) | 0 | 1 | 2 | 3 |
Dolore
verbale (esprime dolore verbalmente) | 0 | 1 | 2 | 3 |
Si
dimena (movimenti casuali degli arti con il proposito di
avere “contatti aggressivi”) | 0 | 1 | 2 | 3 |
Comportamento
nervoso (Si regge fisicamente ad un'infermiera o ad un
genitore) | 0 | 1 | 2 | 3 |
Ricerca
di informazioni (Fa domande su cosa sta succedendo, sulla
procedura) | 0 | 1 | 2 | 3 |
Amended
Observation Scale of Behavioural Distress (aOSBD).
Gruppo
in studio | Gruppo
storico | |||
Numero | % | Numero | % | |
Questionari
bambini | ||||
Totale
inviati | 30 | 100% | 39 | 100% |
Totale
restituiti | 26 | 87% | 29 | 74% |
Rifiutati | 3 | 10% | 2 | 5% |
Accettati | 23 | 77% | 27 | 69% |
Maschi | 8 | 10 | ||
Età
alla diagnosi | ||||
<
5 anni | 2 | 7 | ||
5-10
anni | 12 | 12 | ||
11-13
anni | 3 | 4 | ||
>
13 anni | 6 | 4 | ||
Questionari
genitori | ||||
Totale
inviati | 30 | 100% | 39 | 100% |
Totale
ricevuti | 26 | 87% | 29 | 74% |
Rifiutat | 2 | 7% | 1 | 2% |
Accettati | 24 | 80% | 28 | 72% |
Maschi | 5 | 4 | ||
Età
media alla diagnosi (anni) | 41 | 36 | ||
Questionari inviati, restituiti, scartati ed accettati per il
gruppo in studio e per il gruppo storico. I dati demografici si
riferiscono ai soggetti che hanno compilato i questionari accettati.
L'età media attuale dei soggetti del gruppo di controllo è
di 16 anni per i pazienti e di 46 anni per i genitori.
Gruppo
in studio | Gruppo
storico | p-value | |||||||
Livello
VAS | Livello
VAS | ||||||||
N | % | mediana | IQR | N | % | mediana | IQR | ||
Risposte
dei bambini | |||||||||
Paura
della procedura | 15 | 65% | 1 | 1-3 | 25 | 93% | 5 | 4-5 | 0,003* |
Paura
del dolore | 5 | 22% | - | - | 19 | 70% | - | - | 0,02 |
Paura
di medici e infermieri | - | - | - | - | 1 | 4% | - | - | 1,00 |
Paura
dell'ago-cannula/ago per il prelievo | 4 | 17% | - | - | 14 | 52% | - | - | - |
Paura
della contenzione fisica | - | - | - | 7 | - | 26% | - | - | - |
Paura
della sedazione | 4 | 17% | - | - | - | - | - | - | - |
Opinioni
dei genitori | |||||||||
Paura
della procedura | 19 | 79% | 2 | 1-4 | 26 | 93% | 5 | 4-5 | 0,22* |
Paura
del dolore | 8 | 33% | - | - | 22 | 79% | - | - | 0,08 |
Paura
di medici e infermieri | 3 | 13 | - | - | 5 | 18% | - | - | 0,71* |
Paura
dell'ago-cannula/ago per il prelievo | 0 | 38% | - | - | 8 | 29% | - | - | 0,41 |
Paura
della contenzione fisica | - | - | - | - | 17 | 61% | - | - | - |
Paura
della sedazione | 2 | 8% | - | - | - | - | - | - | - |
Risposte
dei pazienti e dei genitori alle domande del questionario inerenti
gli aspetti della procedura temuti dai bambini. Gruppo in studio: 23
bambini e 24 genitori, gruppo storico: 27 bambini e 28 genitori, N:
numero delle risposte affermative per ogni quesito, Livello VAS:
punteggio indicato sulla Visual Analogue Scale rappresentato nel suo
valore mediano e nel range-interquartile (IQR, 25o-75o percentile).
*
Test esatto di Fischer. .
Gruppo
in studio | Gruppo
storico | ||||
N | % | N | % | p-value | |
Risposte
dei bambini | |||||
Digiuno
pre-procedura | 15 | 65% | 3 | 11% | 0,0002 |
Attesa
dell'arrivo dei medici | 15 | 65% | 12 | 44% | 0,24 |
Presenza
di troppe persone nella stanza | 9 | 39% | 3 | 11% | 0,05 |
Contenzione
fisica | - | - | 14 | 52% | - |
Dolore
lombare (durante o dopo la procedura) | 9 | 39% | 21 | 78% | 0,01 |
Opinioni
dei genitori | |||||
Digiuno
pre-procedura | 11 | 46% | 5 | 18% | 0,06 |
Attesa
dell'arrivo dei medici | 19 | 79% | 14 | 50% | 0,06 |
Presenza
di troppe persone nella stanza | 7 | 29% | 3 | 25% | 0,15* |
Contenzione
fisica | - | - | 19 | 68% | - |
Dolore
lombare (durante o dopo la procedura) | 4 | 17% | 21 | 75% | 0,00009 |
Risposte
dei pazienti e dei genitori alle domande del questionario inerenti
gli aspetti della procedura che maggiormente infastidiscono i
bambini. Gruppo in studio: 23 bambini e 24 genitori, gruppo storico:
27 bambini e 28 genitori, N: numero delle risposte affermative per
ogni quesito
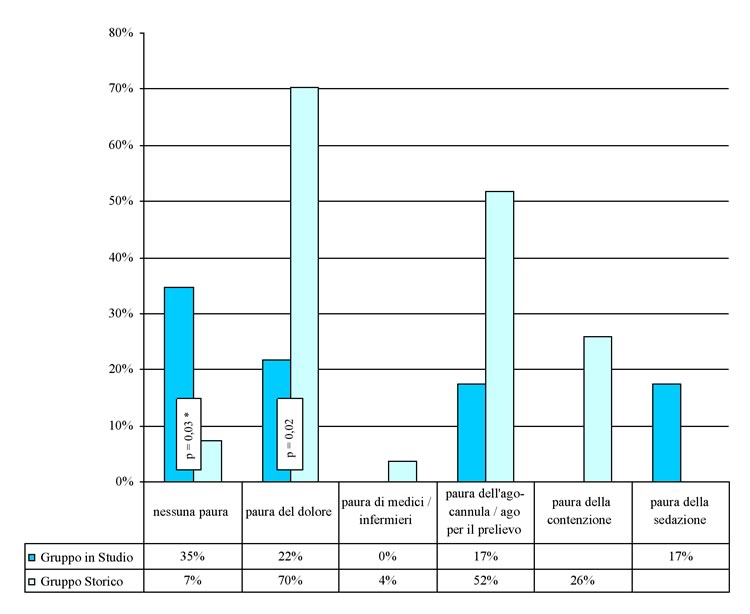
Aspetti
della procedura che spaventano pazienti: risposte dei bambini del
gruppo in studio e del gruppo storico (* = Test esatto di Fischer)
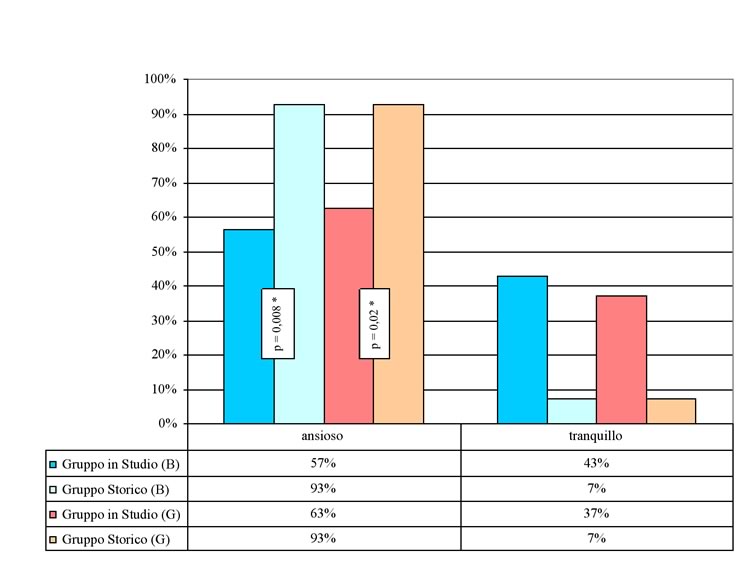
Stati
d'animo dei bambini in attesa di essere sottoposti alla procedura
invasiva: risposte dei pazienti ed impressioni dei genitori. (B =
bambini, G = genitori; * = Test esatto di Fischer)
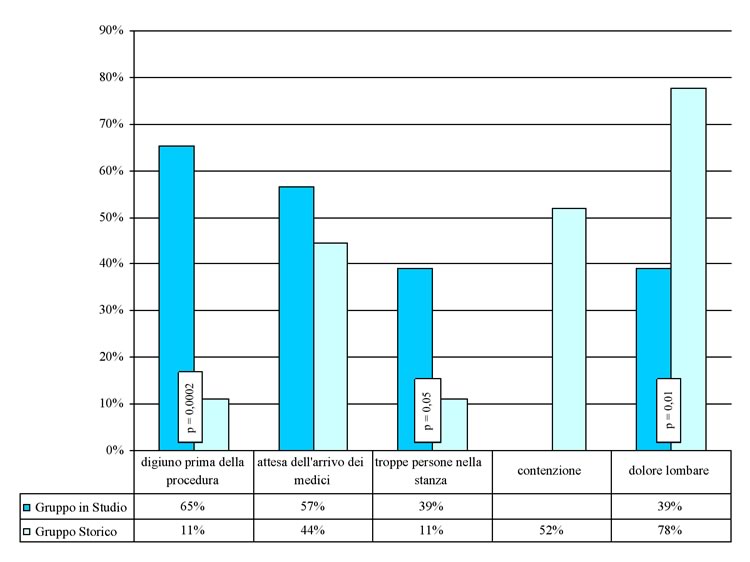
Aspetti
della procedura che infastidiscono i pazienti: risposte dei bambini
del gruppo in studio e del gruppo storico.
- Broome ME, Rehwaldt M and Fogg L. Relationships between cognitive behavioural techniques, temperament, observed distress, and pain reports in children and adolescents during lumbar puncture. J Pediatr Nurs 1998;13: 48-54.
- Broome ME, Bates TA, Lillis PP, McGahee TW. Children's medical fears, coping behaviors, and pain perceptions during a lumbar puncture. Onc Nurs Forum 1990;17:361-367.
- Ljungman G, Gordh T, Sorensen S, Kreuger A. Pain variations during cancer treatment in children: a descriptive survey. Pediatr Hematol Oncol 2000;17:211-21.
- Weisman SJ, Bernstein B, Schechter NL. Consequences of inadequate analgesia during painful procedures in children. Arch Pediatr Adolesc Med1998;152:147-9.
- Maxwell L, Yaster M. The myth of conscious sedation. Arch Pediatr Adolescent Med 1996;150:665-7.
- Reeves ST, Havidich JE, Tobin DP. Conscious sedation with propofol is anything but conscious. Pediatrics. 2004;114:e74-e76.
- Crock C, Olsson C, Phillips R, et al. General anaesthesia or conscious sedation for painful procedures in childhood cancer: the family's perspective. Arch Dis Child. 2003;88:253-7.
- Holdsworth MT, Raisch DW, Winter SS, et al. Pain and distress from bone marrow aspirations and lumbar punctures. Ann Pharmacother. 2003;37:17-22.
- American Society of Anesthesiologists Task Force on Sedation and Analgesia by Non-Anesthesiologists. Practice guidelines for sedation and analgesia by non-anesthesiologists. Anesthesiology 2002; 96:1004-17
- Bryson HM, Fulton BR, Faulds D. Propofol. An update of its use in anaesthesia and conscious sedation. Drugs. 1995;50(3):513-59.
- Wheeler DS, Vaux KK, Ponaman ML, Poss BW. The safe and effective use of propofol sedation in children undergoing diagnostic and therapeutic procedures: experience in a pediatric ICU and a review of the literature. Pediatr Emerg Care. 2003;19(6):385-92.
- Kulling D, Rothenbuhler R, Inauen W. Safety of nonanesthetist sedation with propofol for outpatient colonoscopy and esophagogastroduodenoscopy. Endoscopy. 2003;35(8):679-82.
- Barbi E, Gerarduzzi T, Marchetti F, et al. Deep sedation with propofol by nonanesthesiologists: a prospective pediatric experience. Arch Pediatr Adolesc Med. 2003;157(11):1097-103.
- Cromwell JA. An Amended Form of The Observation Scale of Behavioural Distress. A Portfolio of Academic, Clinical and Research work, Clinical Psychology, University of Surrey. 1997.
- Zeltzer LK, Altman A, Cohen D, et al. Report of the subcommittee on the management of pain associated with procedures in children with cancer. Pediatrics. 1990;86:826-831.
- Chen E, Zeltzer LK, Craske MG, Katz ER. Children's memories for painful cancer treatment procedures: implications for distress. Child Dev. 2000;7:933-47.
- Kazak AE, Penati B, Brophy P, Himelstein B. Pharmacologic and psychologic interventions for procedural pain. Pediatrics. 1998;102:59-66.
- Kuppenheimer WG, Brown RT. Painful procedures in pediatric cancer. A comparison of interventions. Clinical Psychology Review 2002; 22:753–786.
- Pitetti RD, Singh S, Pierce MC. Safe and Efficacious Use of Procedural Sedation and Analgesia by Nonanesthesiologists in a Pediatric Emergency Department Arch Pediatr Adolesc Med 2003;157:1090-1096.
- Jayabose S, Levendoglu-Tugal O, Giamelli J, et al. Intravenous anesthesia with propofol for painful procedures in children with cancer. J Pediatr Hematol Oncol 2001;23(5):290-3.
- James H. Hertzog, Heidi J. Dalton, Barry D. Anderson, Aziza T. Shad, Joseph E. Gootenberg, Gabriel J. Hauser. Anesthesia in the Pediatric Intensive Care Unit for Elective Oncology Procedures in Ambulatory and Hospitalized Children. Pediatrics 2000;106:742-747
Vuoi citare questo contributo?
