Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Ottobre 2016 - Volume XIX - numero 8
M&B Pagine Elettroniche
I Poster degli specializzandi
Quando un batterio banale diventa letale
1Scuola di Specializzazione in Pediatria, Verona
2UOC Pediatria a indirizzo Critico e Terapia Intensiva Pediatrica, Ospedale Civile Maggiore, Verona
2UOC Pediatria a indirizzo Critico e Terapia Intensiva Pediatrica, Ospedale Civile Maggiore, Verona
Indirizzo
per corrispondenza:
fede.minniti@hotmail.it
Giovanni è un bambino di 5 anni affetto da sindrome di Down. Sottoposto a 18 mesi di vita a intervento cardiochirurgico di correzione del canale atrio-ventricolare, ha sempre goduto di buona salute generale. Grazie allattento supporto della madre Giovanni ha acquisito negli anni una discreta autonomia, tale da renderlo un bambino quasi normale. Regolari i controlli di crescita, ha eseguito tutte le vaccinazioni secondo calendario, comprese anti-pneumococcica, anti-Haemophilus e anti-meningococco C.
Viene riferita comparsa di febbre e otalgia, per cui viene valutato dal Curante che, nel riscontro di otite media acuta, prescrive un ciclo di terapia con ibuprofene, con risoluzione della sintomatologia.
A distanza di circa 10 giorni ricompare la febbre, associata a cervicalgia, cefalea e stato di agitazione incostanti, per cui Giovanni viene condotto presso il Pronto Soccorso locale, dove presenta un episodio di vomito e viene quindi trattenuto in osservazione e posto in idratazione endovenosa. Il giorno successivo si assiste a un ulteriore deterioramento delle condizioni generali, persistenza della febbre, comparsa di rigor nucalis, conati di vomito e crisi di agitazione. Vengono eseguiti esami ematochimici con riscontro di leucocitosi (GB 33.200/mm3), aumento degli indici di flogosi (PCR 267,7 mg/l) e iponatriemia (Na 127 mmol/l). Segue comparsa di ipertono generalizzato, opistotono, revulsione dei bulbi oculari e deviazione dello sguardo. Vengono somministrate due dosi da 10 mg di diazepam endorettale seguite, per mancata risposta, da una dose da 2,5 mg di midazolam endovena, senza risoluzione della crisi. Nel sospetto di meningite, viene avviata terapia ev con vancomicina e cefotaxime e, previa sedazione con propofol, si procede a intubazione. Giovanni viene quindi trasferito presso il nostro reparto di Terapia Intensiva Pediatrica in stato di male.
Allarrivo in reparto viene avviata analgosedazione con fentanyl e midazolam in infusione continua e proseguita la terapia antibiotica. Eseguita TC encefalo con riscontro di otomastoidite sinistra e sinusite cronica; puntura lombare con fuoriuscita di LCR torbido a goccia rapida ed EEG compatibile con quadro di sofferenza cerebrale diffusa.
Per scarsa reattività agli stimoli, anche dolorosi, e ipotensione, a 48h ore dal ricovero si sospende la sedazione: GCS 4/15. Per riscontro di ipernatriemia (valore massimo 160 mmol/l) con diuresi tendenzialmente contratta, viene sospesa la supplementazione di sodio cloruro e ristretto il fabbisogno idrico nel sospetto di SIADH.
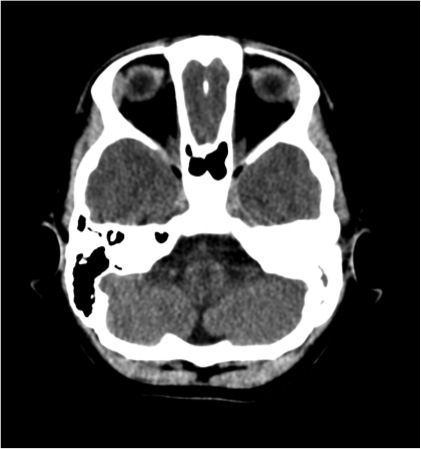
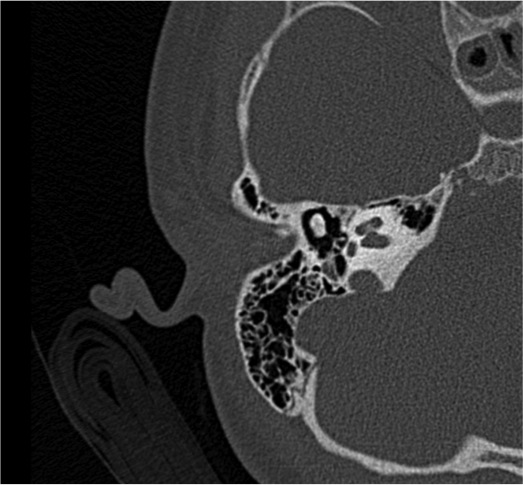
In terza giornata vengono eseguiti ulteriori approfondimenti diagnostici quali RM encefalo, angio-TC e TC delle rocche petrose che confermano un quadro di sofferenza cerebrale diffusa con coinvolgimento flogistico di aree cerebrali multiple (temporale, fronto-parietale, occipitale, emisferi cerebellari e nuclei della base), e otomastoidite con erosione delle pareti ossee delle celle mastoidee (Figura 1 e Figura 2). I tracciati EEG seriati hanno documentato un peggioramento progressivo, fino al riscontro di assenza di attività elettrica cerebrale in sesta giornata di ricovero.
L'esame colturale del liquor e l'emocoltura sono risultate negative. La PCR su liquor ha mostrato positività per Streptococcus pyogenes, PCR su sangue negativa e PCR su tampone faringeo positiva per lo stesso patogeno e per Haemophilus influenzae.
Durante il ricovero si sono manifestati squilibri pressori, della termoregolazione e successiva rapida insufficienza multiorgano.
In sesta giornata, dopo aver eseguito il test di apnea con assenza di atti respiratori spontanei, si è proceduto allattivazione della commissione multidisciplinare e, in seguito, alla determinazione della morte cerebrale del bambino.
Discussione
Streptococcus pyogenes può essere responsabile di infezioni invasive come batteriemia, polmonite, infezioni della cute e dei tessuti molli, e toxic shock syndrome. Tuttavia la meningite da S. pyogenes è unevenienza piuttosto rara. Dagli anni 80 a oggi si è assistito a unaumentata incidenza di infezioni invasive associate a S. pyogenes, mentre solo l1% delle infezioni da S. pyogenes comprende meningite e malattie del sistema nervoso centrale.
In genere, il sito di infezione primario è localizzato a livello delle prime vie aeree (otiti, sinusiti, faringiti, mastoiditi), che, in alcune non specifiche condizioni, può dare il via a un coinvolgimento centrale per continuità, con conseguenti sequele neurologiche se non addirittura morte.
Solo in circa il 60% dei casi si ottiene una positività per S. pyogenes allemocoltura, mentre in genere la conferma diagnostica si ottiene sul liquor.
Diversi studi in letteratura dimostrano una maggiore morbidità e mortalità nella popolazione pediatrica rispetto a quella adulta, anche in soggetti sani. Il tasso di morbidità dovuta a meningite da S. pyogenes è sicuramente inferiore rispetto a quello della meningite pneumococcica, da streptococco di gruppo B o da Gram-negativi, mentre quasi equivalente a quello da Haemophilus influenzae o meningococco a causa della particolare affinità di S. pyogenes per il sistema nervoso centrale. Infatti, evoluzione verso complicanze o sequele neurologiche si osserva in circa il 60% dei casi, morte fino al 12%.
Nonostante S. pyogenes sia in genere responsabile di infezioni ritenute banali, raramente può essere implicato in infezioni invasive, come nel nostro caso, purtroppo con esito fatale.
Bibliografia di riferimento
Viene riferita comparsa di febbre e otalgia, per cui viene valutato dal Curante che, nel riscontro di otite media acuta, prescrive un ciclo di terapia con ibuprofene, con risoluzione della sintomatologia.
A distanza di circa 10 giorni ricompare la febbre, associata a cervicalgia, cefalea e stato di agitazione incostanti, per cui Giovanni viene condotto presso il Pronto Soccorso locale, dove presenta un episodio di vomito e viene quindi trattenuto in osservazione e posto in idratazione endovenosa. Il giorno successivo si assiste a un ulteriore deterioramento delle condizioni generali, persistenza della febbre, comparsa di rigor nucalis, conati di vomito e crisi di agitazione. Vengono eseguiti esami ematochimici con riscontro di leucocitosi (GB 33.200/mm3), aumento degli indici di flogosi (PCR 267,7 mg/l) e iponatriemia (Na 127 mmol/l). Segue comparsa di ipertono generalizzato, opistotono, revulsione dei bulbi oculari e deviazione dello sguardo. Vengono somministrate due dosi da 10 mg di diazepam endorettale seguite, per mancata risposta, da una dose da 2,5 mg di midazolam endovena, senza risoluzione della crisi. Nel sospetto di meningite, viene avviata terapia ev con vancomicina e cefotaxime e, previa sedazione con propofol, si procede a intubazione. Giovanni viene quindi trasferito presso il nostro reparto di Terapia Intensiva Pediatrica in stato di male.
Allarrivo in reparto viene avviata analgosedazione con fentanyl e midazolam in infusione continua e proseguita la terapia antibiotica. Eseguita TC encefalo con riscontro di otomastoidite sinistra e sinusite cronica; puntura lombare con fuoriuscita di LCR torbido a goccia rapida ed EEG compatibile con quadro di sofferenza cerebrale diffusa.
Per scarsa reattività agli stimoli, anche dolorosi, e ipotensione, a 48h ore dal ricovero si sospende la sedazione: GCS 4/15. Per riscontro di ipernatriemia (valore massimo 160 mmol/l) con diuresi tendenzialmente contratta, viene sospesa la supplementazione di sodio cloruro e ristretto il fabbisogno idrico nel sospetto di SIADH.
In terza giornata vengono eseguiti ulteriori approfondimenti diagnostici quali RM encefalo, angio-TC e TC delle rocche petrose che confermano un quadro di sofferenza cerebrale diffusa con coinvolgimento flogistico di aree cerebrali multiple (temporale, fronto-parietale, occipitale, emisferi cerebellari e nuclei della base), e otomastoidite con erosione delle pareti ossee delle celle mastoidee (Figura 1 e Figura 2). I tracciati EEG seriati hanno documentato un peggioramento progressivo, fino al riscontro di assenza di attività elettrica cerebrale in sesta giornata di ricovero.
L'esame colturale del liquor e l'emocoltura sono risultate negative. La PCR su liquor ha mostrato positività per Streptococcus pyogenes, PCR su sangue negativa e PCR su tampone faringeo positiva per lo stesso patogeno e per Haemophilus influenzae.
Durante il ricovero si sono manifestati squilibri pressori, della termoregolazione e successiva rapida insufficienza multiorgano.
In sesta giornata, dopo aver eseguito il test di apnea con assenza di atti respiratori spontanei, si è proceduto allattivazione della commissione multidisciplinare e, in seguito, alla determinazione della morte cerebrale del bambino.

Figura 1. RM dell'encefalo.

Figura 2. RM dell'encefalo: otomastoidite con erosione delle pareti ossee delle celle mastoidee.
Discussione
Streptococcus pyogenes può essere responsabile di infezioni invasive come batteriemia, polmonite, infezioni della cute e dei tessuti molli, e toxic shock syndrome. Tuttavia la meningite da S. pyogenes è unevenienza piuttosto rara. Dagli anni 80 a oggi si è assistito a unaumentata incidenza di infezioni invasive associate a S. pyogenes, mentre solo l1% delle infezioni da S. pyogenes comprende meningite e malattie del sistema nervoso centrale.
In genere, il sito di infezione primario è localizzato a livello delle prime vie aeree (otiti, sinusiti, faringiti, mastoiditi), che, in alcune non specifiche condizioni, può dare il via a un coinvolgimento centrale per continuità, con conseguenti sequele neurologiche se non addirittura morte.
Solo in circa il 60% dei casi si ottiene una positività per S. pyogenes allemocoltura, mentre in genere la conferma diagnostica si ottiene sul liquor.
Diversi studi in letteratura dimostrano una maggiore morbidità e mortalità nella popolazione pediatrica rispetto a quella adulta, anche in soggetti sani. Il tasso di morbidità dovuta a meningite da S. pyogenes è sicuramente inferiore rispetto a quello della meningite pneumococcica, da streptococco di gruppo B o da Gram-negativi, mentre quasi equivalente a quello da Haemophilus influenzae o meningococco a causa della particolare affinità di S. pyogenes per il sistema nervoso centrale. Infatti, evoluzione verso complicanze o sequele neurologiche si osserva in circa il 60% dei casi, morte fino al 12%.
Nonostante S. pyogenes sia in genere responsabile di infezioni ritenute banali, raramente può essere implicato in infezioni invasive, come nel nostro caso, purtroppo con esito fatale.
Bibliografia di riferimento
- Busetti M, Marchetti F, Croci E, L'Erario I, Creti R, D'Agaro P. Group A streptococcal meningitis: a case report. New Microbiol 2013;36(4):419-22.
- Fanella S, Embree J. Group A streptococcal meningitis in a pediatric patient. Can J Infect Dis Med Microbiol 2008;19(4):306-8.
- Perera N, Abulhoul L, Green MR, Swann RA. Group A streptococcal meningitis: case report and review of the literature. J Infect 2005;51:E1-4.
- Arnoni MV, Berezin EN, Sáfadi MA, Almeida FJ, Lopes CR. Streptococcus pyogenes meningitis in children: report of two cases and literature review. Braz J Infect Dis 2007;11(3):375-7.
- Levy C, Bidet P, Bonacorsi S, Béchet S, Cohen R. Characteristics of group A streptococcal meningitis in children. Arch Pediatr 2014;21(2):S101-3.
Vuoi citare questo contributo?
