Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Maggio 2008 - Volume XI - numero 5
M&B Pagine Elettroniche
Pediatria per l'ospedale
CROUP
(parte seconda)
Membro
della Commissione Nazionale Vaccini
Indirizzo
per corrispondenza: bartolozzi@unifi.it
Il
Croup è una delle più comuni malattie del bambino nei
primi anni di vita. Chi ha lavorato in accettazione ricorda che in
alcuni mesi, durante la notte, arrivano, con i genitori
spaventatissimi, numerosi bambini con difficoltà
all'inspirazione, sempre molto rumorosa, tosse e scarsa febbre. La
malattia è iniziata all'improvviso nella notte, migliora col
sorgere del sole ed è facile che si ripresenti nei mesi e
negli anni successivi, fino a 4-5 anni di età. Poi tutto
sparisce. Sul tipo di trattamento, nel passato, ci sono state
discussioni interminabili: oggi è tutto più chiaro.
Una
recentissima pubblicazione rivede questa malattia: Bjornson
CL, Johnson DW. Lancet 2008 371:329-39
(138 voci bibliografiche, compresa la Cochrane Library and
Medicine).
Vai
a CROUP
(parte prima)
Farmacoterapia
Nel
trattamento del croup due sono i farmaci di più larga
prescrizione:
- i corticosteroidi
- l'adrenalina
Corticosteroidi
Anche se
i corticosteroidi hanno una lunga storia di uso nei bambini con
croup, solo di recente sono state raggiunte le prove della loro
efficacia.
Nei
bambini con croup grave e con prevedibile insufficienza respiratoria,
il trattamento con corticosteroidi si accompagna a:
- una percentuale d'intubazione 5 volte più bassa
- se incubati, una riduzione di tre volte del tempo d'intubazione
- un rischio di reintubazione 7 volte minore.
I
pazienti con forme di croup da moderate a gravi, quando trattati con
corticosteroidi, hanno una riduzione di 12 ore della loro permanenza
in ospedale, un 10% di riduzione del trattamento con adrenalina e un
50% di riduzione delle visite di ritorno e di ricovero. I genitori
dei bambini trattati con corticosteroidi hanno meno stress di quelli
non trattati con questi farmaci. Il trattamento con corticosteroidi
comporta, anche complessivamente, una spesa minore per bambino.
Tabella
1. Studi clinici sull'uso dei corticosteroidi versus placebo
nel trattamento del croup
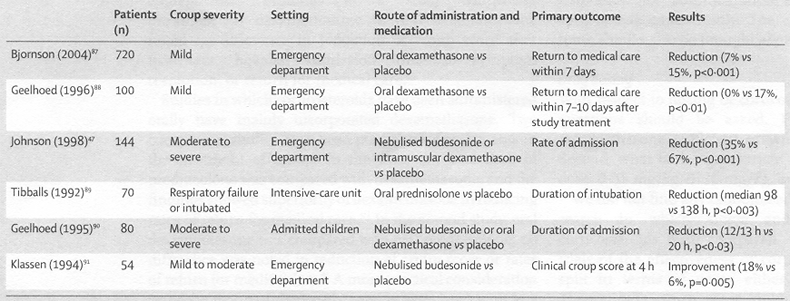
Vie
di somministrazione
La
migliore via di somministrazione degli steroidi nei bambini con croup
è stata studiata a lungo: la via orale e la via intramuscolare
sono equivalenti tra loro e non è dimostrato che siano
superiori come efficacia alla somministrazione per via inalatoria.
L'aggiunta della busedonide per via inalatoria al trattamento con
desametasone per os (Decadron) non conferisce un ulteriore vantaggio.
Tabella
2. Studi clinici randomizzati e
controllati sul trattamento con corticosteroidi del croup, a seconda
della via di somministrazione
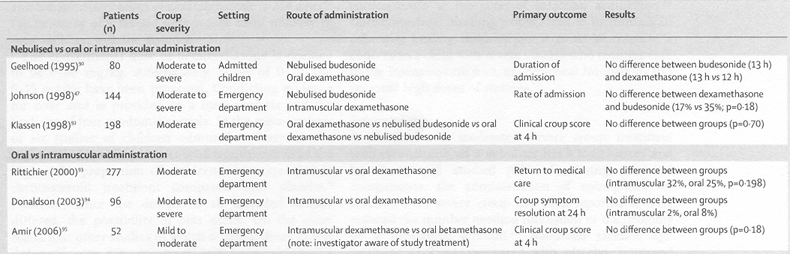
In due
studi è stato comparata l'efficacia del prednisolone
(Deltacortene) versus il desametasone ed i risultati risultano essere
controversi: in uno studio a favore del desametasone (riduzione del
numero di accessi in pronto soccorso); nell'altro RCT con
dimostrazione di equivalenza di efficacia.
La via
intramuscolare è da utilizzare solo in caso di vomito o di
difficoltà respiratoria evidente.
Dosi
Vi sono
due problemi da risolvere:
- una dose di desametasone è sufficiente o ce ne vogliono di più?
- è più giusta una dose di 0,15 mg/kg o va bene quella di 0,30 o di 0,60 mg/kg?
Non vi
sono in letteratura pubblicazioni su una o più dosi,
probabilmente perché la sintomatologia si attenua entro 72 ore
e la durata dell'efficacia del desametasone è di 2-4 giorni.
Per
quanto riguarda la dose, generalmente si fa maggior riferimento a
quella di 0,60 mg/kg. Esistono tuttavia pubblicazioni che
testimoniano che anche dosi di 0,15 mg/kg e di 0,30 mg/kg si
accompagnano a risultati analoghi. Dal confronto di 6 studi risulta
tuttavia che con la dose più elevata si hanno maggiori
benefici per i bambini con croup più grave.
Rischi
dei corticosteroidi
Nella
maggior parte dei casi l'uso dei corticosteroidi nel croup è
sicuro; tuttavia è possibile che possano verificarsi
eccezionali eventi avversi:
- in bambini con contemporanea varicella, possibilità di un aumento delle complicazioni della varicella
- tracheite batterica
- polmonite
- sanguinamenti gastro-intestinali.
Adrenalina
Anche
l'uso dell'adrenalina nel croup ha una lunga storia.
Tabella
3. Prove cliniche randomizzate e controllate sull'adrenalina
nebulizzata versus placebo nel trattamento del croup del bambino

La
somministrazione di adrenalina riduce la necessità
d'intubazione e di tracheotomia. L'adrenalina racemica
nebulizzata (al 2,25%) migliora il croup entro 10-30 minuti
dall'inizio del trattamento. L'effetto clinico perdura almeno per
un'ora e scompare entro due ore; se la sintomatologia ritorna essa
non sembra essere pericolosa. Con l'uso di adrenalina e
desametasone (o busedonide) su 253 bambini, solo 12 ritornarono per
cure e solo 6 furono ammessi in ospedale.
La
somministrazione di una dose di adrenalina nebulizzata non si è
associata ad alcun effetto collaterale, né ad aumento del
ritmo cardiaco o della pressione arteriosa. Solo talvolta è
stata notata tachicardia e pallore. In un caso di croup grave sono
insorti tachicardia ventricolare e infarto del miocardio, dopo
trattamento con 3 dosi di adrenalina nebulizzata somministrate
nell'arco di un'ora.
In
generale viene usata l'adrenalina racemica in soluzione 1/1000.
Nella maggioranza degli studi è stata usata la stessa dose,
senza tener conto del peso (0,5 ml di adrenalina racemica al 2,25% o
5 ml di adrenalina all'1/1000).
Analgesici,
antipiretici, antibiotici, antitosse, decongestionanti e β2 agonisti
a effetto prolungato
Non
esistono studi controllati con questi farmaci.
Comunque
gli analgesici o gli antipiretici possono essere utili nel ridurre la
febbre e lo stato di agitazione del bambino con croup. L'uso degli
antibiotici non è ragionevole, perché quasi tutti i
croup sono originati da un'infezione virale.
Indicazioni
per l'ammissione e la dimissione dall'ospedale
Quasi
tutti i bambini sono trattati a domicilio o in accettazione senza
essere ricoverati in ospedale. L'osservazione nel dipartimento di
emergenza per 3 ore o per 10 ore dopo l'uso dei corticosteroidi
riduce le percentuali di ammissione. In uno studio viene suggerita
un'attesa di 6 ore dalla somministrazione di corticosteroidi, prima
di arrivare al ricovero.
Nella
Figura 1 (riportata nella prima parte) è presente un algoritmo
che prevede diversi comportamenti a seconda della gravità del
quadro clinico.
Conclusioni
Dopo
tante discussioni, finalmente è stato stabilito il ruolo
favorevole dei corticosteroidi. è stata dimostrata anche
l'utilità dell'adrenalina per il miglioramento rapido dei
sintomi in attesa che i corticosteroidi abbiano effetto. A parte
questi due farmaci, rimane poco spazio per altri interventi. A
esclusione dell'elio nessun nuovo principio è comparso
all'orizzonte.
Rimangono
alcune aree di mistero, soprattutto a proposito della fisio-patologia
della malattia. La conoscenza di questi aspetti potrà portare
a trattamenti più efficaci.
Vuoi citare questo contributo?
