Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Febbraio 2012 - Volume XV - numero 2
M&B Pagine Elettroniche
Casi indimenticabili
Un
addome sottosopra
Dipartimento
Materno Infantile, A.O.U. di Parma
|
N. di
4 mesi è giunto alla nostra osservazione presso l'ambulatorio
di pediatria generale perché la madre da qualche ora aveva la
sensazione che il piccolo respirasse male. Inoltre riferiva che
il piccolo appariva addormentato, che si era alimentato meno del
solito negli ultimi 2 pasti (assumeva LMS integrato con latte di
formula) e che aveva presentato un conato di vomito seguito da
transitorio ipotono. Dall'anamnesi ostetrico-ginecologica non
emergevano elementi degni di nota.
Era
apiretico e presentava colorito roseo. Appariva tuttavia
scarsamente reattivo e soporoso. L'obiettività polmonare
mostrava tachipnea (FR 90 atti/min) con lievi rientramenti
sottocostali, silenzio respiratorio a sinistra senza rumori
patologici aggiunti, mentre a destra il MV era normotrasmesso,
SatO2 96-97%. Le restanti obiettività clinica
generale e neurologica apparivano nella norma. Considerato il
quadro clinico, nel sospetto di un esteso focolaio
bronco-pneumonico, il paziente è stato inviato urgentemente
presso l'ambulatorio pediatrico di libero accesso dell'Ospedale
di Parma, dove si è deciso di ricoverare il piccolo. Gli esami
ematochimici eseguiti all'ingresso evidenziavano leucocitosi
neutrofila (GB 25.190/Ul, N 67%), iperglicemia (glucosio 155
mg/dl), negatività della PCR (0,15 mg/l) e normalità
dell'emogasanalisi arteriosa.
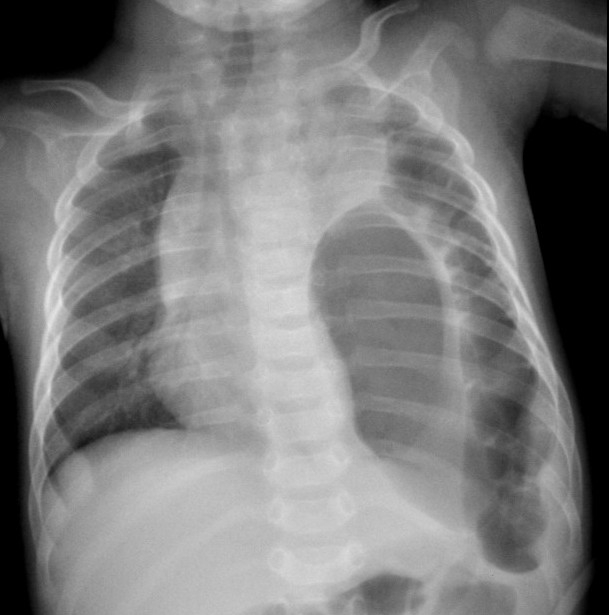
La
radiografia del torace ha mostrato erniazione dello stomaco e di
buona parte del colon sinistro nell'emitorace sinistro con
atelettasia pressoché completa del polmone omolaterale,
deviazione controlaterale del mediastino, normalità del polmone
destro (Figura). Dopo il riscontro
dell'ernia diaframmatica congenita, a completamento diagnostico
è stato eseguito un esame ecocardiografico che ha evidenziato
assenza di flusso nell'arteria polmonare sinistra. Il giorno
seguente al ricovero il piccolo è stato trasferito presso la
Chirurgia Pediatrica dove è stato sottoposto a intervento di
correzione dell'ernia (nel corso della procedura è stata
riscontrata anche la milza nel torace di sinistra). Il decorso
post-operatorio è stato ottimo: il piccolo ha ripreso
precocemente ad alimentarsi per via enterale, era già
canalizzato in seconda giornata, il polmone sinistro si è
completamente riespanso come mostrato dall'Rx torace di
controllo che appariva nella norma (eseguito il giorno dopo
l'intervento).
Attualmente
N. si alimenta e cresce bene, non presenta nessun problema
respiratorio né gastrointestinale.
Un
distress respiratorio da ernia diaframmatica
Per
ernia diaframmatica si intende una comunicazione anomala tra le
cavità addominale e toracica, associata o meno a presenza del
contenuto addominale nel torace. L'eziologia può essere
congenita o traumatica. Si distinguono le ernie postero-laterali:
la sinistra (o di Bochdalek, 80% dei casi) e la destra (20% dei
casi), le retrocondrosternali (di Morgagni-Larrey, 2% di tutte le
ernie diaframmatiche congenite), le iatali (a livello dello iato
esofageo) e le paraesofagee (adiacenti allo iato). Quando si
parla di ernia diaframmatica congenita (CDH) in genere ci si
riferisce alla variante di Bochdalek. Sebbene la CDH sia
caratterizzata da un difetto diaframmatico strutturale, uno dei
principali fattori limitanti per la sopravvivenza è l'ipoplasia
polmonare associata. Infatti la presenza dei visceri/organi in
cavità toracica può causare una compressione costante sui
polmoni fetali in via di sviluppo, determinando un vario grado di
ipoplasia polmonare (omo- e controlaterale) anche se in genere
più grave dal lato dell'ernia. L'ipoplasia è caratterizzata
da riduzione delle diramazioni bronchiali e dello sviluppo
alveolare e arteriolare (che clinicamente produce ipertensione
polmonare). L'incidenza è stimata da 1:2000 a 1:5000 nati
vivi, M:F = 1:2. I visceri/organi più frequentemente erniati
sono lo stomaco e l'ileo, il lobo sinistro del fegato e la
milza. In circa un terzo dei casi sono associati lesioni del
sistema nervoso centrale, malformazioni cardiache, atresia
esofagea, palatoschisi, trisomia dei cromosomi 21, 13, 18.
Generalmente la CDH si rende evidente nelle prime 24 ore di vita
con segni di distress respiratorio acuto (tachipnea, cianosi,
gasping, retrazioni inspiratorie e sforzi respiratori)
progressivamente ingravescenti parallelamente alla distensione
intestinale, che determina un peggioramento della compressione
parenchimale polmonare e della dinamica ventilatoria.
Esiste
uno spettro ben definito di evoluzione clinica e prognostica che
consente di distinguere 3 gruppi di pazienti:
GRUPPO 1: pazienti che non raggiungono mai una buona ossigenazione e che rapidamente evolvono verso la morte, indipendentemente dal trattamento (ipoplasia polmonare → ipertensione polmonare → apertura del dotto arterioso → shunt di sangue desaturato nell'aorta post-duttale → insufficienza ventricolare destra → ipossiemia e acidosi metabolica). GRUPPO 2: pazienti che inizialmente raggiungono una condizione di stabilizzazione cardiorespiratoria ma che tardivamente (dopo 48 ore, spesso dopo la correzione chirurgica) sviluppano ipertensione polmonare persistente per un'ipersensibilità delle pareti arteriolari agli stimoli vasocostrittori (gruppo honeymoon). GRUPPO 3: pazienti che sin dall'inizio presentano buoni condizioni cliniche, hanno una buona prognosi e un'aspettativa di vita praticamente normale. Solo alcuni presentano distress respiratorio oltre l'età neonatale; più spesso accusano episodi di vomito ripetuti o di (sub)occlusione intestinale.
Il
trattamento delle CDH, oltre all'assistenza respiratoria, è
chirurgico.
Nel
nostro caso si può parlare di CDH a esordio ritardato (la
sintomatologia compare oltre il periodo neonatale). Le CDH late
presenting rappresentano il 5-20% di tutti i casi di CDH1.
In letteratura sono descritti casi di esordio a diverse età:
infanzia, adolescenza e perfino in età adulta2,3.
Tali pazienti possono sviluppare vomito secondario alla
(sub)occlusione intestinale e sintomi respiratori lievi.
Occasionalmente l'incarceramento dell'intestino evolve in
ischemia, sepsi e shock. Nel caso del piccolo N. la madre aveva
notato la tachipnea e c'era anche stato un conato di vomito
seguito da ipotono transitorio (verosimilmente legato a uno
stimolazione vagale secondaria a distensione gastrica o colica).
Noi
non conoscevamo la CDH ad esordio ritardato e così, prima di
documentarci, abbiamo posto personalmente alcune domande ai
colleghi chirurghi pediatrici, in particolare su come fosse stato
possibile che un bambino perfettamente normale fino a quel
momento (alimentazione, alvo e crescita nella norma, mai nessun
disturbo respiratorio), avesse presentato un esordio
sintomatologico così improvviso nonostante il difetto fosse già
presente alla nascita. Ci hanno risposto che l'erniazione dei
visceri in torace c'è sempre stata, forse anche in utero e che
l'esordio della sintomatologia era legato a erniazione di un
nuovo organo/viscere o a strozzamento di un viscere cavo già
presente in torace. Successivamente abbiamo studiato un po' e
sulla base delle evidenze cliniche e di ciò che abbiamo trovato
in letteratura invece pensiamo che il corteo sintomatologico sia
stato scatenato dall'improvvisa erniazione di stomaco, colon e
milza (che fino a quel momento erano rimasti in addome) e dalla
conseguente improvvisa compressione polmonare. Questo perché:
Bibliografia
|
 |
Vuoi citare questo contributo?
