Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Novembre 1999 - Volume II - numero 9
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Erythema
dyschromicum perstans (Ashy dermatitis)
Unità
Operativa di Pediatria e Sezione di Patologia Neonatale, Ospedale
Umberto I° Mestre Venezia
(Specialedal III Convegno di Dermatologia per il Pediatra, Rimini,
28-29 maggio 1999):
Erythema
dyschromicum perstans (Ashy dermatitis)
The
Cases
NU is a
female child aged 4 with a negative personal and familiar history
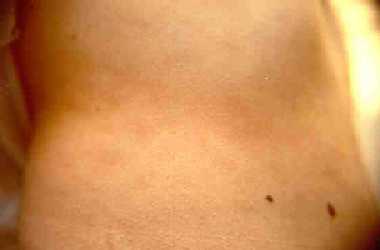
(depressed mother), except for a small, finely scaling, patched rash.
This rash, which had appeared 3 months before, was initially
diagnosed as pytiriasis rosea; after disappearing, it was
progressively “replaced” by larger and larger, finely scaling,
greyish patches to the patient's back, trunk and roots of limbs.
None of
the examinations we carried out, both routine examinations and those
aimed at excluding viral, bacterial, autoimmune and mycoplasma
diseases, were positive.
ZZ is a
girl aged 14 (puberty). She had no other relevant symptom, except for
an excess of melanocytic nevi to her back and trunk, some of them
with atypical features (fried egg shape).
Since the
onset, she has shown hyper-pigmented grey-bluish patches and maculae
to the abdomen. They were small at the beginning, then started to
become larger and larger, and to fade.
In this
case, general examinations were also negative.
The
Problem
These
symptoms are typical of erythema dyscromicum perstans, or ashy
dermatitis.
This is a
very rare, or rarely described, condition (actually, a recent article
published by the Lyon's group makes a distinction between ashy
dermatitis, which is a common disease, and true erythema dyscromicum,
which is very rare).
As far as
we know, remission is spontaneous, but very slow (it can take several
years).
Articolo
Premessa
L'erythema
dyschromicum perstans (definito in letteratura anche come Ashy
dermatitis e dermatite cinecienta o cinerense) è una dermatosi
acquisita cronico-recidivante a causa finora sconosciuta,
caratterizzata da una iperpigmentazione progressiva in chiazze grigio
bluastre della cute. Inizialmente ritenuta appannaggio esclusivo di
individui e razze di fototipo “scuro” (1), è invece stata
segnalata anche in soggetti americani ed europei con cute chiara
(2,3). Può evidenziarsi a qualsiasi età, senza
differenze tra i sessi, con una iniziale eruzione maculare
eritematosa (talvolta assente), seguita dalla tipica pigmentazione
grigiastra in chiazze di dimensione variabile da pochi millimetri ad
aree molto estese (dovute alla confluenza di più chiazze). Le
zone interessate sono principalmente il tronco e la parte prossimale
degli arti, con possibile coinvolgimento del volto, ma risparmio del
cuoio capelluto, mucose, palmo delle mani e pianta dei piedi (1).
L'eruzione è asintomatica, (e non c'è evidenza di
patologie associat). L'istologia non è diagnostica, e la
storia naturale è caratterizzata da poussées
successive non modificabili da alcuna terapia.
Casi
clinici:
Caso
1
figura
1
N.N è
una bambina di 4 anni, con anamnesi patologica remota completamente
negativa per quanto riguarda patologie dermatologiche e patologie
sistemiche di rilievo. La bambina ha eseguito tutte le vaccinazioni
obbligatorie e facoltative previste, ha avuto uno sviluppo
psicomotorio e un incremento staturo ponderale normale. L'anamnesi
familiare evidenzia assenza di patologia dermatologica, ma grave
depressione (attualmente apparentemente risolta con terapia
dermatologica) nella madre.
NN giunge
presso il nostro Ambulatorio Divisionale per la pregressa comparsa di
una eruzione eritematosa in piccole chiazze finemente desquamanti
(diagnosticata in altra sede come Pitiriasi rosea di Gilbert,
circa 3 mesi prima) lentamente autorisoltasi ma “sostituita”
progressivamente dalla comparsa di chiazze grigiastra localizzatesi
al tronco, dorso e radice degli arti. Secondo la madre, le chiazze
erano andate aumentando di numero e intensificando il colore, senza
che questo compromettesse in alcun modo le condizioni generali della
bambina: non erano comparsi né febbre, né prurito, né
si erano modificati l'umore o l'appetito della bambina. La madre
nega la somministrazione di farmaci alla bambina, almeno nell'arco
degli ultimi 5-6 mesi (ultimo farmaco somministrato: paracetamolo per
virosi febbrile). Negati anche episodi (sintomatici) di virosi o
comunque di febbre.
Dato il
quadro clinico abbastanza caratteristico, ma la sua relativa rarità,
abbiamo eseguito alcuni accertamenti: routine pediatrica, EBV, CMV,
ac antimicoplasma, ricerca di adeno e rotavirus nelle
feci, coprocoltura, anticorpi antinucleo, antiDna, immunocomplessi
circolanti, risultati tutti negativi.
La
bambina ai controlli clinici successivi ha presentato quadro cutaneo
e obiettività generale invariati, ad eccezione di una maggior
tendenza all'estensione delle chiazze verso la parte prossimale
degli arti inferiori. Abbiamo concordato con la madre attesa per
l'esecuzione della biopsia cutanea, che verrà comunque
eseguita se il quadro dovesse “peggiorare” dal punto di vista
dell'estensione e della pigmentazione.
Caso
2
figura
2
figura
3
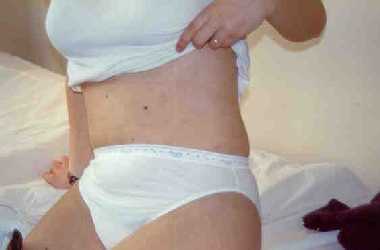
ZZ. è
una ragazza di 14 anni, già pubere, che giunge alla nostra
osservazione 25 giorni dopo NN.. Anche lei, come il Caso n.1,
presenta anamnesi patologica remota completamente negativa per quanto
riguarda patologie dermatologiche e patologie sistemiche di rilievo,
ad eccezione di un elevato numero di nevi melanocitici acquisiti a
dorso e tronco (alcuni con aspetto atipico, ad “uovo fritto”).Anche
in questo caso c'è assenza di patologia dermatologica nella
famiglia. La ragazza racconta della comparsa graduale (non preceduta
da chiazzette eritematose o altra sintomatologia cutanea) di macule e
chiazze iperpigmentate grigio bluastre che hanno coinvolto
progressivamente collo, torace addome, radice degli arti superiori.
Al momento della visita le chiazze sono visibili principalmente
all'addome e la madre e la ragazza concordano nel riconoscere una
lenta tendenza alla risoluzione del quadro. Negati l'assunzione di
farmaci nel corso dell'ultimo anno e infezioni virali o febbre.
Anche in questo caso, eseguiti alcuni accertamenti: routine
pediatrica, EBV, CMV, ac antimicoplasma, ricerca di adeno e rotavirus
nelle feci, coprocoltura, anticorpi antinucleo, antiDna ,
immunocomplessi circolanti, risultati tutti negativi. Dato lo
spontaneo miglioramento delle lesioni, la ragazza ha chiesto ed
ottenuto di non eseguire per ora biopsia cutanea.
Discussione
e revisione della letteratura:
Ci sono
in Medline 48 articoli reperibili alle voci erithema dyschromicum
perstans e/o ashy dermatitis. Di questi solo 10 risalgono agli ultimi
10 anni. Un recente articolo di un gruppo di Lione (4), facendo una
revisione critica della letteratura addirittura distingue le due
denominazioni (usualmente usate come sinonimi) differenziando 2
specifiche patologie sulla base di differenze cliniche(tab.1).
Tab.1:Comparazione
delle caratteristiche dell'Ashy Dermatitis e dell'Erithema
dyschromicum perstans
ASHY
DERMATITIS | ERITHEMA
DYSCHROMICUM PERSTANS | |
Incidenza | Comune | Rara |
Età | Pediatrica | Qualsiasi
età |
Lesione
maculare | Iperpigmentata | Ipo e
iperpigmentata |
Margine | Piano | Papulare |
Evoluzione | Stabile | Estensione
centrifuga |
Eziologia | Sconosciuta | Sconosciuta |
Terapia | Sconosciuta | Clofamizina? |
Dal punto
di vista dell'eziologia, un lavoro di Panama, a seguito
dell'osservazione di ben 39 soggetti affetti, propone un pesticida
(Chlorothalonil) usato nelle piantagioni di banana come possibile
agente eziologico (5), mentre un più lontano articolo del '79
(6), individua come responsabile un fertilizzante, l'ammonio
nitrato; altri 2 lavori descrivono un'associazione con l'infezione
da HIV (7,8), e ben tre una relazione con il lichen planus
(9,10,11). La varietà delle eziologie proposte evidenzia la
mancanza di un dato certo in questo senso, e come sempre in questi
casi anche le terapie proposte non sono univoche: attesa; clofazimina
(12) – riferita come efficace in 7 degli 8 casi; dithiazanine
iodide (13) utilizzata per la coesistenza di una parassitosi
intestinale da Tricocefalus trichiurus; dapsone (14).
In ogni
caso, un follow up finlandese di 3 pazienti in età pediatrica
(tra 8 e 12 anni) ha evidenziato una risoluzione spontanea in 2 anni
(15).Dal punto di vista della diagnosi differenziale, l'EDP deve
essere differenziato da: Tina versicolor, eritema anulare
centrifugo, melasma, poichiloderma, eritema fisso da farmaci, lebbra
e pinta. In realtà l'anamnesi (negativa per assunzione di
farmaci), le caratteristiche cliniche (il colore e la disposizione
tipiche) e la storia naturale (poussées successive e lenta
risoluzione nel lungo termine) lo rendono abbastanza ben
indentificabile. L'istologia (spongiosi, formazione di
microvescicole, degenerazione idropica delle cellule epidermiche,
incontinenza pigmentaria) non è specifica e non è
quindi risolutiva nel percorso diagnostico, pur rimanendo utile
all'esclusione di altre patologie (1,16,17).
Per
quanto riguarda i casi da noi seguiti, l'atteggiamento concordato
con i genitori, una volta escluse patologie sistemiche associate e
confermata l'assenza di sintomatologia soggettiva (prurito e
grattamento, pure se non comuni, sono stati in passato descritti
in 3 lavori riguardanti pazienti adulti (4)) , è quello di un
vigile “wait and see” con controlli clinici ravvicinati
nell'attesa della risoluzione spontanea.
Conclusioni
I nostri
2 casi presentano caratteristiche cliniche, storia ed andamento
compatibili con Erythema dyscromicum perstans. Le ultime segnalazioni
italiane reperibili su Medline risalgono al 1993 (16), e nessuna
segnalazione è stata pubblicata su riviste pediatriche.
Riteniamo che questa patologia, seppur non frequente ma con
caratteristiche cliniche del tutto particolari che permettono di
sospettarla e riconoscerla abbastanza semplicemente, debba essere
maggiormente conosciuta anche dal pediatra, primo referente dei
genitori, oltre che per un primo inquadramento e rassicurazione
nell'attesa della conferma diagnostica da parte del consulente
specialista, anche per una maggior precisazione epidemiologica della
patologia stessa.
Bibliografia
1. Hurwiz
S, et al: Clinical Pediatric Dermatology,II Edition, Suanders
Company 1993,472
2. Byrne
DA, et al: Erythema dyschromicum perstans. A report of two cases
in fair-skinned patients. Acta Derm Venereol 54(1), 65-8,
1974. No abstract available.
3. Holst
R, et al: Erythema dyschromicum perstans (ashy dermatosis). Report
of two cases from Scandinavia. Acta Derm Venereol 54(1), 69-72,
1974; No abstract available
4.
Combemale P, et al: Erythema dyschromicum perstans: report of a
new case and critical review of the literature. J Dermatol.
25(11), 747-53, 1998; Review.
5.
Penagos H, et al: Chlorothalonil, a possible cause of erythema
dyschromicum perstans (ashy dermatitis). Contact Dermatitis
35(4), 214-8, 1996
6.
Jablonska S: Ingestion of ammonium nitrate as a possible cause of
erythema dyschromicum perstans (ashy dermatosis).Dermatologica. 150(5), 287-91, 1975.
7. Nelson
MR, et al. Erythema dyschromicum perstans in an HIV
antibody-positive man. Br J Dermatol 127(6), 658-9, 1992.
No abstract available.
8.
Venencie PY, et al: Erythema dyschromicum perstans following human
immunodeficiency virus seroconversion in a child with hemophilia.B. Arch Dermatol 124(7), 1013-4 1988. No abstract available
9. Berger
RS, et al: Erythema dyschromicum perstans and lichen planus: are they
related? J Am Acad Dermatol 21(2 Pt 2), 438-42 1989
10.
Leonforte JL, et al: Erythema dyschromicum perstans versus lichen
planus. Med Cutan Ibero Lat Am 15(1), 89-92, 1987. Spanish
11.
Naidorf KF, et al: Erythema dyschromicum perstans and lichen planus.Arch Dermatol 118(9), 683-5, 1982
12.
Baranda L, et al: Involvement of cell adhesion and activation
molecules in the pathogenesis of erythema dyschromicum perstans (ashy
dermatitis). The effect of clofazimine therapy. Arch Dermatol133(3), 325-9, 1997
13.
Sittart JA, et al: [Erythema cinitiensis perstans]. Med Cutan
Ibero Lat Am. 8(1-3),11-4, 1980. Portuguese
14.
Kontochristopoulos G, et al: Erythema dyschromicum perstans: response
to dapsone therapy. Int J Dermatol 37(10), 796-8, 1998. No
abstract available
15.
Palatsi R: Erythema dyschromicum perstans. A follow-up study from
northern Finland. Dermatologica 155(1), 40-4, 1977.
16.
Paradisi M, Mostaccioli S, Celano G, Angelo C, Ruatti P, Ferranti G,
Onetti Muda A, Faraggiana T Erythema dischromicum perstans (ashy
dermatosis). Report of two cases, Pathologica 85(1099),
533-41, 1993
17. Lee
SJ, Cung KY . Erythema dischromicum perstans in early childhood, J
Dermatol 26 (2), 119-21, 1999 .
Vuoi citare questo contributo?