Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Maggio 2010 - Volume XIII - numero 5
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Extrasistolia
ventricolare e malattia reumatica: una coincidenza clinica o
unespressione di cardite reumatica incipiente?
Unità
Operativa di Pediatria, Azienda Ospedaliera Regionale San
Carlo, Potenza
Indirizzo
per corrispondenza: sergio.manieri@tiscali.it
Extrasystolic
arrhythmia and rheumatic disease: just a coincidence or an
evidence of carditis in the early diagnosis of acute rheumatic
fever?
Keywords
Acute
rheumatic fever, Extrasitolic arrhythmias, Diagnosis by Jones
criteria Summary
We
report a case of extrasistolic arrhithmias in a young boy with
high index of suspicion for acute rheumatic fever. The
extrasistolic arrhithmias is only coincidence during acute
rheumatic fever or sometimes may be accepted as evidence of
carditis in early diagnosis of acute rheumatic fever and a prompt
initiation of treatment helps prevent cardiac involvement. |
|
CASO
CLINICO
Bambino
italiano di 9 anni di età viene ricoverato per levidenza
clinica di frequentissime extrasistoli, mai rilevate in precedenza,
associate a febbre e mialgie diffuse da diversi giorni. Da due giorni
era stata intrapresa terapia antibiotica (amoxicillina), peraltro
assunta con estrema difficoltà e prescritta in regime
ambulatoriale proprio per la febbre in corso. La madre nega episodi
di faringite o di flogosi a carico delle alte vie respiratorie nel
recente passato anche se, a unanamnesi più
approfondita, riferisce un paio di episodi febbrili il mese
precedente.
Allingresso
lesame obiettivo mostrava condizioni generali discrete,
moderata iperemia faringea e numerosissime extrasistoli, mai
evidenziate nei frequenti controlli pediatrici effettuati in passato.
Gli esami bioumorali, evidenziavano incremento degli indici di
flogosi (VES 64, PCR 116) e degli anticorpi per lo streptococco
beta-emolitico di gruppo A (SBEGA): TAS 1070 IU/ml, ADNasiB 302 U/ml.
Non abbiamo invece effettuato il tampone faringeo per la pregressa
assunzione di amoxicillina a domicilio. In seconda giornata, in
ragione della difficoltà del ragazzo ad assumere la terapia
per os, è stata praticata una dose di benzatin-penicillina da
1.200.000 UI i.m. Ciò nonostante, nel corso del ricovero ha
continuato a presentare episodi febbrili a carattere intermittente
associati a episodi di mialgie diffuse e di artralgie migranti agli
arti inferiori, spesso notturni e particolarmente dolorosi, ma senza
evidenza clinica di franca artrite. Costanti sono state le
extrasistoli, soggettivamente non avvertite dal ragazzo. Sono
proseguiti gli accertamenti sia strumentali (Rx torace ed ecografia
addominale nella norma) sia ematochimici, con normalità di
emocoltura, Widal-Wright, anti-mycoplasma, Pattern EBV,
anti-adenovirus, anti-parvovirus B19, reazione alla Mantoux,
auto-Anticorpi. Invece gli anticorpi anti-SBEGA sono risultati in
graduale aumento nei controlli seriati effettuati, sino a valori
massimi documentati di 1580 UI/ml per il TAS e di 906 U/ml per
ADNasiB.
Considerata
laritmia extrasistolica persistente è stato eseguito un
Holter dinamico delle 24 ore che ha evidenziato lesistenza di
numerosissimi battiti ectopici ventricolari (BEV) monomorfi isolati
(circa 26.000) anche in sequenza bi- e trigemina, senza pause
patologiche (Figura 1), e lo specialista
aritmologo consultato non ha ritenuto opportuno effettuare alcuna
terapia antiaritmica.
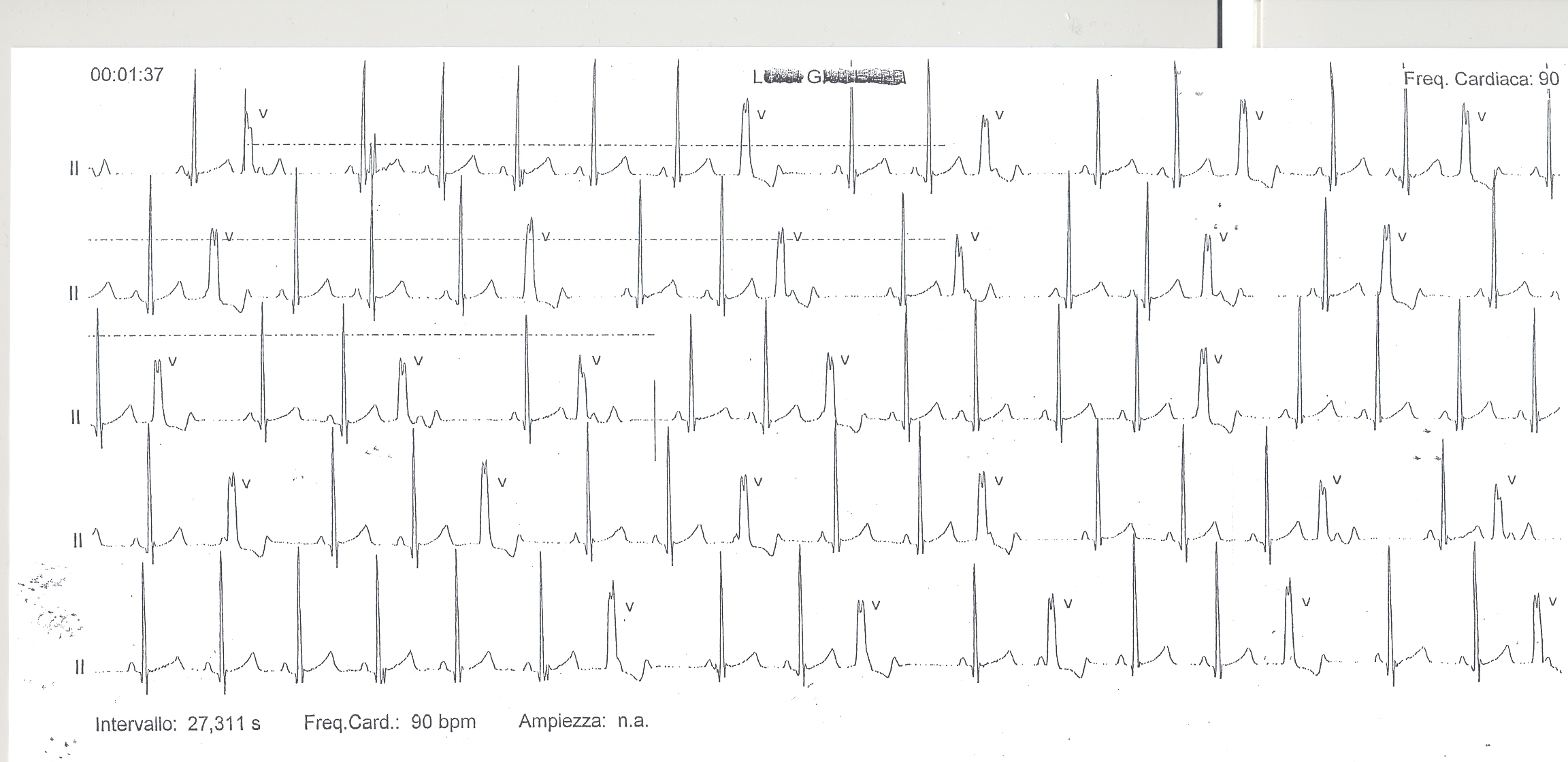
Nel
sospetto di malattia reumatica (MR), è stata eseguito
lecocardiogramma che non ha evidenziato anomalie cardiache
morfologiche o emodinamiche. Per la persistenza della febbre abbiamo
allora intrapreso la terapia antibiotica parenterale
(amoxi/clavulanato) per una settimana senza alcun beneficio. Ha anche
assunto ketoprofene per 2 giorni e poi aspirina per altri 5 giorni,
senza influenze positive sulla sintomatologia febbrile e sulle
extrasistoli. Il sospetto che laritmia extrasistolica potesse
essere collegata a una flogosi cardiaca, seppur non documentata, ci
ha indotti a intraprendere la terapia steroidea, come indicata nei
casi di cardite reumatica. Già dopo un giorno le extrasistoli
sono diminuite drasticamente e dopo due giorni il piccolo è
sfebbrato definitivamente.
Il
ragazzo è stato controllato a distanza di una settimana dalla
dimissione e abbiamo verificato sia la normalizzazione degli indici
di flogosi sia la riduzione del valore degli anticorpi anti-SBEGA
(TAS 912 IU/ml e ADNasiB 289 U/ml). È stato anche ripetuto
lHolter dinamico che ha documentato la notevole riduzione
delle extrasistoli: circa 14.000 battiti a QRS largo di natura
ventricolare, isolati e monomorfi, anche in sequenze alloritmiche.
Non pause patologiche. P-R 0.9.
Abbiamo
ripetuto ancora un ecocardiogramma che ha confermato la normalità
morfo-funzionale cardiaca.
Si è
ritenuto opportuno continuare la terapia anti-infiammatoria come da
cardite in atto od incipiente (nonostante la normalità della
valutazione ecocardiografica) e la terapia con benzatin-penicillina
periodica e di seguire nel tempo levoluzione clinica.
L'Holter
dinamico effettuato nel follow-up a distanza di un mese dalla
sospensione della terapia steroidea mostra una condizione di
extrasistolia ventricolare sostanzialmente invariata rispetto al
controllo precedente.
Come
noto, la malattia reumatica è affezione sistemica a patogenesi
immunomediata determinata da uninfezione da SBEGA. La
condizione si verifica a distanza di tempo (2-5 settimane) da una
faringite sostenuta dallo SBEGA e può interessare la cute, le
articolazioni, il cuore e il sistema nervoso. Linteressamento
dei vari tessuti e organi non è simultaneo, ma si verifica
spesso in successione: più precocemente cute e articolazioni,
poi il cuore e tardivamente il sistema nervoso centrale. Tuttavia
questa successione di eventi clinici non è obbligatoria, nel
senso che si può verificare solamente linteressamento
cutaneo o solo quello articolare, oppure associazione di
interessamento articolare e cardiaco ed eventualmente in seguito la
corea di Sydenham od ancora interessamento cardiaco senza quello
articolare (nel bambino più piccolo). Certamente, lartrite
è la manifestazione più frequente, essendo presente nel
95% dei casi, mentre il coinvolgimento cardiaco costituisce la
manifestazione più grave per le sequele emodinamiche che ne
possono derivare.
La
diagnosi a tuttoggi si basa sui classici criteri di Jones,
suddivisi in criteri maggiori e criteri minori, in presenza di
evidenza documentata di infezione streptococcica (TOF positivo, alti
valori degli anticorpi anti-SBEGA). Per la diagnosi è
necessaria la presenza di due criteri maggiori oppure di un criterio
maggiore e due criteri minori1.
Nel
nostro paziente abbiamo verificato lesistenza di diversi
criteri minori (febbre, artralgia, incremento degli indici di
flogosi) in presenza di infezione da SBEGA (progressivo aumento di
TAS e ADNasiB), mentre non si è reso manifesto nessuno dei
criteri maggiori codificati. Tuttavia, la storia e levoluzione
clinica del nostro caso resta molto probante per MR così come
risulta essere evidente un meccanismo immunomediato reattivo
alla infezione da SBEGA: basti considerare linefficacia della
terapia antibiotica parenterale e, viceversa, il ruolo risolutivo
della terapia steroidea. A nostro avviso il nodo cruciale per la
diagnosi compiuta di MR, che auspichiamo possa
stimolare un dibattito clinico costruttivo, è la presenza
dellaritmia extrasistolica, sicuramente di recente insorgenza,
e in qualche modo collegata allinfezione da SBEGA: il paziente
non aveva mai avuto episodi di extrasistoli negli anni precedenti e
la pediatra curante, oltre alle visite per patologie acute, ha
regolarmente effettuato periodici bilanci di salute senza mai
ravvisare turbe del ritmo allascoltazione cardiaca; inoltre,
lultima visita da lei effettuata risaliva a una settimana
prima e allora non erano presenti extrasistoli.
Certamente,
il bambino presentava episodi febbrili da diversi giorni ed è
risaputo che la febbre, essendo in grado di determinare una
instabilità elettrica del tessuto di conduzione cardiaco, in
talune circostanze può cagionare delle aritmie anche
significative2. Ulteriori controlli del paziente
permetteranno forse di capire se i BEV fossero in qualche modo
associabili a uno stato infiammatorio acuto (con i meccanismi sopra
descritti o con lipotesi dellallungamento del tratto
QTc, ref 7, o con altri meccanismi non noti), qualora non venissero
più riscontrati nel follow-up, ma è probabile che
questa rimarrà una congettura non scientificamente
dimostrabile.
È
anche vero che le extrasistoli ventricolari, anche particolarmente
numerose, sono un reperto spesso casuale e relativamente frequente in
età pediatrica e raramente associabili a una precisa
eziologia, e in assenza di una cardiopatia organica dimostrabile
oppure di intossicazione farmacologia si può parlare di una
condizione di extrasistolia ventricolare in cuore sano.
In
effetti, nel nostro caso sono state effettuate due valutazioni
cardiologiche clinico-strumentali, una durante il ricovero e l'altra
a una settimana dalla dimissione, senza rilevare alterazioni
cardiache ecograficamente e/o clinicamente manifeste. E questo non è
stato fatto per cercare a tutti i costi un criterio maggiore per la
diagnosi di MR secondo i criteri di Jones, ma piuttosto per
avvalorare lipotesi che disturbi del ritmo non sintomatici,
come lextrasistolia, possano anticipare il danno cardiaco, e
poter formalizzare così la diagnosi di MR nel pieno rispetto
dei criteri di Jones.
Dallanalisi
della letteratura emergono molti dati interessanti al riguardo. Sono
riportati diversi casi di MR svelata da alterazioni della conduzione
atrio-ventricolare (3,4), e solo successivamente confermata dalla
presenza dei classici criteri di Jones, inclusa levidenza
ecocardiografica di un danno cardiaco morfo-funzionale. Si tratta di
casi nei quali la MR è stata diagnosticata in seguito alla
comparsa di sintomi, quali sincopi e attacchi di Adams-Stokes,
indotti dal blocco A-V completo. È dimostrato che le turbe di
conduzione A-V (a partire dal BAV incompleto, considerato essere un
criterio minore per la diagnosi di MR), sono conseguenti a un aumento
del tono vagale per un verosimile interessamento del centro vagale
midollare oppure a una flogosi del nodo atrio-ventricolare e del
fascio di His (3): cioè condizione di flogosi che in quando
tale è suscettibile di terapia. Esistono, inoltre, rare
segnalazioni di aritmie ventricolari pericolose associate o
conseguenti alla MR. (5,6). Ed è stato anche ipotizzato che i
soggetti affetti da MR, con o senza cardite, possano avere una
tendenza, statisticamente significativa, a presentare prolungamento
del tratto QTc, e quindi essere esposti a pericolose aritmie,
rispetto alla popolazione sana7.
Allora se
si prendono in esame i bambini con cardite reumatica diagnosticata
tardivamente, perché non considerare in via ipotetica che
linfiammazione cardiaca immunomediata, perché di questo
si tratta, possa prioritariamente coinvolgere il tessuto di
conduzione oppure essere in grado di attivare stimoli ectopici
ventricolari e solo in seconda istanza, e in assenza di adeguata
terapia, determinare il danno cardiaco morfologico?
È
evidente che lappropriatezza della diagnosi di MR non è
fine a se stessa ma si riflette sullapproccio terapeutico, e
in particolare sul trattamento steroideo se vi è cardite
reumatica in fase acuta. Perciò, il nostro contributo clinico
non vuole essere un messaggio volto a codificare le extrasistoli
ventricolari isolate come evidenza di criterio maggiore, ma piuttosto
un invito a considerare questa possibilità, in attesa di
future conferme.
A nostro
opinabile avviso, nella definizione diagnostica di una MR molto
probante, ma non certa per la mancanza di almeno un criterio
maggiore, se si evidenziano disturbi persistenti del ritmo cardiaco
precedentemente misconosciuti andrebbe considerata lesistenza
di cardite reumatica e, contestualmente alla penicillina, andrebbe
iniziato il trattamento steroideo anche in assenza di alterazioni
cardiache ecograficamente documentabili.
- Dajani AS, Ayoub E, Bierman FZ, et al. Guidelines for the diagnosis of rheumatic fever: Jones criteria, update 1992. Circulation 1992;87:302-7.
-
Burashnikov A, Shimizu W, Antzelevitch C. Fever accentuates transmural dispersion of repolarization and facilitates the development of early afterdepolarizations and torsade de pointes under long QT conditions. Circulation: Arrytmia and Electrophysioloy 2008;1:202-8.
- Lenox CC, Zuberbuhler JR, Park SC, Neches WH, Mathews RA, Zoltun R. Arrhythmias and Stokes-Adams attacks in acute rheumatic fever. Pediatrics 1978;61:599-603.
- Duran NE, Sönmez K, Biteker M, Ozkan M. A case of acute rheumatic fever presenting with syncope due to complete atrioventricular block. Anadolu Kardiyol Derg 2009;9:68-9.
- Liberman L, Hordof AJ, Alayyadh M, Salafia CM, Pass RH. Torsade de pointes in a child with acute rheumatic fever. J Pediatr 2001;138:280-2.
- Freed MS, Sacks P, Ellman MH. Ventricular Tachycardia in Acute Rheumatic Fever. Arch Intern Med 1985;145:1904-5.
- Saraiva LR, Santos CL, de Aguiar IR. The prolongation of the QT interval in acute rheumatic carditis: an enigma. Arq Bras Cardiol 2006;87:e254-6.
Vuoi citare questo contributo?
