Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Dicembre 2009 - Volume XII - numero 10
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Medicina
naturale e sindrome di StevensJohnson
UOC
di Pediatria, Azienda Ospedaliera di rilievo nazionale Antonio Cardarelli, Napoli
Indirizzo
per corrispondenza: francesco.demaddi@ospedalecardarelli.it
Natural
drugs and Stevens-Johnson syndrome
Key
words
Stevens-Johnson
syndrome, Severe cutaneous drug reactions, Chinese drugs
Summary
Stevens-Johnson syndrome (SJS) is an immunecomplex-mediated hypersensivity. Paediatric case is more
often related to a reaction to a drug or to infections. SJS typically
involves the skin and the membranes. Lesions may
become bullous and later rupture leaving denuded skin. The
Authors describe a case of SJS in a three-year-old Chinese
child with severe involvement of oral and mucous membranes.
The serology of most common implicated organism was
negative. Chinese drugs were incriminated in this case of
SJS. The patient responded to IVIg infusion.
|
|
S., un
bambino di tre anni di etnia cinese, giunge alla nostra osservazione
perché da una settimana presenta febbre con tosse e
raffreddore. Un medico cinese consultato ha prescritto dei farmaci
naturali prodotti in Cina e non in commercio in Italia. Dopo tre
giorni di terapia ha iniziato a presentare malessere generale,
artralgie, eritema al volto e al tronco con progressiva fissurazione
delle labbra e della mucosa orale. A una prima consultazione presso
il pronto soccorso di un ospedale cittadino è stata posta
diagnosi di reazione allergica con prescrizione di antibiotici e
cortisonici. Per il progressivo aggravarsi della sintomatologia
clinica nelle seguenti 48 ore, il paziente si ricovera nel nostro
ospedale.
Allingresso
il bambino è molto sofferente e ha una temperatura corporea di
38,7 °C. Presenta un eritema cutaneo non pruriginoso e non
dolente in regione toracica fino alla radice delle cosce; edema del
volto, più accentuato in regione periorbitaria; congiuntivite
bilaterale; presenza sulle labbra, e in parte sulle gengive, di
piccole zone ulcerate alcune ricoperte da fibrina; intenso eritema
perianale con edema della mucosa dellorifizio. Notevole
difficoltà ad alimentarsi e a ingerire liquidi. Sul tronco
sono presenti alcune flittene, che appaiono in fase di
disidratazione. La pressione arteriosa è 102/55 mmHg, la
frequenza cardiaca è 108 b/m e lesame cardiovascolare
mostra un normale riempimento capillare. La ricerca del segno di
Nikolsky ha dato esito negativo.
Gli esami
di laboratorio praticati hanno dato i seguenti risultati: GR
4.300.000 mm3, Hb 11,6 g/dl, GB 14.600 mm3, Neutrofili 58%,
Linfociti 34%, Piastrine 451.000 mm3, Glicemia 139 mg/dl, azotemia
28 mg /dl, creatinina 0,3 mg/dl, sodio 140 mEq/l, potassio 4,6 mEq/l,
AST 27 UI/L, ALT 39 UI/L, Proteine totali 5,7 g/l, PCR, VES, TAS e
le prove della coagulazione sono risultati nei limiti della norma
così come la radiografia del torace e lecografia
addominale. Gli esami infettivologici hanno dato esito negativo per
la presenza di IgM per Mycoplasma pneumoniae, clamidia,
herpes virus, parvovirus B19, citomegalovirus, Epstein-Barr virus.
Lurinocultura, le emoculture e lesame culturale del
liquido di un flittene non hanno dimostrato crescita di patogeni.
LECG non ha evidenziato elementi patologici.
Sulla
base dei criteri clinici è stata posta diagnosi di sindrome
di StevensJohnson (SJS) e il paziente è stato
sottoposto a un programma di reidratazione per via endovenosa
e alla somministrazione di IVIg (2 g/kg) con infusione in 12 ore,
unitamente a una terapia antibiotica con cefalosporine ev (per il
rischio di sovra infezione batterica). La risposta clinica è
stata buona con pronta regressione della febbre, miglioramento delle
condizioni generali e progressiva evoluzione delle lesioni alla fase
crostosa (Figura 1 e Figura
2). Nei giorni seguenti il paziente ha presentato unestrema
secchezza della cute con estese aree di desquamazione al viso, al
tronco e alla radice delle cosce. Il follow-up oculistico non ha
riscontrato complicanze.
A un
mese dalla diagnosi si è avuta la completa guarigione delle
lesioni cutanee.
La SJS,
descritta la prima volta dai due autori nel 1922, è
caratterizzata dalla comparsa di lesioni cutanee di tipo
vescicolarebolloso con evoluzione necrotica localizzate
al tronco, agli arti e al volto.
Essenziale per la diagnosi la contemporanea presenza di un coinvolgimento di almeno due superfici mucose sempre interessato il cavo orale, frequentemente le congiuntive e la mucosa ano-genitale1,2. La SJS è classificata come una patologia da ipersensibilità mediata da immunocomplessi e causata, nei pazienti in età pediatrica, generalmente da farmaci (macrolidi, penicilline, FANS, anticonvulsivanti) o da agenti infettivi (Mycoplasma pneumoniae, streptococco beta emolitico di gruppo A, herpes simplex, HIV)3,4. Il tasso di letalità è correlato allestensione delle lesioni cutanee, variando dal 5% fino al 25%.
Essenziale per la diagnosi la contemporanea presenza di un coinvolgimento di almeno due superfici mucose sempre interessato il cavo orale, frequentemente le congiuntive e la mucosa ano-genitale1,2. La SJS è classificata come una patologia da ipersensibilità mediata da immunocomplessi e causata, nei pazienti in età pediatrica, generalmente da farmaci (macrolidi, penicilline, FANS, anticonvulsivanti) o da agenti infettivi (Mycoplasma pneumoniae, streptococco beta emolitico di gruppo A, herpes simplex, HIV)3,4. Il tasso di letalità è correlato allestensione delle lesioni cutanee, variando dal 5% fino al 25%.
La
sindrome di Stevens-Johnson e la sindrome di Lyell o necrolisi
tossica epidermica (TEN) sono entità cliniche correlate: nella
TEN il quadro clinico inizialmente esantematico, progredisce
rapidamente verso la necrosi epiteliale e il distacco dellepidermide
che interessa oltre il 30% della superfice cutanea. Il segno di
Nikolsky (distacco dellepidermide in seguito alla pressione
laterale esercitata da un dito) è tipico della TEN5.
Il nostro
caso non presenta difficoltà di diagnostica differenziale con
leritema multiforme e la necrolisi bollosa tossica, ma offre
spunti di riflessione nella ricerca della possibile causa
scatenante la grave patologia. Gli esami infettivologici dei più
frequenti patogeni causa di SJS sono risultati negativi. La nostra
attenzione è stata, quindi, rivolta ai farmaci naturali di
origine cinese non in commercio in Italia. La madre, su nostro
invito, ha consegnato i farmaci denominati Pipa Zhike Keli
e Ganmaoling Keli, la cui composizione era descritta
in lingua cinese. Dopo lunghe e laboriose ricerche sul web siamo
riusciti a conoscere i componenti: "Pipa Zhike Keli" è a base
di foglia di nespolo, tubero di stemona, corteccia della radice del
gelso bianco, Platycodon, mentolo, Pericarpium papaveris. "Ganmaoling Keli" (Figura 3) è a base di
Radix ilicis aspreliae, Bidens pilosa, Flos
chrsanthemi indici. Unulteriore ricerca bibliografica
sulla determinazione degli alcaloidi in Pericarpium papaveris
tramite elettroforesi capillare ad alta definizione ha evidenziato la
presenza di tracce di codeina, morfina e papaverina6.
I farmaci
sono usati in medicina cinese come antifebbrili e
antinfiammatori. In letteratura internazionale è presente
unaltra segnalazione di tre casi di SJS la cui causa è
stata addebitata alla somministrazione di farmaci imprecisati di
origine cinese7. Inoltre, sono numerose le segnalazioni di
maggiore rischio di SJS nei pazienti di origine cinese o thailandese
in seguito alla somministrazione di carbamazepina8; la
positività per HLAB 1502 è fortemente correlata
al rischio di sviluppare una reazione cutanea grave nella popolazione
di etnia cinese, ma non in quella caucasica9,10. Pertanto,
in rapporto anche alletnia cinese del piccolo paziente,
abbiamo considerato altamente probabile la genesi farmacologica del
nostro caso di SJS, attribuendolo alla presenza di sostanze di natura
erboristica.
È
interessante notare come limpiego di fitoterapici cresce
più di un qualsiasi trattamento alternativo, parimenti alla
falsa convinzione dellinnocuità di farmaci di origine
naturale. Il caso descritto è una ulteriore segnalazione di
una grave reazione da ipersensibilità secondaria
alluso di prodotti naturali, che deve far riflettere sulluso
indiscriminato di questo tipo di farmaci che si possono ottenere
senza prescrizione medica. I medici dovranno iniziare a conoscere e
considerare attentamente le potenziali interazioni farmacologiche dei
composti naturali, considerando che molti prodotti erboristici
possono presentare effetti avversi.
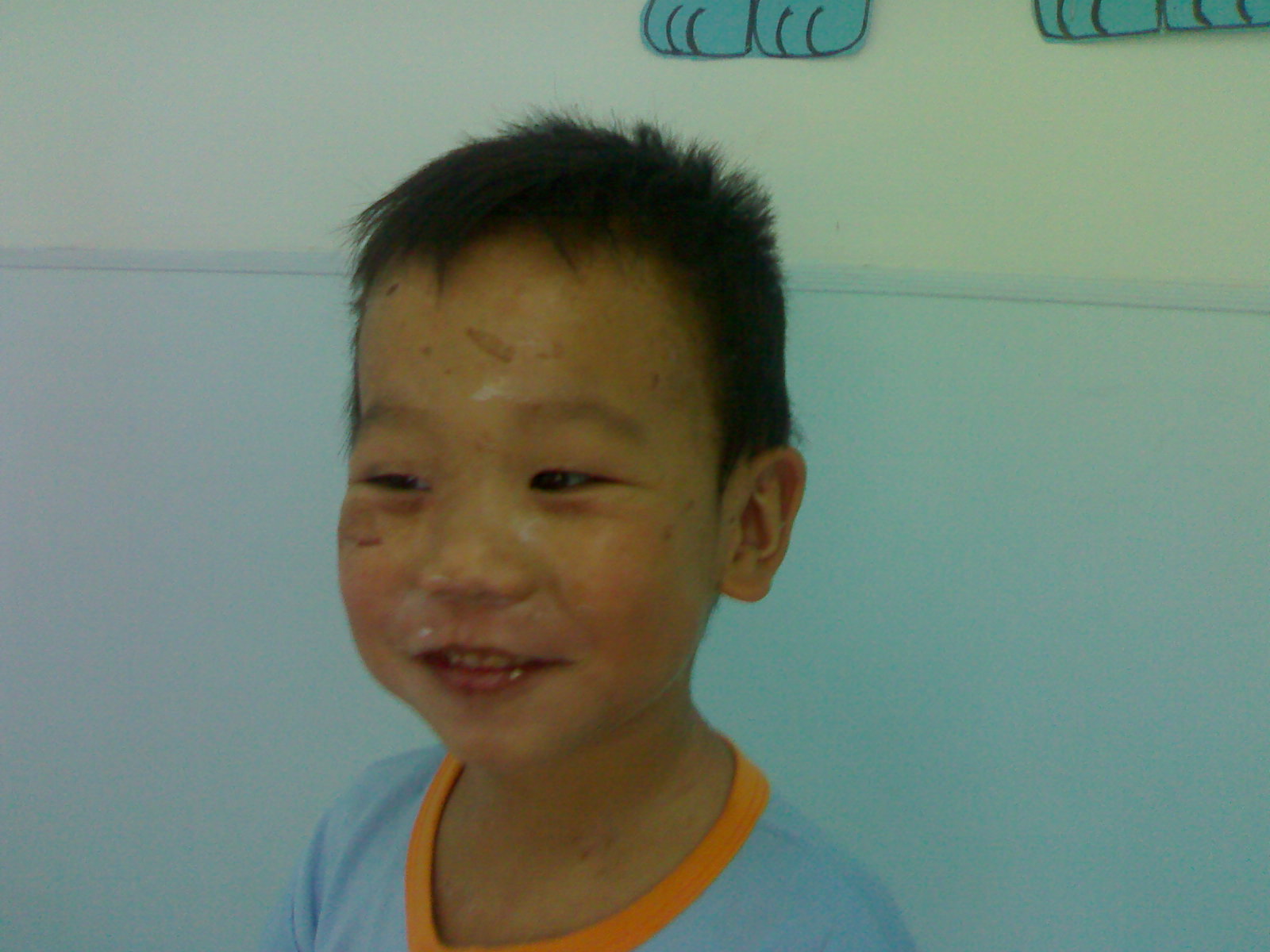
Figura
1. S. dopo 12 giorni dalla somministrazione delle IVIg: quasi
completamente regredita la sintomatologia cutanea e mucosa descritta;
persistono alcune lesioni in fase di guarigione a carico delle labbra
e della cute in regione periorbitaria dx.
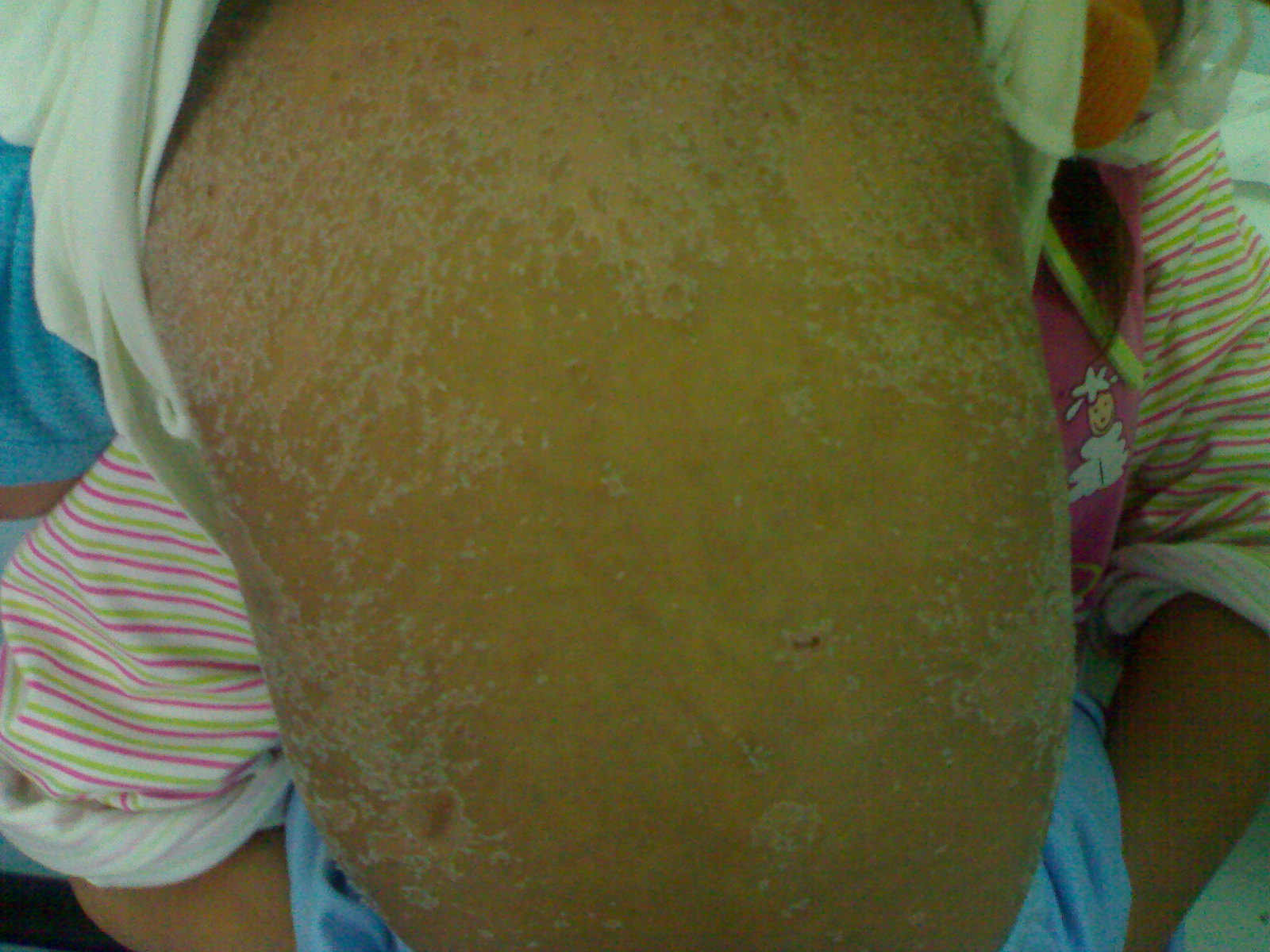
Figura
2: Estesa desquamazione nella regione del
dorso a 9 giorni dalla somministrazione di IVIg. Si notano delle aree
di necrosi epiteliale in fase di guarigione.

Salierno
P. Lazzerini M. Marchetti F. La sindrome di Stevens-Johnson:
antibiotico o infezione? Medico e Bambino pagine elettroniche
2006;9(1) [full
text]
Berti I,
Zanchi E, Da Dalt E, Neri E, Marchetti F. Una dermatite
crostoso-desquamativa. Medico e Bambino 2009;28:177-78.
Bartolozzi
G. Reazioni cutanee ai farmaci (parte terza) Medico e Bambino pagine
elettroniche 2008;11(2) [full
text]
Cappella
M, DAgata M, Gentile MP, Borgna-Pignatti C. Una febbre da
lasciarci la pelle. Medico e Bambino pagine
elettroniche 2009;12(10) [full
text]
Bibliografia
- Lekto E, Papaliodis DN, Papaliodis GN, Daoud YJ, Ahmed AR, Foster CS. Stevens-Johnson syndrome and toxic epidermal necrolysis: a review of literature. Ann Allergy Asthma Immunol 2005;94:419-36.
- French LE. Toxic epidermal necrolysis and Stevens-Johnson syndrome: our current under standing. Allergol Int 2006;55:9-16.
- Lam NS, Yang Yh, Wang LC, Lin YT, Chiang B. Clinical characteristics of childhood erytema multiforme, Stevens-Johnson syndrome and toxic epidermal necrolysis in Taiwanese children. J Microbiol.Immunol Infect 2004;37(6):366-70.
- Salierno P. Lazzerini M. Marchetti F. La sindrome di Stevens-Johnson: antibiotico o infezione? Medico e Bambino pagine elettroniche 2006;9(1)
- Berti I, Zanchi E, Da Dalt E, Neri E, Marchetti F. Una dermatite crostoso-desquamativa. Medico e Bambino 2009;28:177-8.
- Wang S, Shou D. Determination of alkaloids in pericarpium papaveris (Yingsuqiao) by high performance capillary electrophoresis. Se Pu 1997;15(5):438-9.
- Pitchè P, Padonou CS, Kombate K, Mouzou T, TchangaiWalla K. Stevens-Johnson syndrome and toxic epidermal necrolysis in Lomè. Evolutional and etiological profiles of 40 cases. Ann Dermatol Venereol 2005;132:531-4.
- Chang YS, Huang FC, Tseng SH, Hsu CK, Ho CL, Sheu HM. Erythema multiforme, Stevens-Johnson syndrome, and toxic epidermal necrolysis: acute ocular manifestations, causes, and management. Cornea 2007;26:123-9.
- Sheffield Lj, Phillimore HE. Clinical use of pharmacogenomic test in 2009. Clin Biochem Rev 2009;30:55-65.
- Levi N, Bastuji-Garin S, Mockenhaupt M, et al. Medications as risk factors of Stevens-Johnson syndrome and toxic epidermal necrolysis in children: a pooled analysis. Pediatrics 2009;123:e297-304.
Vuoi citare questo contributo?
