Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Marzo 2009 - Volume XII - numero 3
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Osteoma
osteoide trattato con ablazione percutanea con radiofrequenze:
descrizione di un caso
1Divisione
di Ortopedia e Traumatologia Ospedale Infantile Regina Margherita
Torino;
2Università degli Studi di Torino, Scuola di Specializzazione in Pediatria;
3SC di Pediatria Ospedale Civile Edoardo Agnelli, Pinerolo (Torino)
2Università degli Studi di Torino, Scuola di Specializzazione in Pediatria;
3SC di Pediatria Ospedale Civile Edoardo Agnelli, Pinerolo (Torino)
Indirizzo
per corrispondenza: sardinicola@hotmail.com
OSTEOID
OSTEOMA TREATED WITH PERCUTANEOUS RADIOFREQUENCY ABLATION: CASE
REPORT
Key
words
Osteoid
osteoma, Treatment, Percutaneous radiofrequency ablation
Summary
Osteoid osteoma (OO) is a small, benign bone tumour that occurs in young people. The most common skeletal sites are the metaphysis or diaphysis of long bones. We report a case of a 13-year-old boy with a 5-month history of pain in the right femur. For the persistence and the increasing of the pain the boy underwent a right lower limb CTscan that revealed a well-defined, 5 mm cortical lesion of the distal femur characteristic of an OO. Therefore a percutaneous radiofrequency ablation (PRA) of the OO under CTscan guide was performed: after the treatment there was a complete remission of the pain and at the 3-month-follow-up the child remained symptoms free. Our experience confirms literature data supporting the use of PRA as a minimal invasive and effective treatment for OO. |
INTRODUZIONE
L'Osteoma
Osteoide (OO) è tumore benigno dell'osso di origine
sconosciuta che colpisce in più del 90% dei casi pazienti di
età compresa tra 5 e 18 anni e costituisce una rara causa di
zoppia in età pediatrica1.
Le sedi
più colpite sono le metafisi e le diafisi delle ossa lunghe.
La lesione tipica è caratterizzata da un nidus di
tessuto osteoide circondato da uno strato di osso sclerotico
reattivo. Le dimensioni medie sono generalmente <1,5 cm. Il
nidus contiene elevate concentrazioni di prostaglandine che
sembrano essere la causa della intensa reazione infiammatoria
perilesionale e del dolore2.
Il
sintomo tipico di presentazione è il dolore notturno,
profondo, continuo e localizzato che tipicamente regredisce con
l'assunzione Acido Acetil-Salicilico (ASA) o altri Farmaci
Antiinfiammatori Non Steroidei (FANS)3. Una rara
localizzazione è quella vertebrale che può manifestarsi
con torcicollo, scoliosi o sintomi che suggeriscono una possibile
patologia neurologica.
Nella
maggior parte dei casi, la storia clinica caratteristica e gli
approfondimenti radiologici sono sufficienti per confermare la
diagnosi, anche in assenza di un riscontro istologico.
Il
trattamento di scelta è rappresentato dall'escissione
chirurgica. Tuttavia, negli ultimi vent'anni, sono state introdotte
nuove modalità terapeutiche al fine di ridurre la morbidità
correlata alle tecniche tradizionali e di consentire una più
rapida ripresa funzionale4.
La
termoabalzione percutanea con radiofrequenze (TPR), utilizzata per la
prima volta da Rosenthal et al 5 nel 1992, si è dimostrata
particolarmente promettente sotto questo punto di vista: numerosi
studi hanno infatti evidenziato una significativa riduzione della
morbidità. Tale tecnica è basata sulla localizzazione
alla Tomografia Assiale Computerizzata (TAC) della lesione da
trattare e sulla sua successiva termoablazione con radiofrequenze.
Descriviamo il caso di un ragazzo di 13 anni, che permette di
illustrare un'ulteriore causa, seppur rara, di zoppia in età
pediatrica ed evidenziare i benefici di un trattamento terapeutico
relativamente innovativo e poco invasivo.
S. è
un ragazzo rumeno di 13 anni giunto presso il Pronto Soccorso
Pediatrico del nostro Ospedale per importante dolore alla coscia e
ginocchio di destra che causava zoppia.
La mamma
riferiva che nel 2002 S. era stato trattato in Romania con ASA per 2
mesi circa per sospetta artrite (esami ematochimici non
disponibili). La sintomatologia si era poi attenuata, per
ripresentarsi a inizio 2007. Le radiografie dell'arto inferiore dx
eseguite a febbraio 2007 nel suo paese di origine erano risultate
normali. S. era dunque stato trattato nuovamente con FANS con scarso
beneficio. Giunto in Italia, per la persistenza del dolore, a maggio
2007 veniva condotto presso il nostro DEA pediatrico.
L'anamnesi
familiare e patologica remota erano silenti.
L'esame
obiettivo all'ingresso era normale. La deambulazione era consentita
ma con evidente zoppia dx. La circonferenza degli arti inferiori a
livello del ginocchio era di 34 cm a sinistra e di 35 cm a dx.
Inoltre lamentava dolore alla pressione del legamento rotuleo e alla
mobilizzazione attiva e passiva del ginocchio dx. L'esame obiettivo
neurologico era negativo.
S. veniva
dunque ricoverato presso il nostro Reparto di Pediatria. Gli esami di
laboratorio inizialmente eseguiti erano normali e la radiografia del
ginocchio non evidenziava anomalie. Veniva eseguita una TAC dell'arto
inferiore dx che evidenziava una lesione di circa 5 mm di diametro a
livello della corticale del femore distale, compatibile con OO
(Figura 1). In seguito la scintigrafia
total-body con Tecnezio-99 dimostrava una intensa captazione del
tracciante a livello della diafisi distale del femore destro, con
segni di ipervascolarizzazione e di aumentata attività
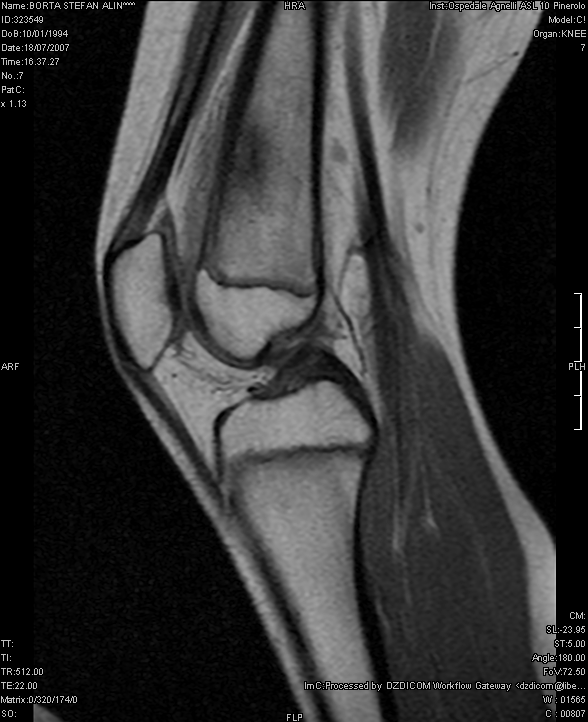
osteoblastica. Per meglio definire la lesione veniva eseguita anche
una Risonanza magnetica Nucleare (RMN) che confermava la presenza di
un quadro compatibile con OO (Figura 2).
Il
ragazzo veniva dunque inviato presso la Divisione di Ortopedia
dell'Ospedale Infantile Regina Margherita di Torino dove
veniva sottoposto ad intervento di TPR.
Tecnicamente,
si è praticata un'anestesia generale. Sotto guida TC si è
identificato il punto di accesso attraverso il quale è stato
introdotto per via percutanea un ago da biopsia ossea al centro del
nidus. L'elettrodo, connesso con un generatore di
radiofrequenze, mantiene una temperatura di 85°-90°C per un
tempo di circa 4-6 min durante il quale avviene l'ablazione termica
tramite necrosi coagulativa di una porzione di tessuto osseo pari ad
una sfera di circa 1 cm di diametro.
Dopo tale
trattamento si è assistito alla completa risoluzione della
sintomatologia algica. Al follow-up di 3 mesi il ragazzo risultava
asintomatico e in buone condizioni generali.
L'OO è
il più comune tumore osseo benigno la cui storia naturale
varia in base alla sede di presentazione; sono descritti casi di
regressione spontanea dopo un periodo medio di 3-7 anni6.
La TAC con mezzo di contrasto rappresenta la miglior tecnica di
imaging per la diagnosi di OO in quanto frequentemente
l'indagine radiologica standard risulta negativa come nel caso
descritto.
La
lesione alla TAC è piuttosto caratteristica: l'aspetto
tipico di un'immagine lacunare osteolitica di piccole dimensioni
circondata da una reazione sclerotica iperdensa è quasi sempre
dirimente. Per la diagnosi differenziale (soprattutto con tumori
ossei e istiocitosi) è utile l'esecuzione della scintigrafia
ossea con Tecnezio-99 e della RMN, che può evidenziare la
diffusione ai tessuti molli e l'eventuale coinvolgimento
intramidollare (in caso di lesioni a localizzazione vertebrale).
Nella
maggior parte dei casi, se il paziente continua ad essere sintomatico
nonostante la somministrazione di FANS, il trattamento chirurgico
d'elezione è rappresentato da un'ampia escissione della
lesione. Gli svantaggi di questa procedura sono rappresentati dalla
necessità di immobilizzazione prolungata e dalla possibilità
di applicare fissatori interni e/o un innesto osseo per la
prevenzione delle fratture7.
Per tali
motivi e per la possibilità di regressione spontanea dell'OO,
si sono sviluppate nell'ultimo decennio nuove tecniche tese a
minimizzare la rimozione di tessuto osseo con i conseguenti problemi
correlati.
Sebbene
l'assenza di una reperto istologico di conferma sia oggetto di
critiche, l'impiego di nuove tecniche minimamente invasive come la
TPR è diventato il trattamento di scelta per questo tipo di
lesioni, quando le caratteristiche cliniche e radiologiche siano
tipiche di OO. Inoltre questa tecnica consente il carico a partire
dal giorno seguente il trattamento3.
La
principale limitazione all'esecuzione della TPR è
rappresentata dai casi (peraltro non frequenti) con localizzazione
anatomica complessa (OO localizzati a livello di ossa piccole,
contiguità con organi vitali, OO intra-articolari). Gli
effetti collaterali della TPR sono invece essenzialmente di due tipi:
1) danno a carico dei tessuti limitrofi alla zona trattata (la punta
dell'ago a radiofrequenze deve essere posizionata ad almeno 1 cm di
distanza dalle strutture vascolo-nervose regionali); 2) mancata
riuscita della procedura con conseguente recidiva di OO (dovuta per
lo più a non perfetta centratura della lesione per difficoltà
d'accesso oppure per problemi intrinseci al dispositivo a
radiofrequenze).
La
percentuale di successi terapeutici riportata da Rosenthal et al. con
questa tecnica è dell'88% 5. Gli stessi autori8 hanno
dimostrato, in uno studio comparativo tra il trattamento chirurgico
tradizionale e la TPR, una percentuale di recidiva del 9% per la
prima e del 12% per la seconda metodica. In un altro studio, la TPR
si è dimostrata risolutiva nel 96% dei pazienti; tutte le
recidive sono state sottoposte ad un secondo trattamento ottenendo
una remissione completa nel 100% dei casi9.
In
conclusione, il trattamento dell'OO dovrebbe essere il meno
invasivo possibile in considerazione della storia naturale benigna
del tumore. Considerando i dati della letteratura10, la TPR risulta
essere un trattamento sicuro ed efficace per questo genere di tumore,
con vantaggi anche di ordine economico in termini di riduzione delle
complicanze post-trattamento, dei costi di gestione e dei tempi di
degenza dei pazienti.
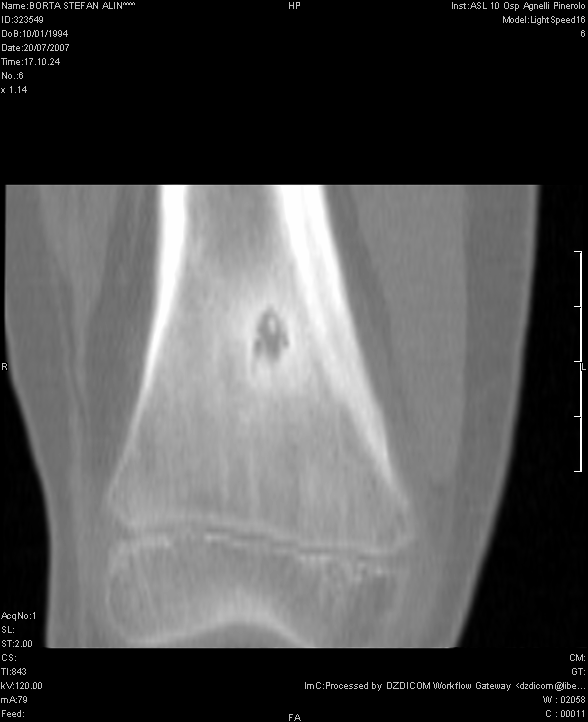
Figura
1. La TC del femore dx dimostra la presenza in sede
iuxtametafisaria di addensamento della trabecolatura ossea che
circoscrive un'area di maggior radiotrasparenza.
- Vigorita VJ. Orthopaedic pathology. Philadelphia: Lippincot Williams and Wilkins, 1999.
- Greco F, Tamburelli F, Ciabattoni G. Prostaglandins in osteoid osteoma. Int Orthop 1991;7:789-800.
- Ghanem I. The management of osteoid osteoma: updates and controversies. Curr Opin Pediatr 2006;18:36-41.
- Yildiz Y, Bayrakci K, Altay M, Saglik Y. Osteoid osteoma: the results of surgical treatment. Int Orthop 2001;25:119-122.
- Rosenthal DI, Alexander A, Rosenberg AE, Springfield D. Ablation of osteoid osteomas with a percutaneously placed electrode: a new procedure. Radiology 1992;183:29-33.
- Frassica FJ, Waltrip RL, Sponseller PD et al. Clinicopathologic features and treatment of osteoma and osteoblastoma in children and adolescents. Orthop Clin North Am 1996;27:559-574.
- Kitsoulis P, Mantellos G, Vlychou M. Osteoid osteoma. Acta Orthop Belg 2006;72:119-125.
- Rosenthal DI, Hornicek FJ, Wolfe MW. Percutaneous radiofrequency coagulation of osteoid osteoma compared with operative treatment. J Bone Joint Surg 1998; 80-A:815-821.
- Lindner NJ, Ozaki T, Roedl R et al. Percutaneous radiofrequency ablation in osteoid osteoma. J Bone Joint Surg Br 2001;83(3)
- Mastrantuono D, Martorano D, Verna V, Mancini A, Faletti C. L'osteoma osteoide. Nostra esperienza nel trattamento mediante radiofrequenza (RF). Radiol Med 2005;109:220-228.
Vuoi citare questo contributo?
