Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Febbraio 2009 - Volume XII - numero 2
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Il
rischio di andare alla deriva sull'iceberg della celiachia
Scuola
di Specializzazione in Pediatria; 1Clinica Pediatrica,
Università di Verona
Indirizzo
per corrispondenza: enrico.valletta@azosp.vr.it
Possible
pitfalls in diagnosing celiac disease
Key
words
celiac
disease, duodenal biopsy, cytochrome-c oxidase deficiency,
mitochondrial encephaloneuromyopathy
Summary
A
12-year old child with failure-to-thrive had diagnosis of celiac
disease at the age of 20 months, in spite of negative serologic
markers and only slight histological modifications at the
duodenal biopsy. After 10 years of gluten free diet his weight
and height were ≤ 2SD than the normal values for the age. He
had also neurodevelopmental delay, dyslexia and visual
disturbances. Markers of HLA susceptibility for celiac disease
were absent. Investigations showed growth hormone deficiency and
neuromuscular impairment due to mitochondrial
encephaloneuromyopathy (cytochrome-c oxidase deficiency).
Possible pitfalls in diagnosing celiac disease are discussed.
Clinical history, serology, histology and gluten-dependency must
be taken in account especially in doubtful clinical situations. |
Descriviamo
il caso di un bambino di 12 anni con diagnosi di celiachia
dall'età di 20 mesi formulata sulla base di uno scarso
accrescimento pondero-staturale, una sierologia negativa e sfumate
alterazioni dell'istologia duodenale. Dopo 10 anni in dieta senza
glutine, la curva auxologica non mostra alcun miglioramento. Al
momento dell'osservazione peso e altezza sono attorno a -2DS, c'è
un lieve ritardo psicomotorio e sfumate note sindromiche. Non vi è
predisposizione HLA per celiachia, mentre emerge un deficit di ormone
della crescita e un quadro neuromuscolare suggestivo di
mitocondriopatia con deficit di citocromo-c ossidasi. La spinta alla
diagnosi delle forme silenti e latenti di celiachia è oggi
molto forte, ma occorre mantenere un atteggiamento critico e prudente
nelle situazioni cliniche non chiare.
La
celiachia è ormai argomento all'ordine del giorno tanto per
il pediatra quanto per il medico dell'adulto. La prevalenza è
elevata (0.5-1%), i pazienti non ancora noti sono la maggioranza
(~80%) e il rischio per la salute individuale ed il costo sociale
della malattia sembrano essere consistenti. D'altra parte, la
prospettiva di una terapia risolutrice (la dieta) e la larga
disponibilità di accertamenti (sierologici) di primo livello
di grande affidabilità offrono motivazione e strumenti per una
ricerca sempre più attiva della patologia. Si affacciano,
addirittura, ipotesi di screening su fasce di popolazione allargate,
avvalendosi, all'occorrenza, anche delle risorse della genetica
(HLA di predisposizione). La spinta a far emergere la parte sommersa
e spesso silente - dell'iceberg celiachia è forte e vi è
la sensazione che i casi di celiachia latente (sierologia positiva e
biopsia duodenale normale o, quantomeno, non conclusiva) siano in
aumento. Con la tentazione, ormai dichiarata, di gettare il cuore
oltre l'ostacolo e, confidando in una robusta positività
sierologica, superare i frequenti problemi legati all'istologia
duodenale1. Talora, la tentazione è talmente forte
da spingerci anche oltre, come dimostra il nostro caso clinico
M. ha
poco meno di 12 anni e una diagnosi di celiachia che lo accompagna da
dieci anni. E' un ragazzino timido e un po' impacciato sia nel
muoversi che nel parlare e porta spessi occhiali da vista. E'
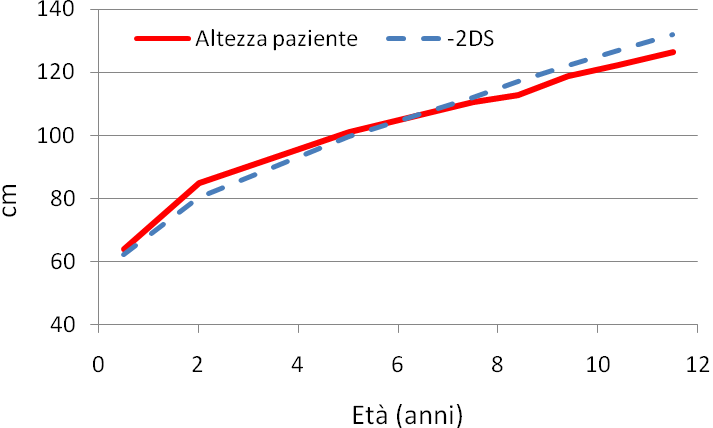
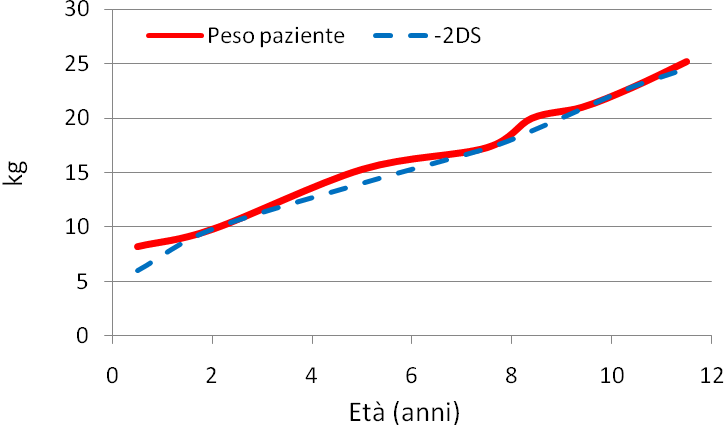
piccolo (-2DS per peso (26 kg) e <-2DS per altezza (127 cm)
(Figura 1), ancora prepubere (G1, P1); ha dei
genitori non consanguinei di buona statura, una certa familiarità
per patologia tiroidea non meglio identificata e una storia personale
tutt'altro che banale. Nato a 35 settimane per gestosi gravidica
(PN 2420 g), viene allattato al seno fino all'ottavo mese e
svezzato senza problemi dal sesto. Ad 11 mesi di vita la curva di
crescita comincia a suscitare qualche perplessità, l'addome
è un po' disteso e l'alvo irregolare. Anche lo sviluppo
psicomotorio non è brillante. A 20 mesi iniziano gli
accertamenti: c'è una lieve anemia (Hb 12.9 g/dl)
sideropenica (MCV 80.5 fl, ferritina 13 ng/ml) con anticorpi
antigliadina, antiendomisio (EMA) e antireticolina negativi e un
normale corredo immunoglobulinico. Nonostante questo, M. va alla
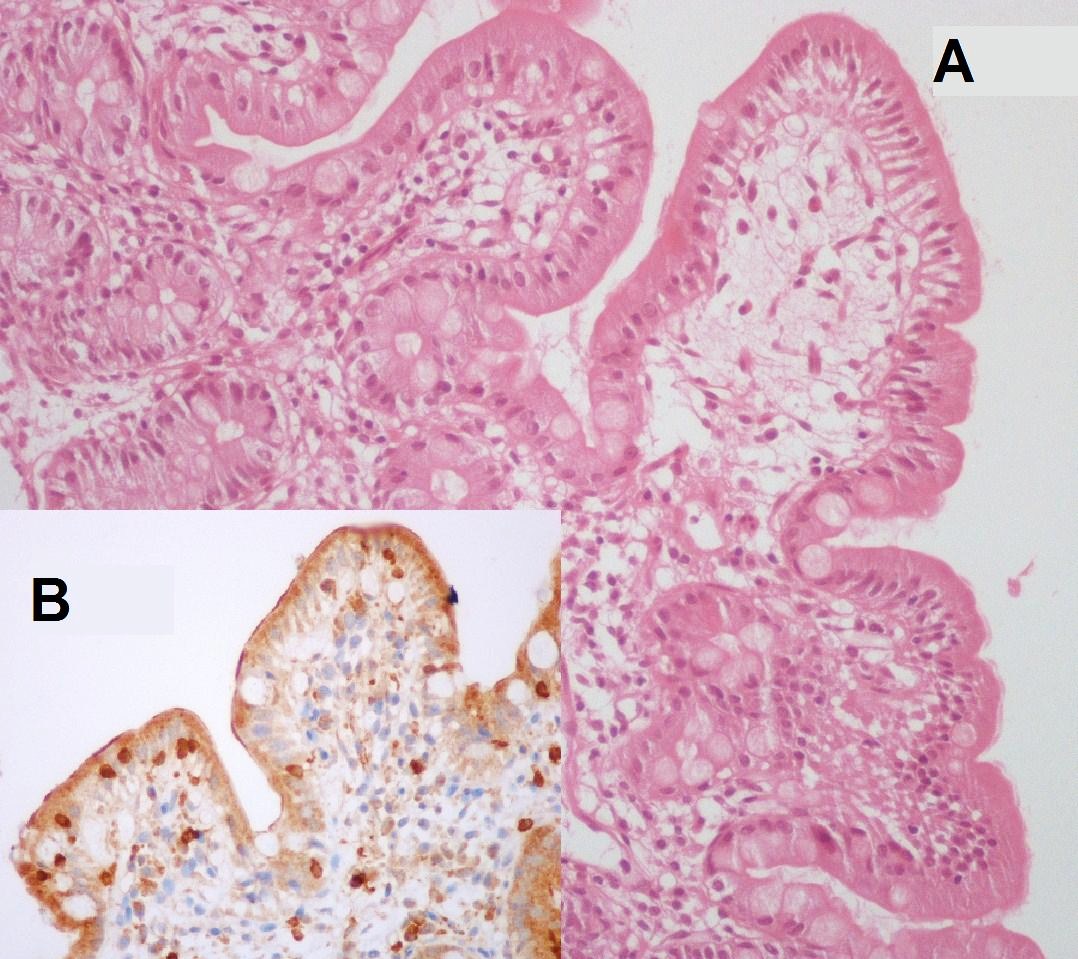
biopsia duodenale e, nonostante un'istologia un po' vaga
(parziale ampliamento dei villi e infiltrato linfoplasmacellulare di
media entità) (Figura 2), esce
dall'ospedale con una diagnosi di celiachia ed una dieta ben
impostata. Ci si propone di vigilare sulle tappe del suo sviluppo,
aiutandolo dove è in difficoltà ed il problema sembra
risolto. In realtà, ad 8½ anni le curve di crescita non
mostrano di risentire minimamente della dieta, peraltro
scrupolosamente seguita. Nuovi accertamenti, quindi, in diverso
ospedale, nuova biopsia duodenale (in dieta senza glutine, con
anticorpi antitransglutaminasi (TGA) ed EMA negativi) e quadro
istologico ancora ambiguo (cattivo orientamento delle biopsie e
dubbia, lieve atrofia dei villi), ma con identica conclusione:
celiachia e dieta. I successivi tre anni sono storia di oggi con in
più alcune informazioni interessanti. M. è francamente
dislessico, ha difficoltà nella lettura e ha due sorelle più
piccole di 7 e 3 anni con dislessia e ritardo dell'apprendimento
l'una e con ritardo del linguaggio l'altra.
È
affetto da strabismo e miopia, la seconda dentizione è
iniziata a 10 anni, viene operato di criptorchidismo a 11 e, la sua
età ossea è in ritardo di circa tre anni. Negli ultimi
tempi ha anche una lieve disfagia per i cibi solidi. Ci sembra si
possa dubitare che la celiachia sia l'unica responsabile di questo
quadro, neanche troppo vagamente, sindromico e proviamo ad applicarci
anche noi partendo
. dalla celiachia. Gli HLA (DQA1*0103/0505,
DQB1*0603/0301) non sono tra quelli classicamente predisponenti
all'intolleranza al glutine, TGA ed EMA sono negativi e, prevedendo
un imminente challenge con glutine, archiviamo una terza biopsia
duodenale che dà un quadro di sostanziale normalità.
Gli esami ematologici e biochimici di routine sono tutti nella norma,
così come la funzione tiroidea e l'IGF1 (22 nmol/L).
Scendendo un po' in profondità peschiamo qualcosa di più
interessante: un carico di arginina molto sospetto per deficit di GH
(4.8 ng/ml al picco) ed uno di insulina (GH: 4 ng/ml al picco) che dà
la conferma. Nel mentre ci si organizza per impostare la terapia
sostitutiva, emergono ulteriori pezzi del puzzle. La valutazione
neuropsichiatrica conferma l'impaccio della motricità e
della coordinazione oculo-manuale con compromissione della
comprensione verbale, dell'attenzione e dell'attività
grafo- motoria. L'EEG mostra anomalie nelle regioni
fronto-temporali bilateralmente e la RNM riconosciuta un'ipofisi
priva di anomalie segnala alterazioni diffuse della sostanza
bianca parietale, mesencefalica e cerebellare. I potenziali evocati
somato-sensitivi sono marcatamente destrutturati nelle componenti
corticali e la risposta cardiorespiratoria e metabolica al test da
sforzo, evidentemente deficitaria, sembra compatibile con una
miopatia mitocondriale. Ineludibile, a questo punto, la biopsia
muscolare con diagnosi finale di miopatia mitocondriale con deficit
di citocromo-c ossidasi. Certamente, la storia di M. e della sua
famiglia (non dimentichiamo le difficoltà delle sorelle) non
può dirsi ancora conclusa. In attesa che ulteriori indagini
genetiche e di biologia molecolare aiutino a precisare meglio la
natura del problema, abbiamo deciso di mettere definitivamente alla
prova l'ormai improbabile diagnosi di celiachia. M. è in
dieta libera ormai da quattro mesi, senza sintomi e con TGA ed EMA
del tutto negativi. Se nel corso dei prossimi mesi clinica e
sierologia non vireranno, potremmo forse risparmiargli la quarta
biopsia e dichiararlo definitivamente guarito anche se,
purtroppo, solo dalla celiachia.
Il caso
che abbiamo descritto riassume in sé quasi tutti gli elementi
di incertezza nei quali ancora oggi possiamo imbatterci mentre
indaghiamo una banale celiachia. L'età, anzitutto,
ancora in quella fascia (primi due anni di vita) che anche l'ormai
storico lavoro del Gruppo Italiano di Gastroenterologia Pediatrica
del 19892 considerava comunque a rischio di errore diagnostico. E'
un messaggio vecchio di vent'anni, ma forse non vale la pena
rimuoverlo del tutto. Poi la sierologia, come abbiamo già
detto molto sensibile e affidabile, ma non infallibile e se il
sospetto clinico è forte siamo autorizzati ad andare alla
biopsia1. La diagnosi di celiachia con sierologia negativa
è possibile, ma in questo caso ci stiamo muovendo
nell'eccezione dove la prudenza è d'obbligo e l'istologia
duodenale riconquista un suo ruolo fondamentale. La vecchia biopsia
fatica, oggi, a tenere il passo delle incalzanti tecniche
immunodiagnostiche e genetiche. L'abituale morfometria, pur
periodicamente rivisitata e integrata dall'immunoistochimica, svela
quadri sempre più spesso sfumati, forse di danno iniziale non
ancora conclamato, ma che siamo tentati a considerare comunque
suggestivi sull'onda di una sierologia positiva. Da più
parti si afferma il primato della sierologia sull'istologia e a un
numero non trascurabile di pazienti con clinica e TGA francamente
positivi potrebbe essere effettivamente risparmiata la biopsia senza
ragionevole dubbio di errore3,4. In molti soggetti
asintomatici, con sierologia borderline, con deficit di IgA o per
qualsiasi motivo complessi l'istologia duodenale continuerà
ad avere un ruolo, se non sempre risolutivo, quantomeno contributivo.
Nel nostro caso, una biopsia dubbia associata ad una sierologia
negativa avrebbe potuto suggerire una salutare attesa e la
riconsiderazione del quadro clinico. A posteriori, possiamo
ipotizzare che le anomalie istologiche potessero essere, in certa
misura, espressione morfologica della patologia mitocondriale
sottostante, analogamente a quanto emerge da alcune segnalazioni
della letteratura6,7.
L'assenza
degli HLA più comunemente predisponenti contribuisce a rendere
ancor meno probabile (anche se neppure qui mancano le eccezioni) la
diagnosi di celiachia5. Infine, la risposta clinica alla dieta senza
glutine: elemento cardine sul quale si fondava la semplificazione
dell'iter diagnostico2 e che mantiene, tuttora, un forte
significato confermativo. Fatta eccezione per i casi asintomatici,
identificati per lo più attraverso screening precoce di gruppi
a rischio, negli altri casi è ragionevole attendersi un
cambiamento di rotta nel segno/sintomo che ci aveva indotti a
sospettare la celiachia. Un deficit di peso e/o di statura non
dovrebbe restare indifferente ad una prolungata dieta senza glutine,
se questo è realmente il problema.
Il caso
di M. è quello di un vero e proprio naufragio sull'iceberg
della celiachia al quale è oggi sempre più facile
approdare (e questa è una cosa buona) e dal quale è
comunque molto difficile ripartire nel caso ci si fosse arrivati per
sbaglio (e questa è cosa meno buona). I punti critici della
nostra storia sono purtroppo molti: da una diagnosi fatta a tutti
i costi nonostante una sierologia negativa e un'istologia per
nulla significativa, ad una dieta senza glutine tanto prolungata
quanto inefficace sul sintomo di presentazione, all'opportunità
persa - in occasione della seconda biopsia - per rifare criticamente
il punto della situazione e dare una svolta diversa alla vicenda.
Nella corsa alla diagnosi precoce, anche nei casi sierologicamente ed
istologicamente incerti (tenere il caso aperto è impegnativo
per tutti e c'è sempre la possibilità che
qualcun'altro, più deciso di noi, lo chiuda per noi), vale
la pena ricordarci che la dieta senza glutine è comunque un
impegno per la vita e che mettere in discussione una diagnosi fatta è
spesso più complesso che farne una nuova. Se si procede in
maniera lineare e rigorosa8, nella gran parte dei casi è
certamente molto difficile sbagliare (forse anche senza biopsia), ma
un quadro troppo insolito ci costringe ancora oggi a procedere con
prudenza e a considerare anche possibili alternative alla solita
celiachia.
Nota:
La diagnosi di celiachia viene formalizzata a circa 2 anni di età:
non si assiste ad alcun recupero nella crescita ponderale e staturale
Bibliografia
- Collin P, Kaukinen K, Vogelsang H, et al. Antiendomysial and antihuman recombinant tissue transglutaminase antibodies in the diagnosis of coeliac disease: a biopsy-proven European multicentre study. Eur J Gastroenterol Hepatol 2005;17:85-91.
- Guandalini S, Ventura A, Ansaldi N, Giunta AM, Greco L, Lazzari R, Mastella G, Rubino A. Diagnosis of coeliac disease: time for a change? Arch Dis Child. 1989;64:1320-4.
- Barker CC, Mitton C, Jevon G, Mock T. Can tissue transglutaminase antibody titers replace small-bowel biopsy to diagnose celiac disease in select pediatric populations? Pediatrics 2005;115:1341-6.
- Donaldson MR, Book LS, Leiferman KM, Zone JJ, Neuhausen SL. Strongly positive tissue transglutaminase antibodies are associated with Marsh 3 histopathology in adult and pediatric celiac disease. J Clin Gastroenterol 2008;42:256-60.
- Karell K, Louka AS, Moodie SJ, et al. HLA types in celiac disease patients not carrying the DQA1*05-DQB1*02 (DQ2) heterodimer: results from the European Genetics Cluster on Celiac Disease. Hum Immunol 2003;64:469-77.
- Bonnemains C, Berthelot J, Mousson de Camaret B, Chomienne F, Duveau E, Giniès JL. Mitochondrial cytopathy: an unusual infantile cause of total villous atrophy. Arch Pediatr. 2004;11:118-21.
- Giordano C, Sebastiani M, Plazzi G, et al. Mitochondrial neurogastrointestinal encephalomyopathy: evidence of mitochondrial DNA depletion in the small intestine. Gastroenterology. 2006;130:893-901.
- Ministero della Salute. Documento di inquadramento per la diagnosi ed il monitoraggio della malattia celiaca e relative complicanze. 23 Luglio 2007. http://www.ministerosalute.it/speciali/documenti/protocollo_diagn.pdf
Vuoi citare questo contributo?
