Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Marzo 2002 - Volume V - numero 3
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Edema
emorragico acuto del lattante, descrizione di un caso clinico e
revisione della letteratura
Clinica
Pediatrica. DPMSC. Policlinico Universitario Udine
Acute
haemorrhagic edema of infancy. A case report and review of
literature.
Keywords:Acute
haemorragic edema of infancy, leucocytoclastic vasculitis,
Schönlein-Henoch purpura, clinical picture, differential
diagnosis.
Summary
We
present a case of a 9-month-old girl with acute haemorrhagic edema of
infancy (AHEI), a cutaneous leucocytoclastic vasculitis
affecting infants and young children, characterized by a impressive
clinical picture, with acute onset and short benign course followed
by spontaneous complete remission. We review the rilevant literature
and discuss its peculiar clinical picture, possible eziology,
pathogenesis and differential diagnosis.
Sommario
Presentiamo
il caso di una bambina di 9 mesi che è giunta alla nostra
osservazione per edema emorragico acuto del lattante (AHEI), una
vasculite cutanea leucocitoclastica che colpisce generalmente il
bambino di età inferiore ai 2 anni, caratterizzata da un
quadro clinico cutaneo eclatante, ad insorgenza acuta, ma con decorso
breve e benigno seguito da remissione spontanea e completa.
Abbiamo
effettuato una revisione della letteratura e descritto le
caratteristiche cliniche peculiari, la possibile eziologia, la
patogenesi e la diagnosi differenziale.
Introduzione
L'edema
emorragico acuto dell'infanzia (AHEI) è una vasculite
leucocitoclastica limitata alla cute, che colpisce prevalentemente
bambini di età inferiore a due anni. E' caratterizzata
dall'insorgenza acuta di febbre, lesioni cutanee
purpuriche-ecchimotiche a medaglione ed edema localizzati agli arti,
volto e padiglioni auricolari. L'esordio è improvviso, il
decorso è benigno con rapida e spontanea risoluzione clinica
nell'arco di alcune settimane. Nonostante il quadro cutaneo così
impressionante, generalmente il bambino si mantiene in buone
condizioni generali e non si verificano complicanze sistemiche o
interessamento vasculitico extracutaneo. In letteratura esistono
poche descrizioni della malattia e la maggior parte degli autori la
considera una entità clinico-patologica separata dalla Porpora
di Schönlein-Henoch (HSP) (1, 2, 37, 38).
Caso
clinico
Una
bambina di 9 mesi, precedentemente in buona salute, con anamnesi
familiare, fisiologica e remota non rilevanti, giungeva alla nostra
osservazione perché da tre giorni presentava febbre elevata
(max 39 C°) con sintomi suggestivi di flogosi delle alte vie
respiratorie, associati alla comparsa nelle ultime ore di alcune
chiazze cutanee edematose, purpuriche, a “stampo di moneta”, del
diametro massimo di 2 cm ciascuna, localizzate alla guancia sinistra,
al dorso della mano sinistra (fig. 1), alle grandi labbra, alla
natica sinistra ed angioedema del padiglione auricolare sinistro
(fig. 2).
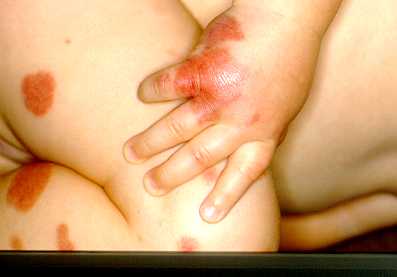 Fig 2
Fig 2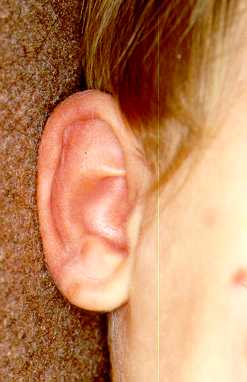 Fig 1Fig 1: Lesioni purpuriche emorragiche al dorso della mano e all'arto inferiore.Fig 2: Angioedema e porpora del padiglione auricolare.
Fig 1Fig 1: Lesioni purpuriche emorragiche al dorso della mano e all'arto inferiore.Fig 2: Angioedema e porpora del padiglione auricolare.
All'ingresso
si presentava in buone condizioni generali e si rilevava la presenza
di lieve iperemia delle membrane timpaniche e del faringe e candidosi
al cavo orale. Gli esami di laboratorio mostravano un aumento degli
indici di flogosi (VES 90 mm/ora, PCR 35 mg/L), mentre emocromo,
immunoglobuline, complemento, prove emogeniche risultavano nella
norma. L'esame delle urine era negativo per proteinuria ed ematuria
ai controlli quotidiani. Il tampone faringeo evidenziava la presenza
di Streptococcus pneumoniae. Nei giorni seguenti il quadro
cutaneo evolveva con un aumento delle dimensioni delle lesioni già
presenti che assumevano un aspetto figurato a coccarda e con comparsa
di nuovi elementi purpurici a medaglione inizialmente di colore rosso
acceso, poi virato al brunastro, localizzati agli arti inferiori
(fig. 3), al podice, alle dita delle mani, alle braccia e al volto
(fig. 4).
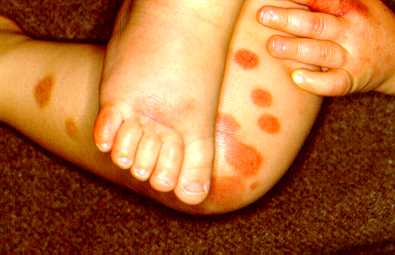 Fig 4
Fig 4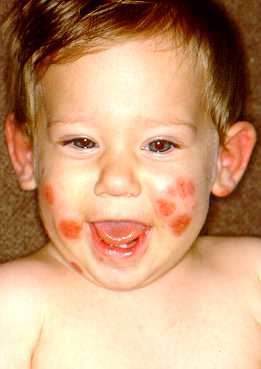 Fig 3Fig 1: Lesioni purpuriche emorragiche agli arti inferiori e angioedema del dorso del piede.Fig 4. Quadro cutaneo emorragico del volto.
Fig 3Fig 1: Lesioni purpuriche emorragiche agli arti inferiori e angioedema del dorso del piede.Fig 4. Quadro cutaneo emorragico del volto.
Contemporaneamente
si associava angioedema palpebrale, auricolare e delle estremità,
con risparmio del tronco. In terza giornata di degenza comparivano
petecchie al palato molle e alla mucosa labiale. Da segnalare come la
bambina si sia sempre mantenuta in buone condizioni generali sin
dall'esordio della malattia. Le manifestazioni cutanee purpuriche,
l'edema e la febbre si sono risolti spontaneamente entro una
settimana senza alcuna terapia e nessuna ricaduta si è
verificata a distanza di 6 mesi.
Discussione
L'AHEI
fu descritto per la prima volta nel 1913 da Snow (3) che lo propose
come una variante della Porpora di Schönlein-Henoch e nel 1938
da Finkelstein (4) che ne diede il nome. Successivamente solo pochi
casi sono stati riportati in letteratura. L'esiguo numero di
segnalazioni potrebbe riflettere una bassa incidenza oppure un
mancato riconoscimento di questa entità clinica. Un'altra
possibile spiegazione è che molti autori la considerino una
variante della Porpora di Schöenlein-Henoch
(5,6,19-23,29-31,33,34) .
L'AHEI
colpisce generalmente bambini di età inferiore a 2 anni, con
un range di 3-24 mesi 1,9, anche se sono stati riportati casi isolati
in età superiore 7,8 e uno alla nascita 24. Si verifica
prevalentemente nei mesi invernali ed è spesso associato o
preceduto da infezioni delle vie aeree superiori 1,20,13,25 come nel
nostro caso, oppure vaccinazioni 1,13, terapie farmacologiche con
penicillina e derivati, cefalosporine, paracetamolo 1,3,10. Queste
osservazioni potrebbero suggerire una patogenesi immunologica mediata
da immunocomplessi indotti da stimoli antigenici costituiti da agenti
infettivi o farmaci. Nel nostro caso le manifestazioni cutanee sono
comparse tre giorni dopo un'infezione delle vie respiratorie
superiori e dal tampone faringeo è stato isolato lo
Streptococco pneumoniae. Altri agenti infettivi riportati in
letteratura in associazione con l'AHEI sono Adenovirus 26,
Coxsackie virus B4, streptococchi 27, staphilococchi 3,2,11,12,
micobatteri 16.
L'AHEI
è caratterizzato tipicamente dalla triade: febbre, edemi e
lesioni cutanee che insorgono acutamente. Gli elementi cutanei sono
generalmente purpurici ed ecchimotici, del diametro di 1-5 cm, con
aspetto a “medaglione” o a “coccarda” o a “rosetta”. Le
sedi più colpite sono le orecchie, il volto, gli arti e la
regione genitale (35,36). In genere il tronco è risparmiato
(1), come nel nostro caso.
Segnaliamo
la presenza nella nostra paziente di petecchie al palato molle e in
regione faringea. Questo interessamento vasculitico mucosale è
stato riportato solo in pochissimi casi (2) in precedenza. Il decorso
della malattia è sempre benigno e la risoluzione completa e
spontanea avviene entro 1-3 settimane (39).
Istologicamente
la lesione cutanea dell'AHEI è una vasculite
leucocitoclastica che interessa i piccoli vasi, in particolare
capillari e venule post-capillari del derma (superiore e medio),
caratterizzata da infiltrati perivascolari di cellule
polimorfonucleate, linfociti ed eritrociti. All'immunofluorescenza
si evidenziano depositi di immunocomplessi, fibrinogeno e C3.
Saraclar
e coll (1) hanno rilevato delle possibili differenze nel pattern
immunoistologico che caratterizza l'AHEI rispetto a quello della
HSP. I depositi di IgA nelle pareti dei vasi, una costante nella HSP,
sono stati documentati allo studio dell'immunofluorescenza solo in
1/3 dei casi di AHEI. Inoltre nello stesso studio sono stati
riportati casi di AHEI con depositi vascolari contenenti C1q, non
presenti nella HSP, suggerendo l'attivazione del sistema del
complemento attraverso la via classica. Queste osservazioni, se
confermate, supporterebbero l'ipotesi che l'AHEI rappresenta una
entità clinico-patologica distinta dalla HSP. Nel nostro caso
non è stata eseguita una biopsia cutanea per il mancato
consenso dei genitori.
Per
quanto riguarda gli esami di laboratorio non esistono alterazioni
significative o specifiche rilevabili in corso di AHEI (3). Spesso ci
può essere un aumento degli indici di flogosi, come nella
nostra paziente, oppure leucocitosi (8,38). In alcuni casi è
stata segnalata la presenza di eosinofilia (1,2). Non è stato
riportato un aumento delle IgA sieriche, a differenza della HSP dove
si rileva nel 50-60% dei casi (13,14). In tutti i casi di AHEI
riportati in letteratura i parametri della coagulazione sono normali.
Solo raramente sono stati riportate alterazioni urinarie, in
particolare microematuria o lieve proteinuria invariabilmente
transitorie (10,22).
L'AHEI
è considerato un'entità clinica a sé stante
soprattutto dalla letteratura europea-non inglese, che enfatizza
l'età d'esordio inferiore rispetto alla HSP, la
peculiarità del tipo, morfologia e localizzazione delle
lesioni cutanee e l'assenza dell'interessamento vasculitico
extracutaneo, in particolare intestinale e renale. Oltre alla HSP la
diagnosi differenziale dell'AHEI si pone principalmente con la
menigococcemia, l'eritema multiforme, l'orticaria emorragica e la
sindrome di Sweet (28,32). Le lesioni tipiche dell'eruzione
purpurica meningococcica sono piccole, petecchiali, si sviluppano in
pousses subentranti, confluenti, a evoluzione necrotica e sono
invaribilmente associate alla marcata compromissione delle condizioni
generali (17). L'eritema multiforme esordisce più
tardivamente (10-30 anni) 17 ed è caratterizzato da
edema meno marcato e dal frequente interessamento mucosale e
sistemico. L'orticaria emorragica si distingue dall'AHEI per la
presenza di prurito e per spiccata eosinofilia periferica 15. La
sindrome di Sweet è caratterizzata da tipiche lesioni
costituite da placche edematose rossastre, composte da papule con
aspetto vescicoloso piuttosto che emorragico (40).
Conclusioni
Krause e
coll (2) suggeriscono i seguenti criteri diagnostici per l'AHEI :
I) età
inferiore a 2 anni;
II)
lesioni cutanee purpuriche o ecchimotiche a medaglione con edema al
volto, ai padiglioni auricolari e alle estremità, con o senza
interessamento delle mucose;
III)
assenza di coinvolgimento sistemico o viscerale;
IV)
risoluzione spontanea entro pochi giorni o settimane.
Il caso
di nostra osservazione soddisfa tutti i criteri.
L'
interesse di differenziare tale entità clinico-patologica
dalla HSP è legato soprattutto all'assenza
dell'interessamento extracutaneo e alla costante benignità
del decorso clinico. Il riconoscimento precoce della malattia
consente pertanto di evitare indagini inutili e lunghi follow up.
Bibliografia
1.
Saraclar Y, Tinaztepe K, Adalioglu G, Tuncer A. Acute hemorrhagic
edema of infancy (AHEI)- A variant of Henoch-Schonlein purpura or a
distinct clinical entity? J Allergy Clin Immunol 1990;86:473-483
2. Krause
I, Lazarov A, Rachmel A, Grunwald MM, Metzker A, Garty BZ, et al.
Acute haemorrhagic oedema of infancy, a benign variant of
leucocytoclastic vasculitis. Acta Pediatr 1996;85:114-7.
3. Snow
IM. Purpura, urticaria and angioneurotic edema of the hands and feet
in a nursing baby. JAMA 1913;61:18-9.
4.
Finkelstein H. Lehrbuch der Sauglingskrankheiten. Amsterdam: Auff
1938:814-30.
5. Allen
DM, Diamond LK, Howell DA. Anaphylactoid purpura in children
(Schönlein-Henoch syndrome). Am J Dis Child 1960;99:833-54.
6. Fink
CW. Vasculitis. Pediatr Clin North Am 1986;33:1203-19.
7.
Cassidy JT, Petty RE. Textbok of Pediatric Rheumatology, 3th Edition,
Philadelphia: Saunders 1995.
8. Govoni
MR, Strumia R, De Rosa E, Malagutti L, De Sanctis V. Edema emorragico
acuto dell'infanzia. Presentazione di un caso clinico. Ital J Pediatr
2001;27:811-813.
9.
Scaramuzza A, Pezzarossa E, Zambelloni C, Lupi A, Lazzari GB, Rossoni
R. Case of the month: a girl with oedema and purpuric eruption. Eur J
Pediatr 1997;156:813-5.
10. Yona
A, Gillis D, Wasserman D, Haimov-Kochman R. Henoch-Schonlein purpura
in infants. Pediatrics 1993;92:865-7.
11.
Snoussi N, Strobel M, Heid F, Grosshans E, Malleville J. Oedeme aigu
hemorragique du nourrisson: demonstration d'une vascularite
allergique dermique. Arch Belg Dermatol 1973;29:259-60.
12.
Laugier MP. Oedeme aigu hemorragique (purpura en cocarde avec
oedeme). Bull Soc Fr Dermatol Syph 1969;76:462-3.
13.
Lambert D, Laurent R, Bouilly D, et al. Oedema aigu hemorragique du
nourrison: donnees immunologiques et ultrastructurales. Ann Dermatol
Venereol 1979;106:975-87.
14.
Saulsbury FT. Henoch-Schonlein purpura in children. Report of 100
patients and review of the literature. Medicine (Baltimore) 1999
Nov;78 (6):395-409.
15.
Wollemberg A, Hänel S, Spannagl M, Sander C, Plewig G. Urticaria
haemorrhagica profunda. Br J Dermatol 1997;136:108-11.
16.
Gonggryp LA. Acute hemorrhagic edema of childhood (AHE). Pediatr
Dermatol 1998;15:91-6.
17. Gable
EK, Liu G, Morrell DS. Pediatric exanthems. Prim Care 2000;27:353-69.
18.
Baselga E, Drolet BA, Esterly NB. Purpura in infants and children. J
Am Acad Dermatol 1997;37:673-708.
19.
Cunningham BB, Caro WA, Eramo LR. Neonatal acute hemorrhagic edema of
childhood: case
report
and review of the English-language literature. Pediatr Dermatol
1996;13:39-44.
20. Ince
E, Mumcu Y, Suskan E, et al. Infantile acute hemorrhagic edema: a
variant of leukocytoclastic vasculitis. Pediatr Dermatol
1995;12:224-7.
21.
Saraclar Y, Tinaztepe K. Infantile acute hemorrhagic edema of the
skin. J Am Acad Dermatol 1992;26:275-6.
22.
Legrain V, Lejean S, Taieb A, et al. Infantile acute hemorrhagic
edema of the skin: study of ten cases. J Am Acad Dermatol
1991;24:17-22.
23. Tomac
N, Saraclar Y, Turktas I, Kalayci O. Acute haemorrhagic oedema of
infancy: a case report. Clin Exp Dermatol 1996;21:217-9.
24.
Cunningham BB. Acute hemorrhagic edema of childhood present at birth
[letter; comment]. Pediatr Dermatol 1999;16:68.
25. Cox
NH. Seidlmayer's syndrome: postinfectious cockade purpura of early
childhood [letter]. J Am Acad Dermatol 1992;26:275.
26.
Jeannoel P, Fabre M, Payen C, et al. Oedema aigu hemorragique du
nourisson: Role dell'adenovirus? Pediatrie 1985;40:557-60.
27.
Morrison RR. Acute hemorrhagic edema of infancy associated with
pneumococcal bacteriemia. Pediatr Infect Dis J 1999;18:832-33.
28. Long
D. Acute haemorrhagic oedema of infancy: Finkelstein's disease.Cutis
1998;61:283-4.
29. Crowe
MA. Acute hemorrhagic edema of infancy. Cutis 1998;62:65-6.
30.
Cocchi P. Infantile acute hemorragic edema (IAHE). A report of a new
clinical case. Pediatr Med Chir 1998;20:227-9.
31.
Offidani A, Cellini A, Bossi G. Acute haemorragic oedema of the skin
in infancy. Eur J Dermatol 2001;11:63-4.
32.
Fujimura T. Acute hemorragic edema in four-year-old Japanese. J
Dermatol 2001;28:279-81.
33. Dubin
BA, Bronson DM, Eng AM. Acute hemorrhagic edema of childhood: an
unusual variant of leukocytoclastic vasculitis. J Am Acad Dermatol
1990;23:347-50.
34. Dubin
BA. Acute hemorrhagic edema. J Am Acad Dermatol 1991;25:343-4.
35.
Colantonio G. Pathological case of the month. Infantile acute
hemorrhagic edema. Arch Pediatr Adolesc Med 1997;151:523-4.
36.
Caliçkan S. Picture of the month. Acute hemorrhagic edema of
infancy. Arch Pediatr Adolesc Med 1995;149:1267-8.
37.
Vermeer MH, Stoof TJ, Kozel MM, Blom DJ, Nieboer C, Smitt JH. Acute
hemorrhagic edema of childhood and its differentiation from
Schoenlein-Henoch purpura. Ned Tijdschr Geneeskd 2001;145:834-9.
38.
Millard T, Harris A, MacDonald D. Acute infantile hemorrhagic oedema.
J Am Acad Dermatol 1999;41:837-9.
39. Slee
DS, Lagro SW, Frenkel J. Acute hemorrhagic edema in children:
excellent prognosis. Ned Tijdschr Geneeskd 2001;145:830-4.
40.
Howard R. Adult skin disease in the pediatric patient. Dermatol Clin
1998;16:593-608
Vuoi citare questo contributo?
