Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Gennaio 2011 - Volume XIV - numero 1
M&B Pagine Elettroniche
Caso contributivo
Spasmi
respiratori affettivi di tipo pallido con asistolia: un
caso trattato con glicopirrolato
Dipartimento
Materno Infantile, Unità Clinica Pediatrica, Azienda
Ospedaliero-Universitaria di Parma
Indirizzo
per corrispondenza: giorgia-monti@alice.it
Pallid
breath-holding spells (BHS) and asystole: a case treated with
glycopirrolate Key
words Stressful
event, Syncope, Vagal iperreactivity with asystole, Pallor, 24
hrs Holter ECG Abstract
A
13 months-old girl was brought to our Department for several
episodes characterized by the sequence: stressful event inducing
pain, anger or frustration short period of crying pallor syncope
spontaneous recovery of consciousness and muscle tone. In some of
these episodes the syncope was followed by seizures.
On the basis of medical history and clinical tests we put the
diagnosis of " pallid breath-holding spells (BHS) with
asystole. They are severe forms of breath-holding spells
in which the asystole lasts more than a few seconds, therefore
anoxic seizures can occur. Having examined the treatment options,
including a ventricular pacemaker implantation, we chose the
association between an anticholinergic drug (glycopirrolate) and
a positive chronotropic and stimulating the respiratory center
drug (theophylline). During a follow-up period of 11 months we
found that, although the patient still had many other episodes of
BHS, neither syncope or seizures occurred. |
|
Riassunto
Presentiamo
il caso di una bambina di 13 mesi giunta alla nostra attenzione per
diversi episodi caratterizzati dalla sequenza: evento spiacevole che
induce dolore, rabbia o frustrazione breve
pianto pallore sincope ripresa spontanea della coscienza e del tono
muscolare.
In
alcuni di questi episodi la sincope si accompagnava allinsorgenza
di una crisi convulsiva. Sulla base della storia clinica e degli
accertamenti eseguiti è stata quindi posta diagnosi di spasmi
respiratori affettivi di tipo pallido con asistolia. Questi
costituiscono forme severe di spasmi affettivi in cui, se lasistolia
è prolungata, alla sincope può seguire una crisi
convulsiva su base anossica. Dopo avere valutato le diverse opzioni
terapeutiche disponibili, compreso limpianto di un pacemaker
ventricolare, la scelta è caduta sullassociazione di un
farmaco anticolinergico (glicopirrolato) con un farmaco cronotropo
positivo e stimolante i centri respiratori (teofillina). A un
follow-up di 11 mesi, pur essendosi verificati molti altri episodi di
spasmi affettivi, non si sono più manifestate né
sincopi né episodi convulsivi.
Una
bambina di 13 mesi giungeva alla nostra
attenzione per un episodio caratterizzato da pianto senza
rumore (volto atteggiato al pianto senza emissione di voce),
breve apnea seguita da pallore, rigidità generalizzata per
alcuni secondi, quindi perdita di coscienza con ipotonia
generalizzata e pallore della durata di 3 minuti. Lepisodio
era stato innescato da una situazione di contrarietà espressa
dalla bambina (si era opposta al tentativo di collocarla nel carrello
del supermercato). In anamnesi venivano riferiti diversi episodi
simili, tutti innescati da situazioni spiacevoli, fonti di
contrarietà, rabbia, frustrazione o dolore fisico. Lesame
obiettivo generale e neurologico era negativi. LECG con il
QTc, lecocardiografia, lEEG, la consulenza neurologica
e la RMN dellencefalo risultavano nella norma. La
sintomatologia presentata dalla paziente veniva interpretata come
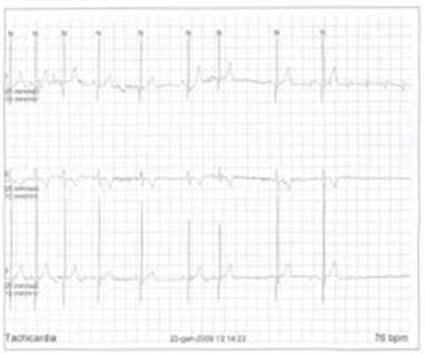
spasmo affettivo di tipo pallido con sincope. Durante un ECG Holter
24 ore, in corrispondenza di alcuni episodi di spasmo respiratorio
(spontanei o indotti riproducendo condizioni provocatorie di
frustrazione o contrarietà), abbiamo registrato brevi fasi di
asistolia (della durata massima di 4 secondi). Questo reperto ci ha
fatto ipotizzare che lasistolia alla base degli spasmi
affettivi avesse una durata maggiore di quella da noi riscontrata.
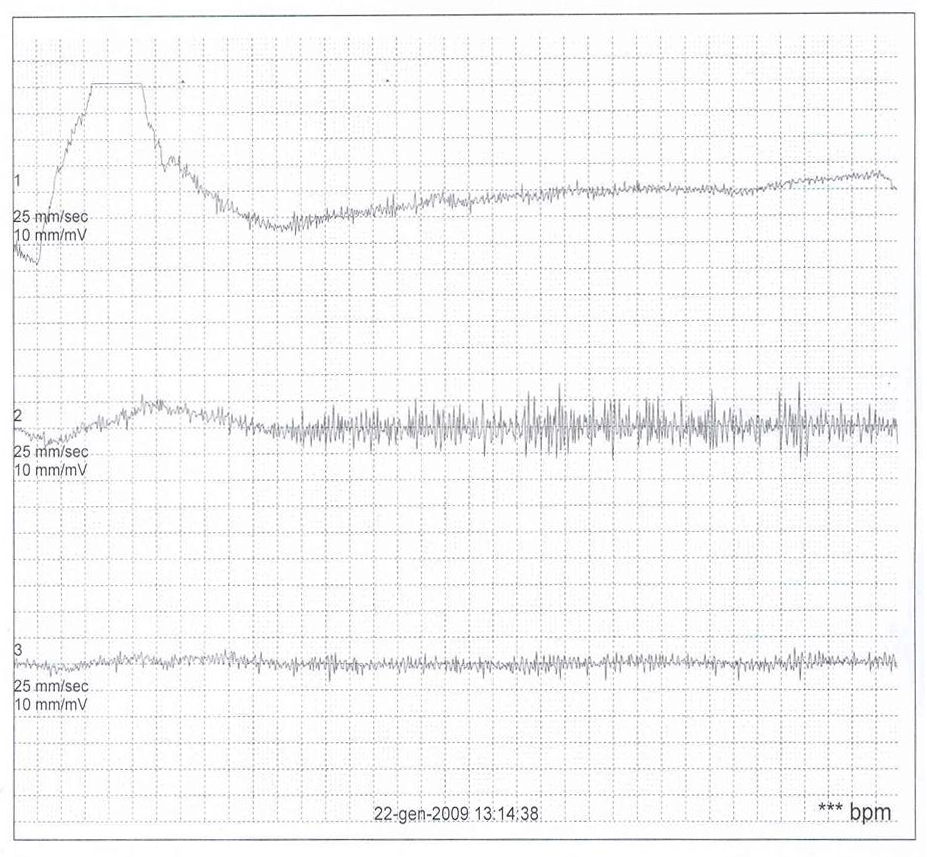
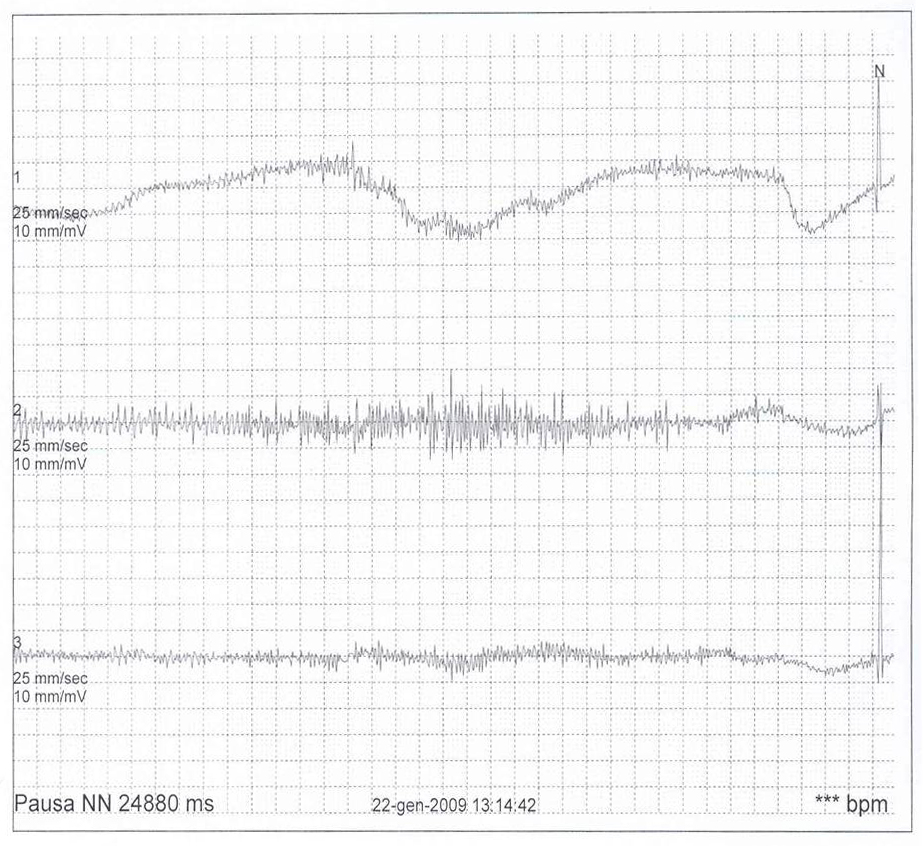
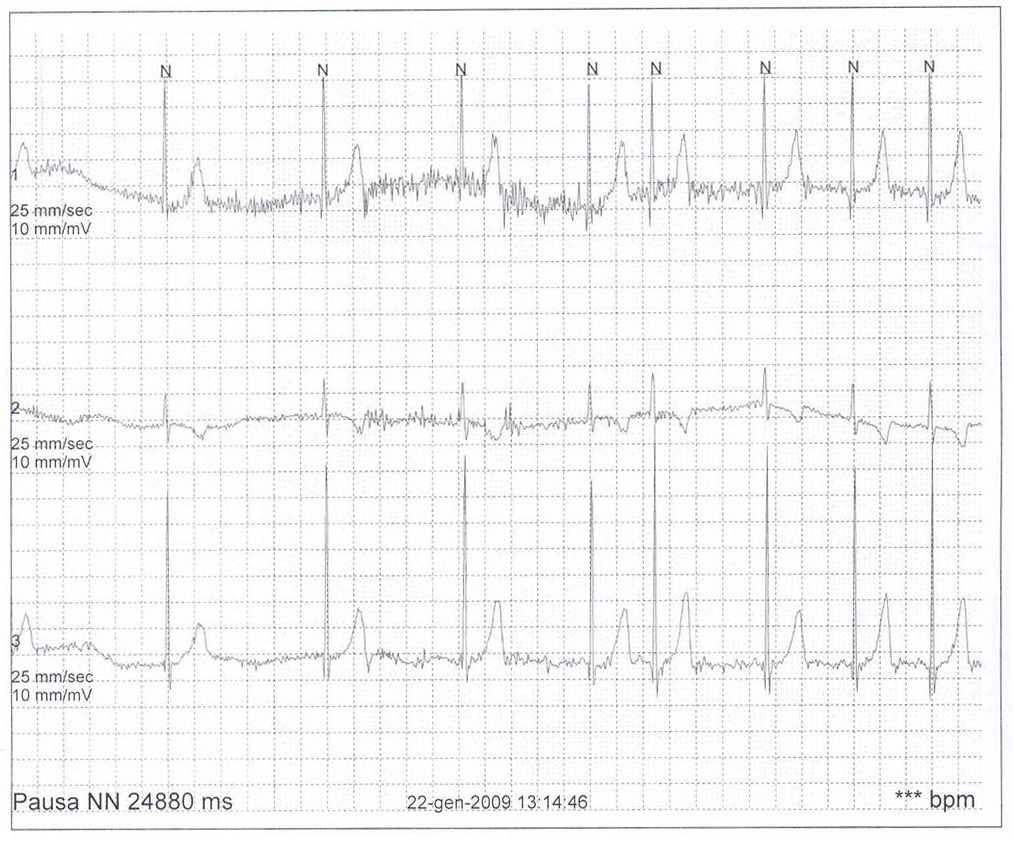
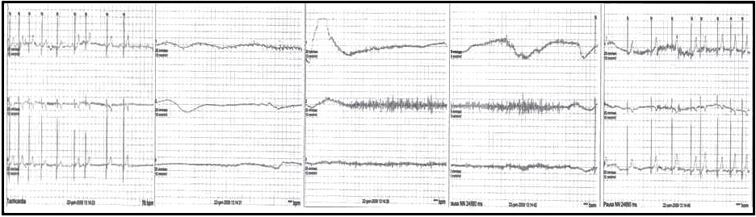
Tale
ipotesi è stata poi confermata da un nuovo ECG Holter
24 ore che ha evidenziato, durante uno spasmo affettivo pallido
spontaneo esitato in sincope e crisi convulsiva generalizzata,
unasistolia di circa 25 secondi (Figura
1).
È stata quindi iniziata terapia vagolitica con atropina
solfato per os (0,01 mg/kg/dose per 2 somministrazioni/die) per
contrastare liperreattività parasimpatica ritenuta
responsabile dellasistolia. Questa terapia si è
rivelata inefficace. La bambina ha infatto presentato alcune recidive
di spasmo respiratorio pallido, sincope e crisi convulsiva. Vista la
sua particolarità, il caso è stato discusso su un forum
di cardiologia pediatrica accessibile in rete (Pediheartnet)
da cui sono emersi sostanzialmente due progetti terapeutici: il
primo, di maggioranza, raggruppava i fautori dellimpianto di
un pacemaker ventricolare; il secondo, di minoranza, raggruppava i
fautori di una terapia farmacologica con diversi farmaci come
teofillina, clonidina, sertralina, cerotto di scopolamina,
glicopirrolato. Anche alla luce di tali pareri, viste le possibili
complicanze relative allimpianto di un pacemaker in un bambino
di 10 kg di peso, abbiamo deciso di tentare nuovamente una terapia
medica con farmaci anticolinergici; in particolare, tra il cerotto
transdermico di scopolamina e il glicopirrolato la scelta è
caduta su questultimo (alla dose di 0,5 mg per 3 volte al
giorno per os) in quanto meglio dosabile nel siero. Al glicopirrolato
abbiamo associato teofillina a rilascio prolungato (80 mg ogni 12 ore
per os). Il razionale di questo approccio combinato risiede nella
possibilità di modulare con il glicopirrolato (un
anticolinergico ad azione più lunga di quella dellatropina)
linibizione cardiaca indotta dallo spasmo pallido e nel
determinare con la teofillina un effetto cronotropo positivo e una
stimolazione del centro del respiro. Dallinizio del
trattamento a oggi (11 mesi di follow-up) la paziente ha continuato a
presentare spasmi affettivi non solo di tipo pallido, ma anche di
tipo cianotico, senza però presentare in nessuna occasione
sincope o crisi convulsiva.
|
|
|
|
|
|
Gli
spasmi respiratori affettivi, o Breath
Holding Spells (BHS), sono fenomeni
parossistici dellinfanzia, involontari, riflessi e non
epilettici la cui diagnosi si basa su una
sequenza clinica distintiva che esordisce a seguito di un evento
provocativo (frustrazione, dolore fisico, stress emozionale). Il
bambino presenta uniniziale fase di
pianto, cui segue una fase di espirazione prolungata silenziosa con
pausa a fine espirazione, accompagnata da cambiamento di colore
(cianosi o pallore). In genere lo spasmo
affettivo si esaurisce spontaneamente (spasmi affettivi semplici), ma
in alcuni casi può complicarsi con una perdita di coscienza e
del tono posturale (spasmi affettivi severi)1,2,3.
Questi ultimi possono essere ulteriormente complicati da convulsioni
su base anossica e si possono distinguere in due forme principali4:
-
Spasmi affettivi di tipo pallido,
in cui si verifica un breve periodo di pianto cui segue unimprovvisa
asistolia che risulta in un ipoperfusione cerebrale con
perdita di coscienza, in genere prolungata;
-
Spasmi affettivi di tipo cianotico,
in cui il bambino manifesta un pianto più prolungato con una
fase protratta di apnea che produce ipossia, cianosi, anossia
cerebrale e perdita di coscienza, generalmente di breve durata, cui
segue la spontanea ripresa della respirazione.
Lesordio
dei sintomi è anteriore al primo anno di vita (6-12 mesi) con
un picco di frequenza degli eventi tra i 18 e i 24 mesi nelle
femmine, lievemente più anticipato nei maschi(13-24 mesi). Letà di
risoluzione degli episodi è stata identificata tra i 36 e i 42
mesi di vita, salvo rare eccezioni con durata fino ai 5 anni5.
È
stata riscontrata una possibile ereditarietà autosomica
dominante a penetranza incompleta, più accentuata nel ramo
ascendente materno6. Anche nel caso presentato abbiamo documentato
una familiarità (Figura
2).
Alla
base di tali episodi sembra esserci una disregolazione autonomica: in
particolare si ritiene che uniperreattività
del sistema parasimpatico sottenda gli spasmi pallidi, mentre alla
base di quelli cianotici ci sarebbe uniperreattività
del sistema simpatico7,8.
La
diagnosi richiede innanzitutto unesatta
ricostruzione della sequenza degli eventi mediante unanamnesi
accurata e lesclusione di altre condizioni morbose come
epilessia, situazioni pro-aritmiche (QT lungo), sincopi di altra
natura e tumori cerebrali occulti.
LECG
dinamico delle 24 ore è estremamente utile per precisare il
meccanismo patogenetico che sottende alla sincope. La provocazione di
spasmi affettivi mediante la riproduzione di situazioni di stress
emozionale aumenta le possibilità diagnostiche.
In
generale i BHS non sono pericolosi per la
vita, evolvono verso una graduale risoluzione spontanea e non
necessitano di alcuna terapia. In alcuni casi, tuttavia, lelevata
frequenza degli episodi e la loro severità (sincope con o
senza crisi convulsiva anossica) sono fonte di grave preoccupazione
per la famiglia e per il medico. In letteratura per questi casi sono
stati proposti diversi trattamenti9:
- Farmaci anticolinergici: atropina solfato (0,01-0,02 mg/kg/dose), scopolamina cerotti transdermici (0,25-0,50 mg/72 ore) (contrastano lipertono vagale e la conseguente cardioinibizione)
- Ferro (5-6 mg/kg/die) (documentata efficacia in pazienti con spasmi affettivi cianotici e anemia carenziale)7,10
Teofillina (16 mg/kg/die) (effetto cronotropo positivo e stimolante del centro del respiro)
- Piracetam (40 mg/kg/die) (concomitanza di iperreattività nei bambini con spasmi affettivi)11
- Impianto di pacemaker ventricolare (impedisce lasistolia prolungata ed è indicato nei casi più gravi)9,12.
Non
abbiamo trovato segnalazioni in letteratura riguardo alluso
del glicopirrolato negli spasmi respiratori affettivi pallidi:
abbiamo scelto tale farmaco nel trattamento della nostra paziente
sulla base di una comunicazione personale13
e considerandone leffetto
anticolinergico prolungato. Il dosaggio raccomandato è il
seguente: 0,5 mg per 3 volte al giorno per os alle ore 8, 12, 16 fino
a un peso di 10 kg, 1 mg oltre i 10 kg di peso. Tale modalità
di somministrazione consente di coprire le ore diurne.
Per
quanto riguarda latropina solfato,
il dosaggio raccomandato in letteratura nel trattamento degli spasmi
affettivi pallidi è 0,01 mg/kg/dose per 2 o 3
somministrazioni/die. Latropina solfato è stato il
primo farmaco che abbiamo utilizzato, senza successo, anche se
avremmo potuto effettuare tre somministrazioni giornaliere.
Non
abbiamo preso in considerazione farmaci consigliati in letteratura
per il trattamento degli spasmi respiratori affettivi cianotici come
la clonidina e la tetrabenazina14
in quanto la nostra paziente presentava dei tipici spasmi affettivi
respiratori pallidi con asistolia. Nel caso presentato, la
combinazione di un farmaco anticolinergico con un farmaco cronotropo
positivo e stimolante dei centri del respiro è risultata
efficace nel limitare le conseguenze degli spasmi affettivi e ha
consentito di evitare un trattamento invasivo come lapplicazione
di un pacemaker ventricolare che, vista la frequenza degli spasmi e
la loro severità, sembrava essere diventata lunica
opzione utile.
Il
trattamento medico verrà protratto fino a quando, con la
maturazione psico-fisica, la paziente non presenterà più
spasmi affettivi.
- Di Mario FJ Jr, Burleson JA. Behavior profile of children with severe breath-holding spells. J Pediatr 1993;122:488-91.
- Allsman L. Breath holding spells in children. Adv Nurse Pract 2008;16:53-4.
- Di Mario FJ Jr, Burleson JA. Breath holding spells in childhood. Curr Probl Pediatr 1999:281-99.
- Lombroso CT, Lerman P. Breath holding spells (cyanotic and pallid infantile syncope). Pediatrics 1967;39:563-58.
- Di Mario FJ Jr. Prospective study of children with cyanotic and pallid breath-holding spells. Pediatrics 2001;107:265-9.
- Di Mario FJ Jr, Sarfarazi M. Family pedigree analysis of children with severe breath-holding spells. J Pediatr 1997;130:647-51.
- Kolkiran A, Tutar E, Atalay S, Deda G, Cin S. Autonomic nervous system functions in children with breath-holding spells and effects of iron deficiency. Acta Paediatr 2005;94:1227-31.
- Di Mario FJ Jr, Burleson JA. Autonomic nervous system function in severe breath-holding spells. Pediatr Neurol 1993;9:268-74.
- Amy M, Kelly, Co-burn J, Porte J, et al. Breath holding spells associated with significant bradycardia: successful treatment with permanent pacemaker implantation. Pediatrics 2001;108:698-702.
- Kenneth F, Colina, MD, et al. Resolution of breath holding spells with treatment of concomitant anemia. J Pediatrics 1995;126:395-7.
- Azam M, Bhatti N, Shahab N. Piracetam in severe breath holding spells. Int J Psychiatry Med 2008;38:195-201.
- Di Mario FJ Jr. Breath-holding spells and pacemaker implantation. Pediatrics 2001;108:165-6.
- Saul JP. Medical University of South Carolina, Director of Childrens Heart Program. Personal communication.
- Di Mario FJ. Department of Pediatrics, University of Connecticut School of Medicine, Division of Pediatric Neurology at Connecticut Childrens Medical Center, USA. Personal Comunication.
Vuoi citare questo contributo?