Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Febbraio 2015 - Volume XVIII - numero 2
M&B Pagine Elettroniche
Appunti di Terapia
La gestione del bambino con infezione delle vie urinarie nellambito delle cure primarie in Europa
Pediatra di famiglia, Mogliano Veneto (Treviso)
Indirizzo
per corrispondenza: vitalia.murgia@tin.it
È stato pubblicato recentemente su Archives of Disease in Childhood (online first)1, un interessante lavoro che riporta i risultati di unindagine che ha coinvolto i pediatri delle cure primarie di diverse nazioni europee. Lindagine è stata condotta con lutilizzo di un questionario (somministrato via web), allo scopo di valutare il livello di conoscenza, le attitudini e i metodi per la diagnosi, il trattamento e la gestione complessiva delle infezioni delle vie urinarie (IVU) nel bambino di età 1-36 mesi.
LIVU è una delle malattie infettive acute più frequenti nei lattanti e nei piccoli bambini. L'infezione può essere limitata alle vie urinarie inferiori o può interessare il rene. In questo ultimo caso può esitare un danno renale permanente con cicatrici, che può portare allo sviluppo di ipertensione arteriosa e di insufficienza renale cronica.
La gestione delle IVU in età pediatrica nellambito delle cure primarie, ci ricordano gli Autori, ha delle difficoltà dovute al fatto che lidentificazione precoce dellinfezione può essere problematica, la sintomatologia può non essere specifica e i campioni di urina difficili da ottenere. Inoltre, la gestione è controversa anche perché manca un consensus su alcuni aspetti cruciali: la diagnosi, luso delle indagini radiologiche, luso degli antibiotici. Di recente sono state pubblicate, in maniera indipendente, le Linee Guida (LG) aggiornate di varie Società scientifiche: del National Institute for Health and Care Excellence UK (NICE)2, dellAmerican Academy of Pediatrics (AAP)3 e dellItalian Society of Paediatric Nephrology (ISPN)4,5. Manca però tra queste LG un accordo su alcuni aspetti cruciali: come si raccoglie il campione di urine, quando effettuare lecografia e la cistouretrografia minzionale e quando pre-scrivere la profilassi antibiotica. La discrepanza principale per quanto riguarda lapproccio dopo un primo episodio di IVU riguarda quale sia il significato clinico a lungo termine della presenza di reflusso vescico-ureterale (RVU) e delle possibili cicatrici renali. Gli Autori fanno anche notare che le LG della NICE e alcune parti di quelle ISPN sono complesse e difficili da ricordare nella pratica clinica quotidiana.
METODI
Il questionario comprendeva varie sezioni che riguardavano: le caratteristiche demografiche, le conoscenze e le attitudini sulla diagnosi di IVU, le attitudini e le pratiche a proposito della gestione delle IVU. I dati sono stati raccolti usando un programma web disponibile sul sito dellEuropean Academy of Paediatrics (EAP) Research in Ambulatory Setting Network, EAPRASnet (http://www.eaprasnet.org), creato nel 2008 dallEAP. Gli invitati a partecipare, via mail, comprendevano sia i pediatri già iscritti a EAPRASnet sia altri coinvolti in questa occasione; sono stati inviati 3 richiami. I dati sono stati raccolti tra il 25 febbraio e il 27 aprile 2013. Il testo del questionario e altro materiale supplementare può essere scaricato al link: http://adc.bmj.com/content/suppl/2014/11/05/archdischild-2014-306119.DC1.html
RISULTATI
In EAPRASnet sono registrati 1601 pediatri. Di questi 1206 hanno risposto al questionario.
Hanno risposto pediatri di 26 Paesi europei, con predominanza dellItalia, Polonia, Spagna, Austria, Cipro, Israele, Svizzera e Germania (23%, 19%, 16%, 6%, 6%, 5%, 5% e 4%, rispettivamente). Si tratta per il 91% di pediatri delle cure primarie, 55% dei quali lavora nel settore pubblico, 24% nel settore privato e 21% in entrambi. Sono state incluse nellanalisi 1129 risposte.
Il 62% (697/1129) dei rispondenti prende in considerazione una diagnosi di IVU nei bambini di età 1-36 mesi che hanno febbre senza altri segni di infezione, mentre il 21,8% e il 15,5% lo fanno solo in caso di bambini sotto i 24 mesi e sotto i 12 mesi rispettivamente. I sintomi che secondo i pediatri partecipanti fanno pensare a una diagnosi di IVU sono soprattutto: la febbre (99%), il dolore addominale (87%), la disuria e la presenza di urine torbide (83%), lematuria e il vomito (81%), la pollachiuria (75%) e lurgenza minzionale (71%).
Secondo i pediatri sono fattori predisponenti alle IVU: la stipsi (77%), la familiarità per RVU e malattia renale (86%) e la pratica di lavare il bambino sfregando dallano verso i genitali (88%).
Il 50% dei partecipanti è daccordo sul fatto che i bambini circoncisi hanno tre volte meno probabilità di contrarre una IVU mentre il 24% non è daccordo o dichiara di non sapere.
Tra i partecipanti dei vari Paesi sono state riscontrate importanti differenze per quanto riguarda il metodo di raccolta delle urine. Per esempio in Germania predomina la raccolta con sacchetto nel bambino sotto i 3 mesi di età, mentre in Polonia questa modalità non viene quasi mai applicata e si predilige il clean catch, ossia il metodo del mitto intermedio (raccolta al volo). Pediatri polacchi e italiani preferiscono il clean catch dopo i 3 mesi di vita.
Il 74% dei rispondenti usa il dipstick urinario per fare diagnosi di IVU, i nitriti e i globuli bianchi sono i parametri di riferimento nel dipstick per il 97% dei partecipanti.
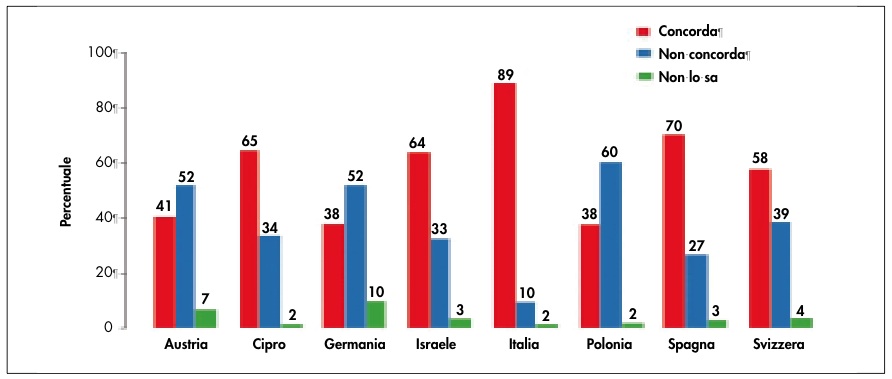
Globalmente il 60% dei pediatri concorda sul fatto che la terapia antibiotica orale o parenterale abbiano pari efficacia ma vi sono differenze rilevanti tra i vari Paesi: è daccordo il 90% dei pediatri italiani, e solo il 38% dei pediatri tedeschi e polacchi (Figura). Per il trattamento, il 41% preferisce la combinazione amoxi-clavulanato e circa il 9% la sola amoxicillina. Il 98% dei partecipanti tratta una IVU febbrile con 7-14 giorni di antibiotico. Le forme afebbrili vengono trattate per 35 giorni dal 18% dei rispondenti, per 7 giorni dal 56% e per 10 giorni dal 23%.
Pratiche difformi sono state rilevate anche sulla modalità di affrontare il problema delle IVU durante il week-end. La gran parte dei pediatri (84%) prescrive personalmente gli esami mentre il 22% esegue lecografia in prima persona, il 16% invia direttamente al nefrologo pediatra.
Il 25% dei partecipanti raccomanda la profilassi antibiotica in tutti i bambini con RVU di qualunque grado, il 39% solo nei bambini con reflusso II-V grado, e il 24% nei bambini con reflusso di grado IV-V. Il 12% non prescrive la profilassi antibiotica per qualunque grado di reflusso. Esistono differenze sostanziali tra i vari Paesi europei.
CONCLUSIONI
I dati tra i vari Paesi europei sono molto eterogenei. La maggior parte dei pediatri è consapevole che nel bambino piccolo febbrile si deve pensare a una diagnosi di IVU; alcuni pediatri, in proposito, focalizzano la loro attenzione soprattutto sui primi 12-24 mesi di vita. Una recente metanalisi ha evidenziato che le IVU sono responsabili del 7% delle febbri senza altri segni di infezione. Non sembra essere noto invece al 50% dei pediatri europei il fatto che non essere circonciso per il bambino di età < 3 mesi rappresenta un fattore di rischio di IVU (OR = 10,4; IC 95%: 4,731,4).
La raccolta delle urine con sacchetto è il metodo predominante in Europa pur con variazioni estreme: in Germania si usa il sacchetto quasi sempre, in Polonia quasi mai. Alcune delle variazioni osservate con lindagine possono essere dovute a variazioni organizzative dei vari Sistemi sanitari o alle differenti indicazioni sui metodi di raccolta urina nelle varie LG.
Meno chiaro è perché ci siano opinioni differenti riguardo allefficacia della terapia antibiotica orale rispetto allendovenosa con importanti variazioni tra i diversi Paesi o perché il 25% dei pediatri prescriva ancora la profilassi antibiotica anche in caso di reflusso di grado lieve-moderato.
Dai risultati emerge la necessità di pensare seriamente a strategie formative che aiutino a implementare lapplicazione delle LG sulle IVU.
Lo studio ha la forza di avere avuto un grande numero di partecipanti di molti Paesi europei e quindi di permettere una visione ampia delle pratiche cliniche quotidiane. Le sue debolezze principali sono invece il bias di selezione, legato alla partecipazione volontaria, e la difficoltà di interpretare le differenze osservate sulle conoscenze e le attitudini dei pediatri, visto che esistono varie LG a cui i pediatri europei possono far riferimento.
Le tre più recenti LG (NICE, AAP, ISPN) non vengono seguite in maniera adeguata. Servono LG semplici, brevi e facili da ricordare mentre si lavora, applicabili nella maggior parte degli ambiti clinici in cui i bambini vengono curati. Occorre sviluppare strategie formative per garantire la loro implementazione.
COMMENTO
Il lavoro dei colleghi dellEAPRASnet, la rete di ricerca in Pediatria Ambulatoriale della EAP European Academy of Paediatrics, fa emergere differenze di conoscenze e attitudini operative tra i pediatri per la diagnosi e il trattamento delle IVU. Queste non ci dovrebbero stupire più di tanto visto il diverso modo di organizzare lattività professionale dei pediatri dei vari Paesi europei e anche le differenze strutturali dei vari Sistemi sanitari.
Osservando i dati italiani emergono alcuni spunti di riflessione. Si osserva innanzitutto che la raccolta delle urine con il metodo del mitto intermedio è una pratica che stenta a decollare rischiando di generare falsi positivi allurinocoltura. I dati di questa sorveglianza confermano quelli di uno studio di una decina di anni fa sulle attitudini dei pediatri romani nella gestione delle IVU6. Anche allora la gran parte delle raccolte urine (98%) veniva fatta con sacchetto. Concorda abbastanza anche la relativa bassa percentuale dei pediatri italiani che ancora prescrivono lamoxicillina come prima scelta, nonostante sia noto da tempo che l'Escherichia coli, responsabile di oltre il 95% dei casi di pielonefrite acuta e di cistite, è produttore di beta-lattamasi in circa il 50% dei casi5,7.
Un aspetto di rilievo, sicuramente positivo, riguarda il fatto che il 90% dei pediatri italiani è consapevole della nota equivalenza tra terapia orale e parenterale nel bambino al di sopra del mese di vita8 rispetto ad esempio al solo 38% della Germania.
Si dovrebbe fare uno sforzo formativo per ridurre la percentuale dei pediatri che ancora prescrivono la profilassi ai bambini con qualunque grado di reflusso, anche se siamo comunque in posizione decisamente migliore rispetto ad altri Paesi europei.
Il lavoro dei colleghi dellEAPRASnet è di notevole interesse perché fotografa la situazione europea e, se letto con il giusto spirito di cambiamento, fa riflettere sia il singolo pediatra sia lintera categoria sullirrinunciabilità di un percorso di sviluppo professionale continuo che porti a una maggiore uniformità delle cure ai bambini dei vari Paesi. Conferma anche che le reti di ricerca sul territorio sono le sole che permettono di effettuare studi KAP* per verificare leffettiva applicabilità delle LG su patologie comuni e frequenti negli ambulatori dei pediatri di famiglia.
Il richiamo è sempre lo stesso: sarebbe auspicabile che in ogni realtà si potesse arrivare alla stesura di LG che tengano conto di quelle nazionali (dove disponibili) e internazionali, garantendo, in relazione ai contesti organizzativi assistenziali locali, la loro facile diffusione e applicabilità, necessariamente conforme tra la pediatria ospedaliera e quella territoriale.
LIVU è una delle malattie infettive acute più frequenti nei lattanti e nei piccoli bambini. L'infezione può essere limitata alle vie urinarie inferiori o può interessare il rene. In questo ultimo caso può esitare un danno renale permanente con cicatrici, che può portare allo sviluppo di ipertensione arteriosa e di insufficienza renale cronica.
La gestione delle IVU in età pediatrica nellambito delle cure primarie, ci ricordano gli Autori, ha delle difficoltà dovute al fatto che lidentificazione precoce dellinfezione può essere problematica, la sintomatologia può non essere specifica e i campioni di urina difficili da ottenere. Inoltre, la gestione è controversa anche perché manca un consensus su alcuni aspetti cruciali: la diagnosi, luso delle indagini radiologiche, luso degli antibiotici. Di recente sono state pubblicate, in maniera indipendente, le Linee Guida (LG) aggiornate di varie Società scientifiche: del National Institute for Health and Care Excellence UK (NICE)2, dellAmerican Academy of Pediatrics (AAP)3 e dellItalian Society of Paediatric Nephrology (ISPN)4,5. Manca però tra queste LG un accordo su alcuni aspetti cruciali: come si raccoglie il campione di urine, quando effettuare lecografia e la cistouretrografia minzionale e quando pre-scrivere la profilassi antibiotica. La discrepanza principale per quanto riguarda lapproccio dopo un primo episodio di IVU riguarda quale sia il significato clinico a lungo termine della presenza di reflusso vescico-ureterale (RVU) e delle possibili cicatrici renali. Gli Autori fanno anche notare che le LG della NICE e alcune parti di quelle ISPN sono complesse e difficili da ricordare nella pratica clinica quotidiana.
METODI
Il questionario comprendeva varie sezioni che riguardavano: le caratteristiche demografiche, le conoscenze e le attitudini sulla diagnosi di IVU, le attitudini e le pratiche a proposito della gestione delle IVU. I dati sono stati raccolti usando un programma web disponibile sul sito dellEuropean Academy of Paediatrics (EAP) Research in Ambulatory Setting Network, EAPRASnet (http://www.eaprasnet.org), creato nel 2008 dallEAP. Gli invitati a partecipare, via mail, comprendevano sia i pediatri già iscritti a EAPRASnet sia altri coinvolti in questa occasione; sono stati inviati 3 richiami. I dati sono stati raccolti tra il 25 febbraio e il 27 aprile 2013. Il testo del questionario e altro materiale supplementare può essere scaricato al link: http://adc.bmj.com/content/suppl/2014/11/05/archdischild-2014-306119.DC1.html
RISULTATI
In EAPRASnet sono registrati 1601 pediatri. Di questi 1206 hanno risposto al questionario.
Hanno risposto pediatri di 26 Paesi europei, con predominanza dellItalia, Polonia, Spagna, Austria, Cipro, Israele, Svizzera e Germania (23%, 19%, 16%, 6%, 6%, 5%, 5% e 4%, rispettivamente). Si tratta per il 91% di pediatri delle cure primarie, 55% dei quali lavora nel settore pubblico, 24% nel settore privato e 21% in entrambi. Sono state incluse nellanalisi 1129 risposte.
Il 62% (697/1129) dei rispondenti prende in considerazione una diagnosi di IVU nei bambini di età 1-36 mesi che hanno febbre senza altri segni di infezione, mentre il 21,8% e il 15,5% lo fanno solo in caso di bambini sotto i 24 mesi e sotto i 12 mesi rispettivamente. I sintomi che secondo i pediatri partecipanti fanno pensare a una diagnosi di IVU sono soprattutto: la febbre (99%), il dolore addominale (87%), la disuria e la presenza di urine torbide (83%), lematuria e il vomito (81%), la pollachiuria (75%) e lurgenza minzionale (71%).
Secondo i pediatri sono fattori predisponenti alle IVU: la stipsi (77%), la familiarità per RVU e malattia renale (86%) e la pratica di lavare il bambino sfregando dallano verso i genitali (88%).
Il 50% dei partecipanti è daccordo sul fatto che i bambini circoncisi hanno tre volte meno probabilità di contrarre una IVU mentre il 24% non è daccordo o dichiara di non sapere.
Tra i partecipanti dei vari Paesi sono state riscontrate importanti differenze per quanto riguarda il metodo di raccolta delle urine. Per esempio in Germania predomina la raccolta con sacchetto nel bambino sotto i 3 mesi di età, mentre in Polonia questa modalità non viene quasi mai applicata e si predilige il clean catch, ossia il metodo del mitto intermedio (raccolta al volo). Pediatri polacchi e italiani preferiscono il clean catch dopo i 3 mesi di vita.
Il 74% dei rispondenti usa il dipstick urinario per fare diagnosi di IVU, i nitriti e i globuli bianchi sono i parametri di riferimento nel dipstick per il 97% dei partecipanti.
Globalmente il 60% dei pediatri concorda sul fatto che la terapia antibiotica orale o parenterale abbiano pari efficacia ma vi sono differenze rilevanti tra i vari Paesi: è daccordo il 90% dei pediatri italiani, e solo il 38% dei pediatri tedeschi e polacchi (Figura). Per il trattamento, il 41% preferisce la combinazione amoxi-clavulanato e circa il 9% la sola amoxicillina. Il 98% dei partecipanti tratta una IVU febbrile con 7-14 giorni di antibiotico. Le forme afebbrili vengono trattate per 35 giorni dal 18% dei rispondenti, per 7 giorni dal 56% e per 10 giorni dal 23%.
Pratiche difformi sono state rilevate anche sulla modalità di affrontare il problema delle IVU durante il week-end. La gran parte dei pediatri (84%) prescrive personalmente gli esami mentre il 22% esegue lecografia in prima persona, il 16% invia direttamente al nefrologo pediatra.

Figura. Percentuale di pediatri che ritiene ugualmente efficace la terapia antibiotica per via orale o per via parenterale per i bambini da 2 a 36 mesi di età. Da: European Academy of Paediatrics, Research in Ambulatory Setting Network, EAPRASnet (http://www.eaprasnet.org) modificata.
L80% dei partecipanti richiede unecografia in tutti bambini con IVU confermata e il 63% richiede una cistografia minzionale se lecografia mette in evidenza delle anormalità. Il 25% dei partecipanti raccomanda la profilassi antibiotica in tutti i bambini con RVU di qualunque grado, il 39% solo nei bambini con reflusso II-V grado, e il 24% nei bambini con reflusso di grado IV-V. Il 12% non prescrive la profilassi antibiotica per qualunque grado di reflusso. Esistono differenze sostanziali tra i vari Paesi europei.
CONCLUSIONI
I dati tra i vari Paesi europei sono molto eterogenei. La maggior parte dei pediatri è consapevole che nel bambino piccolo febbrile si deve pensare a una diagnosi di IVU; alcuni pediatri, in proposito, focalizzano la loro attenzione soprattutto sui primi 12-24 mesi di vita. Una recente metanalisi ha evidenziato che le IVU sono responsabili del 7% delle febbri senza altri segni di infezione. Non sembra essere noto invece al 50% dei pediatri europei il fatto che non essere circonciso per il bambino di età < 3 mesi rappresenta un fattore di rischio di IVU (OR = 10,4; IC 95%: 4,731,4).
La raccolta delle urine con sacchetto è il metodo predominante in Europa pur con variazioni estreme: in Germania si usa il sacchetto quasi sempre, in Polonia quasi mai. Alcune delle variazioni osservate con lindagine possono essere dovute a variazioni organizzative dei vari Sistemi sanitari o alle differenti indicazioni sui metodi di raccolta urina nelle varie LG.
Meno chiaro è perché ci siano opinioni differenti riguardo allefficacia della terapia antibiotica orale rispetto allendovenosa con importanti variazioni tra i diversi Paesi o perché il 25% dei pediatri prescriva ancora la profilassi antibiotica anche in caso di reflusso di grado lieve-moderato.
Dai risultati emerge la necessità di pensare seriamente a strategie formative che aiutino a implementare lapplicazione delle LG sulle IVU.
Lo studio ha la forza di avere avuto un grande numero di partecipanti di molti Paesi europei e quindi di permettere una visione ampia delle pratiche cliniche quotidiane. Le sue debolezze principali sono invece il bias di selezione, legato alla partecipazione volontaria, e la difficoltà di interpretare le differenze osservate sulle conoscenze e le attitudini dei pediatri, visto che esistono varie LG a cui i pediatri europei possono far riferimento.
Le tre più recenti LG (NICE, AAP, ISPN) non vengono seguite in maniera adeguata. Servono LG semplici, brevi e facili da ricordare mentre si lavora, applicabili nella maggior parte degli ambiti clinici in cui i bambini vengono curati. Occorre sviluppare strategie formative per garantire la loro implementazione.
COMMENTO
Il lavoro dei colleghi dellEAPRASnet, la rete di ricerca in Pediatria Ambulatoriale della EAP European Academy of Paediatrics, fa emergere differenze di conoscenze e attitudini operative tra i pediatri per la diagnosi e il trattamento delle IVU. Queste non ci dovrebbero stupire più di tanto visto il diverso modo di organizzare lattività professionale dei pediatri dei vari Paesi europei e anche le differenze strutturali dei vari Sistemi sanitari.
Osservando i dati italiani emergono alcuni spunti di riflessione. Si osserva innanzitutto che la raccolta delle urine con il metodo del mitto intermedio è una pratica che stenta a decollare rischiando di generare falsi positivi allurinocoltura. I dati di questa sorveglianza confermano quelli di uno studio di una decina di anni fa sulle attitudini dei pediatri romani nella gestione delle IVU6. Anche allora la gran parte delle raccolte urine (98%) veniva fatta con sacchetto. Concorda abbastanza anche la relativa bassa percentuale dei pediatri italiani che ancora prescrivono lamoxicillina come prima scelta, nonostante sia noto da tempo che l'Escherichia coli, responsabile di oltre il 95% dei casi di pielonefrite acuta e di cistite, è produttore di beta-lattamasi in circa il 50% dei casi5,7.
Un aspetto di rilievo, sicuramente positivo, riguarda il fatto che il 90% dei pediatri italiani è consapevole della nota equivalenza tra terapia orale e parenterale nel bambino al di sopra del mese di vita8 rispetto ad esempio al solo 38% della Germania.
Si dovrebbe fare uno sforzo formativo per ridurre la percentuale dei pediatri che ancora prescrivono la profilassi ai bambini con qualunque grado di reflusso, anche se siamo comunque in posizione decisamente migliore rispetto ad altri Paesi europei.
Il lavoro dei colleghi dellEAPRASnet è di notevole interesse perché fotografa la situazione europea e, se letto con il giusto spirito di cambiamento, fa riflettere sia il singolo pediatra sia lintera categoria sullirrinunciabilità di un percorso di sviluppo professionale continuo che porti a una maggiore uniformità delle cure ai bambini dei vari Paesi. Conferma anche che le reti di ricerca sul territorio sono le sole che permettono di effettuare studi KAP* per verificare leffettiva applicabilità delle LG su patologie comuni e frequenti negli ambulatori dei pediatri di famiglia.
Il richiamo è sempre lo stesso: sarebbe auspicabile che in ogni realtà si potesse arrivare alla stesura di LG che tengano conto di quelle nazionali (dove disponibili) e internazionali, garantendo, in relazione ai contesti organizzativi assistenziali locali, la loro facile diffusione e applicabilità, necessariamente conforme tra la pediatria ospedaliera e quella territoriale.
*KAP studies (Knowledge, Attitude and Practice): sono studi focalizzati alla valutazione e misura-zione dei cambiamenti nelle conoscenze, attitudini e pratiche in risposta a uno specifico intervento, per esempio un percorso formativo o lemanazione di LG.
Bibliografia
- Hadjipanayis A, Grossman Z, Del Torso S, et al. Current primary care management of children aged 1-36 months with urinary tract infections in Europe: large scale survey of paediatric practice. Arch Dis Child 2014 Nov 5 [Epub ahead of print].
- National Institute for Health and Care Excellence - NICE. Urinary tract infection in children: diagnosis, treatment and long-term manage-ment. 2007.
- Subcommittee on Urinary Tract Infection, Steering Committee on Quality Improvement and Management, Roberts KB. Urinary tract infection: clinical practice guideline for the diagnosis and management of the initial UTI in febrile infants and children 2 to 24 months. Pediatrics 2011;128:595610.
- Ammenti A, Cataldi L, Chimenz R, et al.; Italian Society of Paediatric Nephrology. Febrile urinary tract infections in young children: recommendations for the diagnosis, treatment and follow-up. Acta Paediatr 2012;101:4517.
- Montini G, Ammenti A, Cataldi L, et al. Le infezioni febbrili delle vie urinarie. Medico e Bambino 2009;28(6):359-70.
- Gazzotti T, Uccella S, Aceti G, et al. Studio descrittivo sulle modalità di gestione del bambino con infezione delle vie urinarie nella pediatria di famiglia. Medico e Bambino pagine elettroniche 2004;7(10).
- Marchetti F, Pennesi M, Pecile P, Ellero S, Brondello C, Peratoner L. La terapia antibiotica della pielonefrite acuta. Medico e Bambino 2004;23(5):316-9.
- Montini G, Toffolo A, Zucchetta P, et al. Antibiotic treatment for pyelonephritis in children: multicentre randomised controlled non-inferiority trial. BMJ 2007;335(7616):386.
Vuoi citare questo contributo?
