Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Marzo 2010 - Volume XIII - numero 3
M&B Pagine Elettroniche
Contributi Originali - Ricerca
Screening
per minori adottati o recentemente immigrati da Paesi a rischio?
Unesperienza su 100 casi
1SC
di Pediatria, Presidio Ospedaliero di San Vito al Tagliamento
(Pordenone), ASS 6 Friuli Occidentale
2Laboratorio
di Analisi, Presidio Ospedaliero di San Vito al Tagliamento
(Pordenone), ASS 6 Friuli Occidentale
3Facoltà
di Medicina e Chirurgia, Università di Udine
Is
the screening on children adopted or recently immigrated from
high risk countries worth?
Key
words
migrants,
adopted children, screening anemia, parasitosis tuberculosis
Summary
100
children were studied, 72 recently immigrated with their family
from developing countries (40% from sub-Saharan Africa) and 28
adopted from foreign countries. By protocol a complete physical
examination and the following tests were performed: complete
blood and urine tests, stools parasitological examination and
tuberculosis screening. None of the subjects presented with
symptoms or evidence of illness at the time of screening.
Surprisingly, 60% had at least one previously unknown health
problem. Including improper vaccination coverage for tetanus or
diphtheria, the children with abnormal clinical or laboratory
findings rise to 79%. Prevalence of pathological findings is as
follows: anemia (Hb <10 g/dl): 11%; small red cells (<70
fl): 22%; iron deficiency (Fe < 30 µg/dl) and
hemoglobinopathies (including 2 patients with homozygous sickle
cell anemia): 18%. Twenty-six tested patients were positive to
stools or urine parasites; 18% had positive Mantoux tuberculin
skin test, and 6% had hepatitis B. No positive screenings for
HIV, syphillis and hepatitis C were found. Moreover, 57% had no
measurable tetanus and/or diphtheria antibodies. The main
difference between adopted and immigrated children is anemia,
which is more frequent in immigrated children, especially from
Africa. In agreement with other studies and both Italian and
international guidelines, an early and complete sanitary
screening is advised at least in children coming from high risk
countries and settings with low socio-sanitary conditions. |
|
Abbiamo
studiato 100 bambini, 72 recentemente immigrati da Paesi in via di
sviluppo (il 40% dallAfrica sub-sahariana) e 28 recentemente
adottati allestero. Il protocollo di accertamenti prevedeva,
oltre a esame obiettivo, un prelievo ematico completo, lesame
parassitologico delle feci, lesame urine, lo screening per
tubercolosi. Nessun bimbo presentava sintomi o evidenze di malattie
in atto al momento degli esami. Ciò nonostante il 60% dei casi
è risultato avere almeno un problema di salute prima ignoto.
Includendo anche la mancata copertura vaccinale contro tetano e/o
difterite la percentuale di soggetti con almeno un dato clinico e/o
laboratoristico non normale è salita al 79%. La prevalenza dei
principali riscontri è stata: 11% di anemia (Hb < 10 g/dL),
22% di microcitemia (MCV < 70 fL), 18% di probabile deficit di
ferro (sideremia < 30 µg/dL) e alcune emoglobinopatie tra cui due
omozigosi per emoglobina S; 26% di parassitosi intestinali e/o
urinarie; 18% di Mantoux positive; 6% di epatiti B. Sempre negative
sono risultate invece le sierologie per HIV, epatite C e lue. Il 57%
dei bambini era inoltre privo di anticorpi dosabili contro tetano e/o
difterite. Le uniche rilevanti differenze tra i risultati dei bambini
immigrati e adottati riguardano le anemie: più frequenti negli
immigrati, soprattutto se di origine africana. In accordo con altri
studi e raccomandazioni anche internazionali riteniamo che uno
screening precoce e completo vada preso in considerazione almeno nei
bimbi provenienti da Paesi, contesti e storie ad alto rischio
sociosanitario.
In questi
anni stiamo assistendo a un costante aumento di bambini provenienti
da Paesi in via di sviluppo, soprattutto per dinamiche migratorie e
di ricongiungimento familiare. Solo per questultima causa sono
giunti in Italia nel 2007 almeno 33.000 minori secondo i dati forniti
dalla Caritas1. Significativo è anche il numero
delle adozioni internazionali che in Italia sono circa 4000 allanno,
dato in aumento tendenziale e che pone il nostro Paese al terzo posto
al mondo dopo USA e Spagna2. Linfinita varietà
delle storie individuali rende impossibile ogni semplificazione e
standardizzazione. Gli eventuali problemi di questi bambini e delle
loro famiglie paiono comunque, più che sanitari in senso
stretto, di tipo burocratico, sociale, economico, linguistico,
scolastico, psicologico. Sfide ma anche opportunità per il
futuro che notoriamente sono al centro del dibattito anche politico a
livello internazionale.
Ci siamo
comunque posti il dilemma, dal nostro osservatorio di ospedale di
rete di una provincia con elevato tasso di immigrazione da quasi 100
Paesi, di se e come affrontare laspetto sanitario di prima
accoglienza per i bimbi di più recente immigrazione3,4.
Le
prospettive, semplificando, erano sostanzialmente due. Un primo
approccio era quello ottimistico ed egualitario basato
sullipotesi che gli immigrati non hanno problemi sanitari
speciali e che è opportuno lasciare che ciascuno si rivolga ai
servizi di base senza accertamenti preventivi che potrebbero essere
interpretati anche come il frutto di ingiustificate medicalizzazioni
o pregiudizi.
La
seconda ipotesi era che, specie nel caso dei bambini adottati e/o
provenienti da Paesi con peggiori standard socio-sanitari, vi
potessero essere iniziali e misconosciuti problemi sanitari grandi e
piccoli e che pertanto fosse ragionevole una valutazione approfondita
poco dopo larrivo in Italia anche in assenza di chiari sintomi
in atto. Ciò in termini positivi, per ottimizzare lo stato di
salute e rimuovere ogni dubbio e rischio personale e collettivo.
Sulla
base di indicazioni della letteratura5-10 abbiamo optato
sperimentalmente per la seconda ipotesi. Abbiamo formalizzato un
protocollo di indagini di primo livello per bimbi immigrati e/o
adottati basato anche sulle raccomandazioni del Gruppo di Lavoro
Nazionale Bambini Immigrati (GLNBI) della Società Italiana di
Pediatria11. Lo abbiamo poi inviato ai medici e pediatri
di famiglia e ai servizi territoriali, ponendoci a loro disposizione
per lesecuzione di tutti gli esami. Abbiamo privilegiato
lopzione del day hospital innanzitutto per poter disporre di
sufficiente tempo per anamnesi, esame della documentazione estera
(con necessità spesso di mediazione linguistica da parte di
familiari, conoscenti o mediatori culturali), visita approfondita,
quindi per riuscire a eseguire tutti gli accertamenti di primo
livello ed eventuali ulteriori approfondimenti di secondo livello.
Tale opzione ci ha infine permesso di offrire un adeguato follow-up
in caso di patologie. Tutto ciò nella convinzione di
facilitare al massimo laccesso ai servizi riducendo i problemi
burocratici, economici, di trasporti e di comunicazione che
notoriamente possono affliggere la maggior parte delle persone di più
recente immigrazione.
In questo
articolo riassumiamo i risultati della nostra offerta di servizi.
Dal 2002
al 2008 sono stati eseguiti su bambini immigrati con il nucleo
familiare o adottati inviatici da un curante o da un servizio socio
sanitario, una serie di accertamenti standard in regime di day
hospital. La valutazione di base prevedeva:
- anamnesi ed esame delleventuale documentazione sanitaria in lingua originale
- esame obiettivo
- emocromo, glicemia, indici di funzionalità renale ed epatica
- valutazione del metabolismo del ferro (sideremia, ferritina) e del calcio (calcemia, fosforemia, dosaggio della fosfatasi alcalina)
- sierologia per epatite B e C, HIV 1-2, lue
- due sierologie vaccinali principali (tetano e difterite)
- esame a fresco delle urine
- esame parassitologico delle feci al microscopio
- screening per la tubercolosi tramite intradermoreazione (Mantoux)
A questi
primi esami sono poi seguiti, al bisogno, ulteriori accertamenti di
secondo livello (ematici, radiologici e specialistici).
Nella
presente casistica sono stati considerati solo i bambini inviatici in
apparente stato di benessere. Abbiamo infatti escluso a priori i casi
con evidenti patologie acute e quelli pervenutici tramite Pronto
Soccorso o ricovero ordinario.
Popolazione
studiata
Sono
stati inclusi nello studio 100 bambini. Tutti sono stati sottoposti a
visita e valutazione anamnestica; non sempre è stato possibile
eseguire, su ogni bambino, tutti gli accertamenti previsti dal
protocollo per problemi tecnici o scarsa compliance.
72
bambini (48 maschi e 24 femmine) erano immigrati con il proprio
nucleo familiare ed erano giunti in Italia da un tempo medio di 7,8
mesi (range 10 giorni - 2 anni). Letà mediana era di 2
anni, con un ampio range (12 mesi - 15 anni). Il 55% proveniva
dallAfrica sub-sahariana, il 26% dal continente indiano, l11%
dallEuropa dellEst, l8% dallAmerica
Latina.
28
bambini (18 maschi e 10 femmine) provenivano da adozioni
internazionali. Sono stati valutati dopo 2,3 mesi di media
dallarrivo in Italia (range 15 giorni - 12 mesi). Letà
mediana di questo sottogruppo era di 4,9 anni (range 7 mesi - 9,5
anni). Il 40% proveniva dallAmerica Latina, il 32% dallEuropa
dellEst, il 21% dal continente indiano e il 7% dallAfrica
subsahariana (Figura 1).
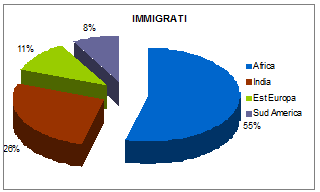
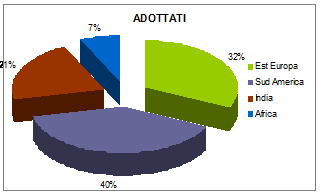
Figura
1. Aree geografiche di provenienza dei bambini immigrati (72
casi) e adottati allestero (28 casi)
Risultati
ematochimici
- Emocromo e metabolismo del ferro
Su 97
bambini è stato possibile valutare lemocromo e lo stato
marziale. Ciò ha permesso di diagnosticare in 11 casi (11% del
totale), una franca anemia sideropenica (Hb <10 mg/dl, sideremia
inferiore a 30 µg/dl) (Figura 2).
La
ferritinemia dosata in 67 casi, è risultata patologica (<10
ng/ml) in 16 casi (23%). Tutti questi casi con anemia e/o deficit
subclinico di ferro sono stati trattati con dieta corretta e terapia
marziale sostitutiva.
Una
significativa microcitosi, rilevata in 21 bambini (22%) e altre
anomalie dellemocromo ci indussero allesecuzione
successiva anche dellelettroforesi emoglobinica. Ciò ha
condotto alla diagnosi di anemia falciforme omozigote (percentuale di
HbS maggiore dell80%) in due bambini africani di 6 e 9 anni
immigrati con la famiglia, già ricoverati per dolori
articolari nel loro Paese di origine, ma senza una diagnosi certa né
un programma terapeutico. Sono state diagnosticate inoltre quattro
eterozigosi per HbS (HbS 20-40%), tre eterozigosi per beta talassemia
e quattro portatori di emoglobina C (HbC 20-35%).
Lo stato
anemico-carenziale, così come le emoglobinopatie, sono state
riscontrate prevalentemente nel gruppo dei bambini immigrati
provenienti da Paesi africani (p < 0,05 tra il gruppo dei bambini
immigrati e adottati).
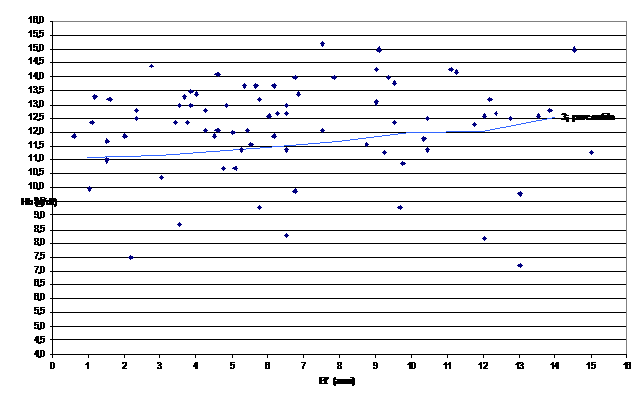
Nota: È
indicato il 3° centile di normalità per età.
- Sierologie virali
I test
sierologici per epatite B (HBV) sono stati eseguiti su 89 bambini (62
immigrati e 27 adottati). 5 sono risultati positivi allHbsAg:
3 immigrati dallAfrica (4% degli immigrati) e 2 adottati
dallEuropa dellest e dallAfrica (7% degli
adottati). Tutti erano asintomatici e con enzimi epatici normali. In
due di essi, positivi anche per HBeAg ma negativi per anticorpi
anti-HBV, è stata riscontrata una carica virale elevata
(metodica Real Time PCR per HBV-DNA > 100.000 UI/ml), con genotipo
E, il che fa porre diagnosi di epatite B subclinica in fase di
tolleranza immunologica. Nel bambino proveniente
dallEst Europa è stata documentata una successiva siero
conversione con positivizzazione dellHBsAb. Per tutti è
stato organizzato un adeguato follow-up in accordo con il
Dipartimento di Prevenzione e il curante.
Lo
screening per epatite C è stato eseguito in 88 casi (61
immigrati e 27 adottati) ed è risultato in tutti negativo. La
sierologia per sifilide, eseguita in 72 bambini (50 immigrati e 22
adottati) è risultata anchessa sempre negativa.
In 83
bambini (58 immigrati e 25 adottati) è stata eseguita la
sierologia per HIV 1 e 2 previo consenso scritto e informato dei
genitori. È stata riscontrata una sola sieropositività
con antigenemia negativa in un bimbo di otto mesi adottato
dallUcraina. I controlli successivi hanno mostrato poi una
completa negativizzazione della sierologia, evidentemente
attribuibile ad anticorpi di origine materna.
- Sierologie vaccinali
È
stato valutato lo stato vaccinale contro tetano e difterite in 83
bambini (57 immigrati e 26 adottati) senza tener conto di quanto
riferito dai genitori o dalla documentazione vaccinale in loro
possesso. 34 bambini immigrati (59%) e 11 adottati (42%) hanno
presentato tassi anticorpali non protettivi contro tetano e/o
difterite (test ELISA con cut-off < 0,01 UI/ml per il tetano e <
0,1 UI/ml per la difterite). Non è stata riscontrata una
differenza statisticamente significativa tra adottati e immigrati (p
= 0,14).
Riguardo
leventuale vaccinazione contro lepatite B, la ricerca
degli anticorpi HbsAb è stata eseguita su 89 bambini (62
immigrati e 27 adottati). 44 immigrati (71%) e 18 adottati (66%) non
avevano un tasso anticorpale protettivo, senza differenze
significative tra i due gruppi (p = 0,68).
Tutti i
casi senza dimostrabile copertura vaccinale sono stati segnalati alle
strutture territoriali competenti per i provvedimenti del caso, in
sostanza per la rivaccinazione.
Screening
per Tubercolosi
85
bambini (28 adottati e 57 immigrati) sono stati sottoposti a
screening per tubercolosi, indipendentemente dallo stato vaccinale
dichiarato. Inizialmente utilizzammo in 17 casi il Tine Test, con
esito sempre negativo. Nei successivi 68 bambini è stato
utilizzato il test tubercolinico classico (Mantoux, 5 UI sottocute
sulla superficie anteriore dellavambraccio).
69
bambini (81% del totale) sono risultati negativi, includendo tra essi
anche 5 casi con vaccinazione BCG certificata ed evidente esito
cicatriziale cutaneo postvaccinale e indurimento cutaneo inferiore a
10 mm. Gli altri 16 bambini (19% dei casi) sono risultati nettamente
positivi e con diametro trasversale del pomfo sempre maggiore di 10
mm (range 10-30 mm, talora con escara). 10 di essi (12% del totale)
avevano un quadro clinico e radiologico negativo (infezione
tubercolare latente) e sono stati trattati solo con isoniazide per 9
mesi.
Per gli
altri sei pazienti (7% del totale) provenienti da famiglie dove era
stato gia individuato un adulto affetto da patologia (la madre
naturale del bambino adottato era deceduta per tubercolosi) è
stata diagnosticata una malattia tubercolare polmonare (radiografia
del torace positiva, in 2 casi aspirato gastrico positivo per
micobatterio) trattata poi con isoniazide, rifampicina e
pirazinamide. I bimbi con patologia erano per lo più originari
del Burkina-Faso (Tabella 1).
Adottato/Immigrato |
Età |
Sesso |
Origine |
Patologia | |
1 |
Adottato |
4 |
M |
Nepal |
TB
latente |
2 |
Adottato |
6 |
M |
Nepal |
TB
latente |
3 |
Adottato |
10 |
F |
Brasile |
TB
latente |
4 |
Immigrato |
7 |
M |
Burkina |
TB
latente |
5 |
Immigrato |
2 |
M |
Burkina |
TB
latente |
6 |
Immigrato |
13 |
F |
Burkina |
TB
latente |
7 |
Immigrato |
12 |
F |
Burkina |
TB
latente |
8 |
Immigrato |
3 |
F |
Congo |
TB
latente |
9 |
Immigrato |
2 |
M |
Nigeria |
TB
latente |
10 |
Immigrato |
2 |
M |
India |
TB
latente |
11 |
Adottato |
5 |
M |
Moldavia |
TB
polmonare |
12 |
Immigrato |
10 |
F |
Ucraina |
TB
polmonare |
13 |
Immigrato |
12 |
F |
Burkina |
TB
polmonare |
14 |
Immigrato |
6 |
F |
Burkina |
TB
polmonare |
15 |
Immigrato |
1 |
M |
Burkina |
TB
polmonare |
16 |
Immigrato |
4 |
M |
Burkina |
TB
polmonare |
Screening
parassitologico su feci
Tutti i
100 bambini sono stati sottoposti a screening parassitologico con
esame microscopico a fresco, solitamente di un solo campione di feci.
Nessun bambino presentava disturbi gastrointestinali al momento
dellesame. Nonostante la semplicità della metodica (non
abbiamo mai usato test immunoenzimatici) 27 casi (20 immigrati e 7
adottati) sono risultati positivi. In 5 casi, tutti bambini immigrati
dal continente africano, abbiamo riscontrato poliparassitosi
intestinali.
I bimbi
immigrati dal Burkina hanno presentato il maggior numero di
parassitosi (11 casi in totale).
Le
infezioni protozoarie più frequentemente riscontrate sono
state quelle da Giardia lamblia (20 casi) e Blastocistys hominis (9
casi). Sporadico il riscontro di amebe (2 casi). Tutti sono stati
trattati con una dose di tinidazolo per bocca, terapia consigliata
anche ai familiari12.
9
campioni fecali sono risultati positivi per nematodi, di cui 4 per
Trichuris trichiura, 2 per ascaridi e 1 per Anchilostoma duodenalis.
Tutti furono trattati con mebendazolo per bocca.
Un
campione fecale è risultato positivo per trematodi, con
riscontro di uova di Hymenolepis nana, trattati con niclosamide.
Lesame
delle urine
Lesame
chimico-fisico e microscopico delle urine è risultato normale
in quasi tutti i bambini. In 2 casi con riferita macroematuria
ricorrente e riscontro di leucociti nelle urine (in realtà si
trattava di eosinofili urinari) abbiamo riscontrato, allesame
microscopico del sedimento urinario, uova di Schistosoma haematobium.
Questo patogeno è causa di una parassitosi endemica
nellAfrica subsahariana, zona da cui provenivano entrambi i
bambini che guarirono dopo terapia con praziquantel14.
Risultati
vari
Lanamnesi,
la visione dei documenti sanitari e gli accertamenti eseguiti hanno
portato alla completa definizione diagnostica di patologie varie e
precedentemente non note o non adeguatamente inquadrate: una
retinopatia, una celiachia, una ipodisplasia renale, un dolicosigma
tra i bambini immigrati; una agenesia renale, unepilessia con
ritardo psicomotorio, un ipotiroidismo tra i bambini adottati.
Da
segnalare che per alcuni bambini adottati è stato utile
eseguire alcuni accertamenti neuroradiologici per escludere
cerebropatie o encefalopatie con esiti
segnalate sui documenti sanitari del Paese di origine, diagnosi
inverosimili e non coincidenti con il quadro clinico.
Non era
nostro scopo eseguire una valutazione prospettica dello sviluppo
psicomotorio e auxologico; abbiamo comunque evidenziato in alcuni
bambini adottati, vissuti in Istituto sin dalla nascita, ritardi di
crescita staturo-ponderale e psicomotricità non adeguate
secondarie a deprivazione
affettive,
poi risoltisi con linserimento nelle famiglie adottive.
Il
Riassunto delle caratteristiche e dei principali risultati degli
esami di laboratorio sullintera casistica (100 casi) e nei due
sottogruppi di bambini immigrati o adottati dallestero è
riportato nella Tabella 2.
Totali
(100
casi) |
Immigrati
(72
casi) |
Adottati
(28
casi) | |
Età
mediana al momento degli esami (anni, mediana, min-max) |
5.9
(0.5-14)
|
6.3
anni (1-14) |
5
anni (0.5 - 9) |
Mesi
tra arrivo in Italia e esecuzione degli esami (mediana, min -max) |
1.7
(0.5-60)
|
2
mesi (0.5-60) |
1
mese (0.5-12) |
Maschi/femmine |
56/44 |
40/32 |
16/12 |
Provenienti
da Africa |
40
(40%) |
38
(53%) |
2
(7%) |
Provenienti
da Asia |
29
(29%) |
20
(28%) |
9
(32%) |
Provenienti
da Est Europa |
17
(17%) |
8
(11%) |
9
(32%) |
Provenienti
da America Latina |
14
(14%) |
6
(8%) |
8
(29%) |
Casi
con mancata copertura vaccinale per tetano e/o difterite |
47
su 83 (57%)
|
34
su 57 (59%) |
13
su 26 (50%) |
Casi
con almeno un parassita intestinale e/o urinario significativo |
26
su 100 (26%) |
19
su 72 (27%)
|
7
su 28 (25%) |
Casi
sieropositivi per HBsAg |
5
su 90 (5.5%) |
3
su 62 (4.8%) |
2
su 28 (7%) |
Casi
con positività della Mantoux (> 10 mm) |
15
su 85 (18%) |
11
su 59 (18%)
|
4
su 26 (15%) |
Casi
sieropositivi per HIV, epatite C, lue |
0 |
0 |
0 |
Casi
con emoglobina < 10 g/dL |
11/97
(11.3%) |
11/69
(15.9%) |
0/28
|
Casi
con MCV < 70 fL |
21/97
(21.6%) |
18/69
(26.1%) |
3/28
(10.7%) |
Casi
con sideremia < 30 µg |
15/85
(17.6%) |
13/58
(22.4%) |
2/27
(7.4%) |
Casi
con ferritinemia < 10 ng/ml |
16/68
(23.5%) |
15/50
(30.0%) |
1/18
(5.5%) |
Casi
con almeno un problema e/o unanalisi di laboratorio
patologica (escluse mancate vaccinazioni) |
60/100
(60%) |
43/72
(60%)
|
17/28
(61%) |
Casi
con due o più problemi (escluse mancate vaccinazioni) |
20/100
(20%) |
14/72
(19%) |
6/28
(21%)
|
Casi
con almeno un problema e/o unanalisi di laboratorio
patologica (comprese mancate coperture vaccinali) |
79/100
(79%) |
57/72
(79%)
|
22/28
(79%) |
Casi
senza alcun problema evidente a esame obiettivo e accertamenti del
protocollo |
21/100
(21%)
|
15/72
(21%) |
6/28
(21%) |
Tabella
2. Riassunto delle caratteristiche e dei principali risultati
degli esami di laboratorio sullintera casistica (100 casi) e
nei due sottogruppi di bambini immigrati o adottati dallestero.
In base
alla valutazione retrospettiva dei nostri dati abbiamo constatato che
solo una minoranza dei bambini è risultato negativo agli
accertamenti eseguiti (Tabella 2).
Ormai si
è concordi nel considerare i bambini provenienti da adozioni
internazionali come un gruppo a rischio e meritevole di valutazione.
Numerosi sono gli studi internazionali, soprattutto americani, che
evidenziano unincidenza maggiore di patologie infettive,
parassitosi, malnutrizioni e inadeguate coperture vaccinali in questi
bambini2-10,16-18. Anche in Italia questo problema è
stato affrontato visto il progressivo aumento delle adozioni da Paesi
a basso sviluppo. Ne è prova il lavoro svolto sin dal 2002 dal
GLNBI della Società Italiana di Pediatria che ha
ufficializzato un protocollo diagnostico completo per il bambino
adottato11.
Non è
stato invece mai ben codificato lapproccio per il bambino
immigrato con la famiglia da aree a basso sviluppo e alto rischio
sociosanitario. Ciò in base al principio della cosiddetta
ipotesi del migrante sano e anche per evitare
ghettizzazioni o atteggiamenti che potessero
contribuire alla xenofobia possibile nei Paesi a elevata e crescente
immigrazione.
Ciononostante
nella nostra casistica non abbiamo riscontrato differenze
statisticamente significative tra bambini adottati e immigrati: in
entrambi i gruppi il 60% aveva almeno una problema e/o un dato
laboratoristico al di fuori del range di normalità. Se
consideriamo anche linadeguata copertura vaccinale, la
percentuale di almeno un dato non normale sale al 79% in entrambi i
gruppi.
Anche se
il nostro era un campione selezionato (nella maggior parte dei casi
gli immigrati erano già stati sottoposti a una prima
valutazione da parte di un sanitario e la loro provenienza era da
Paesi e contesti ad alto rischio sociosanitario), il fatto che la
maggioranza dei nostri casi sia risultato avere qualche problema ci
induce a confermare lutilità di un
approfondimento diagnostico dopo larrivo in Italia non solo
per gli adottati.
A parte
rare eccezioni, la maggioranza dei problemi da noi rilevati non sono
malattie esotiche o allarmanti, ma il risultato di storie e ambienti
di vita difficili, condizioni igienico-sanitarie scadenti,
alimentazione non equilibrata, abitazioni precarie, sovraffollamento.
In una
discreta percentuale di bambini (11%) abbiamo riscontrato una franca
anemia sideropenica che riteniamo secondaria a vari fattori di
rischio come il prolungato allattamento al seno, il divezzamento
tardivo con ritardata introduzione della carne, lutilizzo di
latte vaccino immodificato, parassitosi.
Lelettroforesi
dellemoglobina ci ha permesso di individuare, specie negli
immigrati dallAfrica, oltre a due casi di patologia omozigote,
eterozigosi per drepanocitosi e talassemia, condizioni importanti non
solo per la salute del soggetto ma anche a fini riproduttivi.
Per
quanto riguarda le patologie infettive, le principali linee guida
internazionali6,10,11,16,39 raccomandano univocamente lo
screening per lepatite B per i bambini provenienti da Paesi in
via di sviluppo, in quanto pur essendo la patologia endemica in quei
Paesi, non vengono in genere eseguiti programmi di screening e
profilassi neonatali e anche i programmi vaccinali sono aleatori. Dai
nostri dati è emerso che il 5% circa dei bambini a cui è
stata eseguita la sierologia per HBV è risultato positivo.
Tale dato, pur limitato dalla casistica ristretta, sembra essere
lievemente superiore a quanto indicato dai principali studi di
prevalenza16,17,36,37,41,42, dove viene stimato un 3% di
positività.
Una
discreta percentuale di bambini è risultata non adeguatamente
protetta per le vaccinazioni antitetano ed antidifterite. Il 48% dei
bambini con incompleta copertura vaccinale proveniva da Paesi
africani, il 22% dal Sud America, il 17% dellEst Europa, il
12% dallIndia. Anche in alcuni bambini in possesso di libretti
vaccinali o certificati medici formalmente completi abbiamo
riscontrato inadeguate coperture. In letteratura sono stati
pubblicati pochi lavori in merito riguardanti per lo più la
copertura vaccinale dei bambini adottati: il range di copertura per
difterite e tetano varia dal 40 al 90% delle popolazioni studiate
(18,19). La diversità dei risultati degli studi può
dipendere dal piccolo numero di bambini provenienti dai differenti
Paesi, dalla mancanza di standardizzazione delle metodiche utilizzate
per il dosaggio anticorpale, dai diversi cut-off considerati.
Di fatto,
sono note le difficoltà di molti Paesi nellapprovvigionamento
dei vaccini e nel mantenimento della catena del freddo. Da non
escludere inoltre, soprattutto nei bambini adottati, la possibile
contraffazione dei libretti vaccinali5,6,18.
Per tali
motivi può essere utile,dove possibile, la misurazione dei
titoli anticorpali o, in alternativa, la rivaccinazione completa dei
bimbi come già indicato dal Ministero della Sanità con
una circolare del 1993. Tale indicazione può valere
soprattutto per i bambini provenienti dallAfrica e dal Sud
America come proposto anche dalla letteratura, che individua in
quelle aree geografiche la minor protezione vaccinale18,19.
Lesame
parassitologico fecale ci ha permesso di individuare parassitosi
intestinali in quasi un terzo dei bambini, tutti senza evidenti
disturbi gastrointestinali o eosinofilia. La giardiasi è stata
linfezione protozoaria più frequentemente riscontrata:
il contagio può avvenire nel Paese di origine ma anche
successivamente in Italia, dove è stata riscontrata una
prevalenza del 7% circa nella popolazione pediatrica18.
Più sporadico è stato il riscontro di amebiasi,
endemica nei Paesi in via di sviluppo ma non presente nelle nostre
zone. Tutte queste parassitosi sono meritevoli di trattamento, tranne
linfestazione da Blastocystis hominis, il cui ruolo è
controverso: solitamente è considerato non patogeno ma in
alcune circostanze può comportarsi da opportunista12-14.
Laccoglienza
di bimbi immigrati e adottati ci ha portato a dover nuovamente
gestire e trattare nella pratica ambulatoriale la tubercolosi. Molti
bambini provenivano da zone ad alta endemia21, non solo
del continente africano ma anche dellEst Europa, dove vengono
riscontrati sempre più spesso ceppi resistenti21-25
I
mutamenti demografici e epidemiologici ci hanno indotti a rileggere
la Mantoux, esame storico ma sempre meno utilizzato nella pratica
clinica quotidiana degli scorsi decenni. Non sempre è stato
facile interpretare correttamente gli esami con indurimenti
border-line (8-12 mm), a causa della possibile
interferenza con la vaccinazione BCG dichiarata o ipotizzata ma non
sempre dimostrabile come realmente eseguita, data lassenza
della cicatrice.
Oggi
questa limitazione può essere superata utilizzando test
sierologici specifici (IGRAS: Interferon Gamma Release Assay, quali
il QuantiFERON) che non vengono influenzati da una pregressa
vaccinazione BCG o dallinfezione di micobatteri non
tubercolari26-32. Tale metodica, pur essendo ancora poco
diffusa e poco attendibile per i bambini al di sotto di tre anni di
età, pare permetta di identificare con ragionevole sicurezza i
soggetti meritevoli di terapia.
Complessivamente,
su 69 bambini testati, ben il 19% è risultato positivo alla
Mantoux e il 7% affetto da malattia polmonare. Tutti provenivano da
zone ad alta incidenza di TBC (Figura 3).
Tali
risultati non sono assolutamente rappresentativi dellintera
popolazione di bambini immigrati o adottati, in quanto viziati da una
precedente selezione dato che nella maggior parte dei casi i nostri
bambini erano stati valutati ed inviati da sanitari. LItalia
continua a rimanere un Paese a bassa incidenza (meno di 10 casi di
TBC ogni 100.000 abitanti)33-35. Il trend è inoltre
in calo, le forme polmonari sono infatti passate dai 7 casi nel 1995
a poco più di 5 casi/100.000 abitanti nel 2005, quelle
extrapolmonari dai 2,5 casi nel 1995 a 1.9 casi/100.000 abitanti nel
2005 (23) (Figura 4).
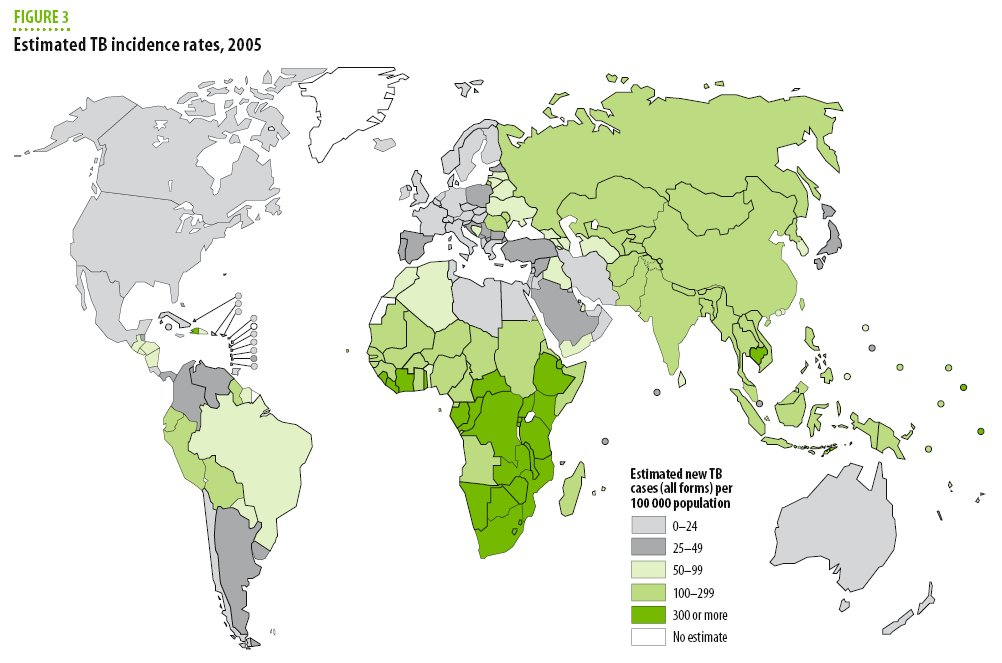
Figura
3. Nuovi casi di
TBC per anno e ogni 100.000 abitanti. Stime
OMS 2005 (da voce bibliografica 24)
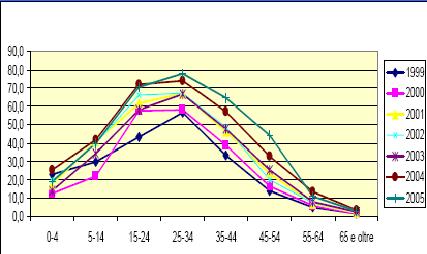
Figura
4. Nuovi casi di TBC in Italia dal 1999 al 2005, per anno e per
100.000 cittadini non italiani, suddivisi per classi di età.
Fonte: Ministero della Sanità.
Dal 1999
al 2005, i casi di TBC registrati in cittadini non italiani hanno
rappresentato, nel complesso, il 32% del totale dei casi notificati
nel nostro Paese. Nel periodo esaminato si è però
verificato un costante aumento di tale proporzione, fino ad arrivare
al 44% nel 2005. Tale aumento è legato per lo più ai
casi di soggetti con unetà compresa tra 25 e 34 anni.
Nei bambini da a 0 a 14 anni non si è verificato invece un
significativo aumento dei casi23.
Se
vengono denunciati e registrati i casi di malattia tubercolare, non
esiste invece una notifica nazionale per i casi di tubercolosi
latente e che necessitano comunque di terapia visto il rischio
elevato di riattivazione, stimato dal 10 al 20%, soprattutto per i
bambini di età inferiore a 5 anni. I vari protocolli nazionali
consigliano per tali forme lisoniazide per 6-9 mesi. Il
trattamento combinato con isoniazide e rifampicina per tempi più
brevi di 2-3 mesi sembra essere una valida alternativa: uguale
efficacia senza maggiori effetti collaterali, maggiore sicurezza per
le forme isoniazide-resistenti e migliore compliance
terapeutica41,42.
Visti
anche i nostri dati riteniamo opportuno eseguire uno screening in
tutti i bambini provenienti da zone ad alto rischio oltre che
-ovviamente- in tutti i casi con un contatto con casi di TBC
conclamata.
Riteniamo
che i bambini adottati e quelli immigrati da Paesi a evidente rischio
sociosanitario meritino una valutazione tempestiva e completa con
protocolli condivisi e modalità che favoriscano e
semplifichino laccesso ai servizi sanitari. Ciò al fine
di garantire e ottimizzare il loro stato di salute e il loro futuro
di nuovi italiani e cittadini del mondo.
Bibliografia
- Immigrazione, Dossier Statistico 2008. IDOS Centri Studi e Ricerche, Caritas Migrantes. www.dossierimmigrazione.it
- Coppie e bambini nelle adozioni internazionali. Report 2008 della Commissione per le Adozioni Internazionali della Presidenza del Consiglio dei Ministri. http://www.commissioneadozioni.it
- Bartolozzi G. Il bambino nato da genitori non italiani. Medico e Bambino 2001;20:101-7.
- Lo Giudice M. I bisogni di salute del bambino immigrato. Area Pediatrica 2003;4:5-14.
- Red Book. Committee on Infectious Diseases of American Academy of Pediatrics. Quinta Edizione Italiana. Centro Informazione Sanitaria, Pacini Editore, Pisa 2004.
- Barnett ED. Immunizations and infectious disease screening for internationally adopted children. Pediatr Clin North Am 2005;52:1287-309.
- Miller LC. International adoption: infectious diseases issues. Clin Infect Dis 2005;40:286-93.
- American Academy of Pediatrics. Providing care for immigrant, homeless and migrant children. Pediatrics 2005;115:1095-100.
- Miller LC. Caring for internationally adopted children. N Engl J Med 1999;341:1539-40.
- Chen LH. Preventing infectious diseases during and after international adoption. Ann Int Med 2003;139:371-8.
- Protocollo diagnostico assistenziale per laccoglienza sanitaria del bambino adottato allestero. http://www.glnbi.org/
- Crotti D, Raglio A, Galli D, et al. Lesame coproparassitologico nei bambini: indicazioni e indagini raccomandate. Quaderni acp 2004;12:39-42.
- Zaat J. Drugs for treating giardiasis. Cochrane Review. 2003 Issue 2.
- Ertug S, Karakas S, Okyay P, et al. The effect of blastocystis hominis on the growth status of children. Med Sci Monit 2007;13:40-3.
- Miorin E, Aragona P, Colonna F. Una macroematuria esotica. Medico e Bambino 2007;26:326-7.
- Staat MA. Infectious disease issues in internationally adopted children. Pediatr Infect Dis J 2002;21:257-8.
- Saiman L, Aronson J, Zhou J, et al. Prevalence of infectious disease among internationally adopted children. Pediatrics 2001;108:608-12.
- Pedemonte P, Rosso R, Iozzi C et al. Infectious diseases in adopted children coming from developing countries: a possible approach. It J Ped 2002;28:392-5.
- Cilleruelo MJ, de Ory F, Ruiz Contreras J et al. Internationally adopted children: what vaccines should they receive? Vaccine 2008;26:5784-90.
- Lazzerini M, Rabusin M. Lanemia falciforme. Medico e Bambino 2006;25:223-34.
- Politiche efficaci a contrastare la tubercolosi negli immigrati da Paesi a elevata endemia tubercolare. Conferenza di Consenso, Roma 5 giugno 2008.
- Walls T, Shingadia D. The epidemiology of tuberculosis in Europe. Arch Dis Child 2007;92:726-9.
- Ministero della Salute. Epidemiologia della tubercolosi in Italia (1995-2005).
- http://www.ministerosalute.it/imgs/C-17-pubblicazioni-613-allegato.pdf
- Tubercolosi. Aspetti epidemiologici. http://www.epicentro.iss.it/problemi/Tubercolosi/epid.asp
- Gargioni G. TBC. Medico e Bambino pagine elettroniche 2008;11(6 suppl) http://www.medicoebambino.com/?id=PPT8826-90.html
- Fortin K, Carceller A, Robert M, et al. Prevalence of positive tuberculin skin test in foreign-born children. J Ped Child Health 2007;43:768-72.
- Giacchino R, Di Martino L, Losurdo G, et al. Tuberculosis infection and disease in immigrant children. Infez Med 2003;11:86-92.
- Detien AK, Keil T, Roll S, et al. Interferon-gamma release assays improve the diagnosis of tuberculosis and nontuberculous mycobacterial disease in children in a country with a low incidence of tuberculosis. Clin Inf Dis 2007;45:322-8.
- Molicotti P, Bua A, Mela G, et al. Performance of QuantiFERON-TB testing in a tuberculosis outbreak at a primary school. J Pediatr 2008;152:585-6.
- Mazurek GH, Jereb J, Iademarco MF, et al. Guidelines for using the QuantiFERON-TB Gold test for detecting Micobacterium tuberculosis infection. MMWR 2005;54(RR15):49-55.
- Lighter J, Rigaud M, Eduardo R, et al. Latent tuberculosis diagnosis in children by using QuantiFERON-TB Gold In-Tube test. Pediatrics 2009;123:30-7.
- Nicol MP, Davies MA, Wood K, et al. Comparison of T-SPOT.TB assay and tuberculin skin test for the evaluation of young children at high risk for tuberculosis in a community setting. Pediatrics 2009;123:38-53.
- Mandalakas AM, Starke JR. Tubercolosis screening in immigrant children. Ped Infect Dis 2004;23:71-2.
- Marais BJ, Gie GP, Schaaf S, et al. Childhood pulmonary tuberculosis: old wisdom and new challenges. Am J Resp Crit Care 2006;173:1078-90.
- Linee guida per il controllo della malattia tubercolare. Ministero Sanità DL 31.03.1998 n° 112.
- Ganem D, Prince AM. Hepatitis B virus infection, natural history and clinical consequencies. N Engl J Med 2004;350:1118-29.
- Pungpapong S, Kim R, Poterucha S. Natural history of hepatitis B infection: an update for clinicians. Mayo Clin Proc 2007;82:967-75.
- Heller S, Valencia P. Treatment of viral hepatitis in children. Arch Med Res 2007;38:702-10.
- Giacchino R, Zancan L, Vajro P, et al. Hepatitis B virus infection in native versus immigrant or adopted children in Italy following the compulsory vaccination. Infection 2001;29:188-91.
- Sciveres M, Maggiore G. Hepatitis B by proxy: an emerging presentation of chronic hepatitis B in children. J Pediatr Gastroenterol Nutr 2007;44:268-9.
- Finnell SM, Christenson JC, Downs SM. Latent tubercolosis infection in chidren: a call for revised treatment guidelines. Pediatrics 2009;123:816-22.
- Spyridis NP, Spyridis PG, Gelesme A, et al. The effectiveness of a 9-month regimen of isoniazid alone vs 3- an 4-month regimens of isoniazid plus rifampin for treatment of latent tuberculosis infection in children: result of an 11-yr randomized study. Clin Inf Dis 2007;45:715-22.
Vuoi citare questo contributo?
