Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Marzo 2024 - Volume XXVII - numero 3
M&B Pagine Elettroniche
I Poster degli specializzandi
Quando meno te lo aspetti: la cardiopatia aritmogena del ventricolo destro
1Clinica Pediatrica, Dipartimento di Medicina Molecolare e dello Sviluppo, Università di Siena
2Unità di Pronto Soccorso Pediatrico, Grosseto
Indirizzo per corrispondenza: lavinia.perciasepe@gmail.com
Caso clinico
Paziente di 15 anni, giungeva in Pronto Soccorso (PS) per un episodio presincopale caratterizzato da pallore, visione offuscata e nausea, che si era verificato circa 30 minuti prima dellarrivo, a riposo, mentre il ragazzo stava assistendo a uno spettacolo allaperto con la madre. Seguiva rapida risoluzione del quadro.
In anamnesi pregresso soffio innocente.
Lanno precedente venivano effettuati, in corso di valutazione medica per idoneità allattività sportiva non agonistica, un elettrocardiogramma ECG a 12 derivazioni e, su richiesta della madre, anche ecocolorDoppler cardiaco per pregresso soffio innocente, entrambi riferiti nella norma.
Più di recente, solo qualche mese prima, si era verificato un episodio di presincope a caratteristiche analoghe, che era stata inquadrata come neuromediata.
In anamnesi familiare non venivano riscontrate patologie di rilievo; in particolare venivano negate cardiopatie e morte cardiaca improvvisa.
Alla valutazione clinica il paziente appariva in buone condizioni generali. Apiretico, eupnoico in aria ambiente, frequenza cardiaca (FC) 75 bpm, saturazione dellossigeno (SpO2) 100%. In particolare, lesame obiettivo cardiologico non documentava soffi, né aritmie.
Eseguiva quindi:
- ECG a 12 derivazioni: FC 75 bpm, PR nei limiti, asse elettrico intermedio, onde T negative da V1 aV4. Un battito ectopico ventricolare a partenza dallefflusso di destra
- Ecografia cardiaca: dilatazione del ventricolo destro con funzionalità conservata
- Holter ECG: frequente extrasistolia ventricolare polimorfa, prevalentemente morfologie a blocco di branca destro (BBdx) ed asse elettrico superiore, blocco di branca sinistro (BBsn) e asse elettrico inferiore, BBsn e asse intermedio-superiore sia isolata che in coppie e triplette polimorfe, bi-tri-quadrigeminismo. Una tachicardia ventricolare non sostenuta (TVNS) di 4 battiti polimorfa. Alterazioni della ripolarizzazione. (Figura 1) (Figura 2).
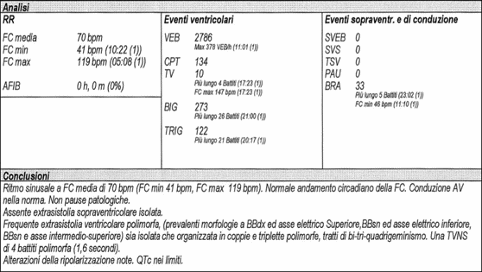
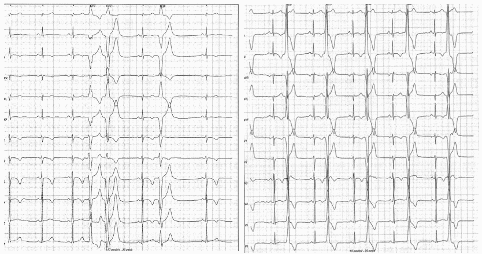
La successiva risonanza magnetica (RM) cardiaca mostrava ventricolo sinistro di normale volume e spessore parietale con cinetica globale e segmentaria conservata. Il ventricolo destro di volume ai limiti superiori, con assottigliamento, ipocinesia e sostituzione fibrotica della parete anteriore e alla valutazione post-contrasto, late enhancement della parete anteriore del ventricolo destro.
Sulla base delle caratteristiche dellECG e delle anomalie strutturali osservate dalla diagnostica per immagini, è stata posta diagnosi di cardiomiopatia aritmogena del ventricolo destro (CAVD). Vista la presenza di familiarità in una percentuale che va dal 30 al 50% dei casi, è stata eseguita indagine genetica nel paziente ed è stata inoltre allargata al nucleo familiare.
In attesa dellimpianto di defibrillatore a permanenza è stata intrapresa terapia ponte con beta-bloccanti.
Discussione
La CAVD è una cardiopatia ereditaria caratterizzata dalla progressiva perdita dei cardiomiociti e dalla sostituzione fibroadiposa che interessa soprattutto il ventricolo destro e che può portare a insorgenza di aritmie ventricolari potenzialmente fatali. È una delle principali cause di morte cardiaca improvvisa nel giovane e nel giovane atleta. La prevalenza è stimata tra 1 su 2.000 e 1 su 5.0001. Il trattamento della CAVD è rivolto al controllo delle manifestazioni aritmiche, alla prevenzione della disfunzione ventricolare e della morte cardiaca improvvisa.
Il defibrillatore cardiaco impiantabile (ICD) è raccomandato nei pazienti in prevenzione secondaria in caso di pregresso arresto cardiaco resuscitato e in prevenzione primaria nei soggetti con aritmie ventricolari non sostenute, che hanno inducibilità ad aritmie ventricolari sostenute durante lo studio elettrofisiologico endocavitario e nei soggetti con storia familiare di morte improvvisa, di giovane età e in caso di coinvolgimento del ventricolo sinistro.
Il sesso maschile, la sincope, linversione dellonda T in derivazioni oltre V3, la disfunzione ventricolare destra e precedente tachicardia ventricolare non sostenuta sono fattori prognostici negativi di aritmie ventricolari in tutte le popolazioni con CAVD2.
Il nostro caso dimostra come in caso di sincope (o presincope) unaccurata anamnesi ed esame obiettivo, come suggerito da diverse linee guida internazionali, devono essere sempre associate a un ECG a 12 derivazioni, che aumenta notevolmente la sensibilità diagnostica per sincope di origine cardiogena3,4.
Contestualmente riteniamo ragionevole proporre uninterpretazione del criterio principale per la diagnosi di cardiomiopatia aritmogena: la presenza di Onde T negative da V1 a V4 in assenza di blocco di branca destra è da considerare motivo di approfondimento con esami di secondo livello in soggetti che hanno già completato lo sviluppo puberale, indipendentemente dalletà anagrafica.
E quindi necessario richiedere un ecocolorDoppler cardiaco con quesito specifico con richiesta di ricerca di segni di cardiomiopatia aritmogena e un Holter ECG 24 h con monitoraggio completo (ECG a 12 derivazioni) di unintera giornata di vita quotidiana, comprese eventuali sedute di allenamento.
Bibliografia
- Corrado D, Link MS, Calkins H. Arrhythmogenic Right Ventricular Cardiomyopathy. N Engl J Med 2017;376(1):61-72. DOI: 10.1056/ NEJMra1509 267.
- Bosman LP, Sammani A, James CA, et al. Predicting arrhythmic risk in arrhythmogenic right ventri-cular cardiomyopathy: A systematic review and meta-analysis. Heart Rhythm 2018;15(7):1097-107. DOI: 10.1016/j.hrthm.20 18.01.031.
- AAVV. La sincope in età pediatrica. Prospettive in Pediatria 2009;39(155):180-195.
- Goldberger ZD, Petek BJ, Brignole M, et al. ACC/AHA/HRS Versus ESC Guidelines for the Diagnosis and Management of Syncope: JACC Guideline Comparison. J Am Coll Cardiol 2019;74(19):2410-23. DOI: 10.1016/j.jacc.2019. 09.012.
Vuoi citare questo contributo?
