Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Dicembre 2009 - Volume XII - numero 10
M&B Pagine Elettroniche
Pediatria per l'ospedale
Sindrome
della morte improvvisa del lattante (SIDS) (seconda parte)
Membro
della Commissione Nazionale Vaccini
Indirizzo
per corrispondenza: bartolozzi@unifi.it
vai alla
prima
parte
La sindrome della morte improvvisa del lattante rappresenta ancor oggi, nel 2009, uno dei più importanti e misteriosi problemi della pediatria. Ormai a 40 anni dalla prima definizione della sindrome, i passi compiuti dai ricercatori per definire la causa della sindrome sono stati piccoli, lenti e non decisivi. Una recentissima rivista della SIDS, comparsa sul NEJM ci permette di ripercorrere le varie tappe degli studi internazionali (Kinney HC, Thach NT. The sudden infant death sindrome. N Engl J Med 2009; 361:795-805)
Al
risveglio dal sonno, che è caratterizzato da anormali livelli
di anidride carbonica e di ossigeno, è essenziale iniziare ad
attivare le risposte protettive delle vie aeree: girare la testa e
facilitare il passaggio allaria fresca sono essenziali per la
sopravvivenza in un microambiente asfittico.
Il
risveglio si accompagna a una progressiva attivazione di specifiche
strutture cerebrali, da subcorticali a corticali, e consiste di
componenti ascendenti e discendenti che mediano il risveglio
corticale e subcorticale rispettivamente. Il risveglio corticale
interessa i neuroni noradrenergici, serotininergici, dopaminergici,
colinergici e istaminergici nel tronco cerebrale, nella parte basale
del cervello e nellipotalamo, che eccitano la corteccia
cerebrale e causano lattivazione corticale. Il risveglio
sottocorticale, daltra parte, è mediato principalmente
dalle vie del tronco cerebrale, che aumentando il ritmo cardiaco, la
pressione sanguigna, la respirazione e il tono posturale, senza
cambiare lattività corticale. In uno studio prospettico
di lattanti, che poi sono morti per SIDS, è stato visto che
essi hanno episodi più frequenti e più lunghi di
risveglio sottocorticale, ma pochi episodi di risveglio corticale,
reperti che sono indicativi di deficit di risveglio subclinico. Altri
studi prospettici confermano la presenza di deficit di risveglio in
lattanti con SIDS.
Nella
grave ipossia o ischemia, il respiro normale manca e viene
sostituito dal gasping. Il gasping aumenta il volume di aria nei
polmoni, seguito dal trasporto di ossigeno al cuore, aumentata
gittata cardiaca e finalmente aumenta la perfusione cerebrale e la
re-ossigenazione. Latto del gasping interessa neuroni della
colonna midollare che presenta una scarica violenta, dovuta
allattività pacemaker modulata dalla
5-idrossitriptamina e dalla norepinefrina, che in combinazione
sostengono il gasping e restituiscono lattività alla
respirazione ritmica. I tracciati dei lattanti che sono morti per
SIDS hanno dimostrato che i loro gasping sono inefficaci, con grande
ampiezza di respiro, anormali complessi e incapacità ad
aumentare la frequenza cardiaca (vedi Figura 2).
Alcuni
lattanti con eventi acuti, vicini alla perdita della vita,
caratterizzati da apnea e mancata risposta, interrompono la
resuscitazione, senza che vi sia altra diagnosi e senza che vi sia
altra prospettiva diagnostica: essi possono rappresentare potenziali
casi di SIDS, nei quali il riconoscimento dellinsufficienza
del gasping, è resa possibile dal successivo utile intervento.
Lincidenza degli eventi acuti, pericolosi per la vita, è
significativamente aumentata in lattanti con SIDS (12%), contro il 3%
nei lattanti controllo.
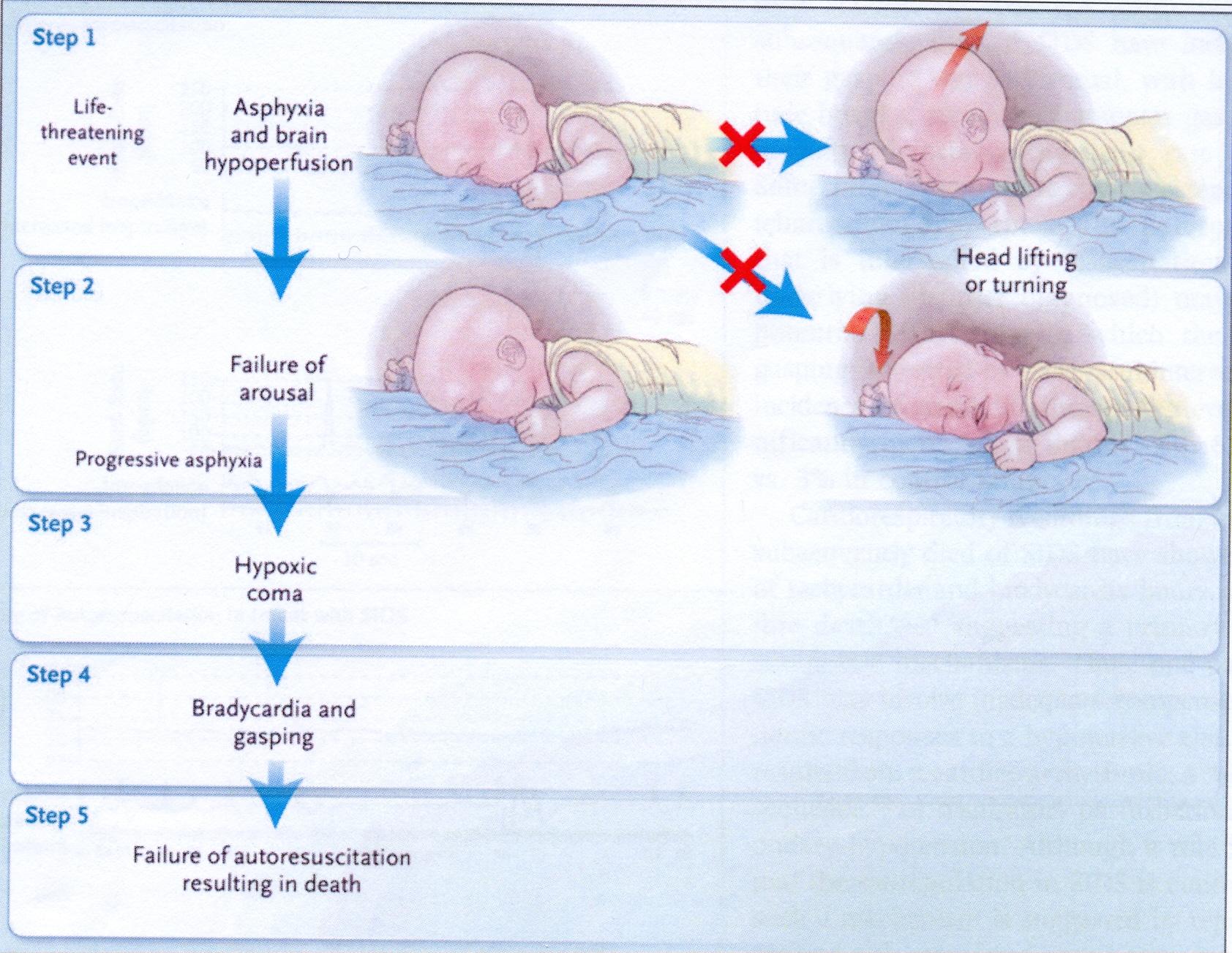
Figura
1. I cinque passi delle probabili evenienze respiratorie
terminali, associate alla morte improvvisa del lattante.
La
morte sopravviene per una o più insufficienze nei meccanismi
protettivi nei confronti di un evento, pericoloso per la vita,
durante il sonno, in un bambino vulnerabile durante un periodo
critico. Il complesso delle interazioni genetiche e ambientali
influenza la progressione del quadro.
I
tracciati cardiorespiratori di lattanti, che successivamente sono
morti per SIDS, mostrano episodi di tachicardia e bradicardia, ore e
giorni prima della morte, suggerendo uninsufficienza primaria
dei meccanismi autonomi. Così una strada per arrivare alla
SIDS può interessare risposte autonomiche compensatorie
inadeguate a un episodio ipotensivo, che deriva da unaritmia
cardiaca, da una sequenza shock-simile o da alterazioni respiratorie
con ipotensione secondaria. Sebbene sia controverso il ruolo della
termoregolazione nella SIDS, tale meccanismo è suggerito da
descrizioni di aumento del rischio, associato con coperte pesanti e
con temperature elevate della stanza al momento della morte. Poiché
il volto è unimportante fonte di perdita di calore nei
lattanti, i lattanti con SIDS che si trovino a faccia in giù
nei proprio letto possono morire per stress di calore, che causa
inibizione letale respiratoria o bradicardia senza elevare
necessariamente la temperatura corporea.
Il ruolo
biologico dei fattori di rischio della SIDS diviene comprensibile
alla luce delle vie sopra ricordate, poiché la maggior parte
dei fattori di rischio può scatenare asfissia o altri fattori
strettanti omeostatici ed esacerbare la sottostante vulnerabilità.
Un aumentato rischio di SIDS nei primi sei mesi di vita probabilmente
riflette una convergenza di sistemi omeostatici immaturi. I bambini
pretermine possono essere a maggior rischio perché sembra che
essi abbiano episodi di risvegli o minori e più brevi e
condizioni respiratorie immature. La posizione prona nel sonno
aumenta la facilità di respirare nella posizione a faccia
sotto, di ostruzione delle vie aeree superiori e dipertermia.
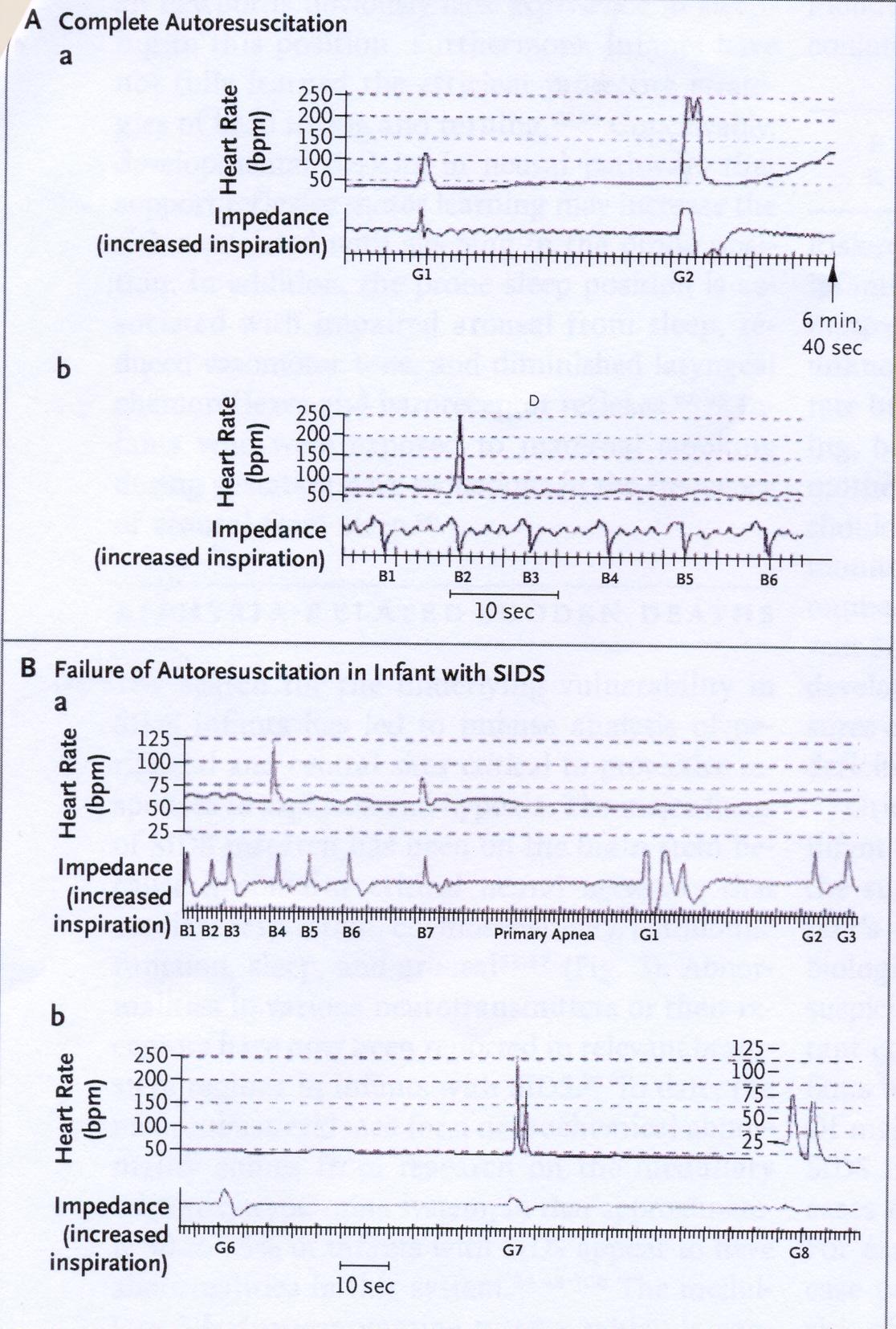
Figura
2. Tracciati cardiorespiratori nei lattanti, mostranti
lautoresuscitazione, che ha avuto o che non ha avuto successo.
La
completa autoresuscitazione (Figura A) è confrontata con il
gasping inefficace (Figura B) nei tracciati cardiorespiratori di
lattanti morti per SIDS improvvisamente, mentre sono monitorati a
domicilio. Nella Figura A il tracciato inizia con un gasping (G1),
che è seguito da un graduale aumento nel ritmo del cuore
(parte a). Il secondo gasping (G2) si accompagna a un aumento nel
ritmo cardiaco a più di 100 battiti al minuto primo. Dopo
uninterruzione di 6 minuti e 40 secondi, si riscontra una
respiro normale (parte b). Ampi respiri (B1-B6) sono preceduti e
seguiti da respiri più piccoli.
Nella
Figura B respiri iperpneumici (B1-B7) sono seguiti da 35 secondi di
apnea primaria (ipossia) (parte a). Gasping (G1-G3) seguono questa
apnea. G1 è un complesso anormale, formato da tre respiri. Un
periodo di respiri terminali (G6-G8) viene dopo circa 10 minuti
lìnizio dellapnea primaria, che diminuisce
lampiezza e altera laspetto (parte b)
Lo
sviluppo dei meccanismi motori può essere alla base del
rischio, associato con la posizione prona, poiché ovviamente
tutti i neonati mancano di esperienza nel dormire in questa
posizione. Daltra parte i lattanti non hanno imparato appieno
le strategie protettive efficaci di piegare o girare la testa.
Meccanismi motori dello sviluppo possono comprendere il rischio
associato alla posizione prona nel sonno, poiché tutti i
neonati ovviamente mancano delle strategie protettive efficaci di
alzare o girare la testa. Probabilmente i deficit di sviluppo nelle
vie nervose, che sottostanno lacquisizione dei riflessi
motori, possono aumentare il rischio associato al dormire in
posizione prona. Inoltre la posizione prona nel sonno, associata con
un alterato risveglio, riduce il tono vasomotore e diminuisce i
chemoriflessi laringei e i riflessi dei barorecettori. I lattanti che
sono esposti al fumo materno durante la gestazione hanno una
riduzione nella frequenza del risveglio dal sonno.
Asfissia
in relazione alla morte improvvisa
La
ricerca della sottostante vulnerabilità nei lattanti con SIDS
ha portato a unintensa analisi delle sedi periferiche e
centrali, critiche per le risposte protettive allasfissia e
allipossia. Il maggior obiettivo delle ricerche nella SIDS è
stato a carico del tronco cerebrale, perché esso contiene le
reti nervose essenziali, che mediano la respirazione, la
chemiosensibilità, la funzione autonomica, il sonno e il
risveglio.
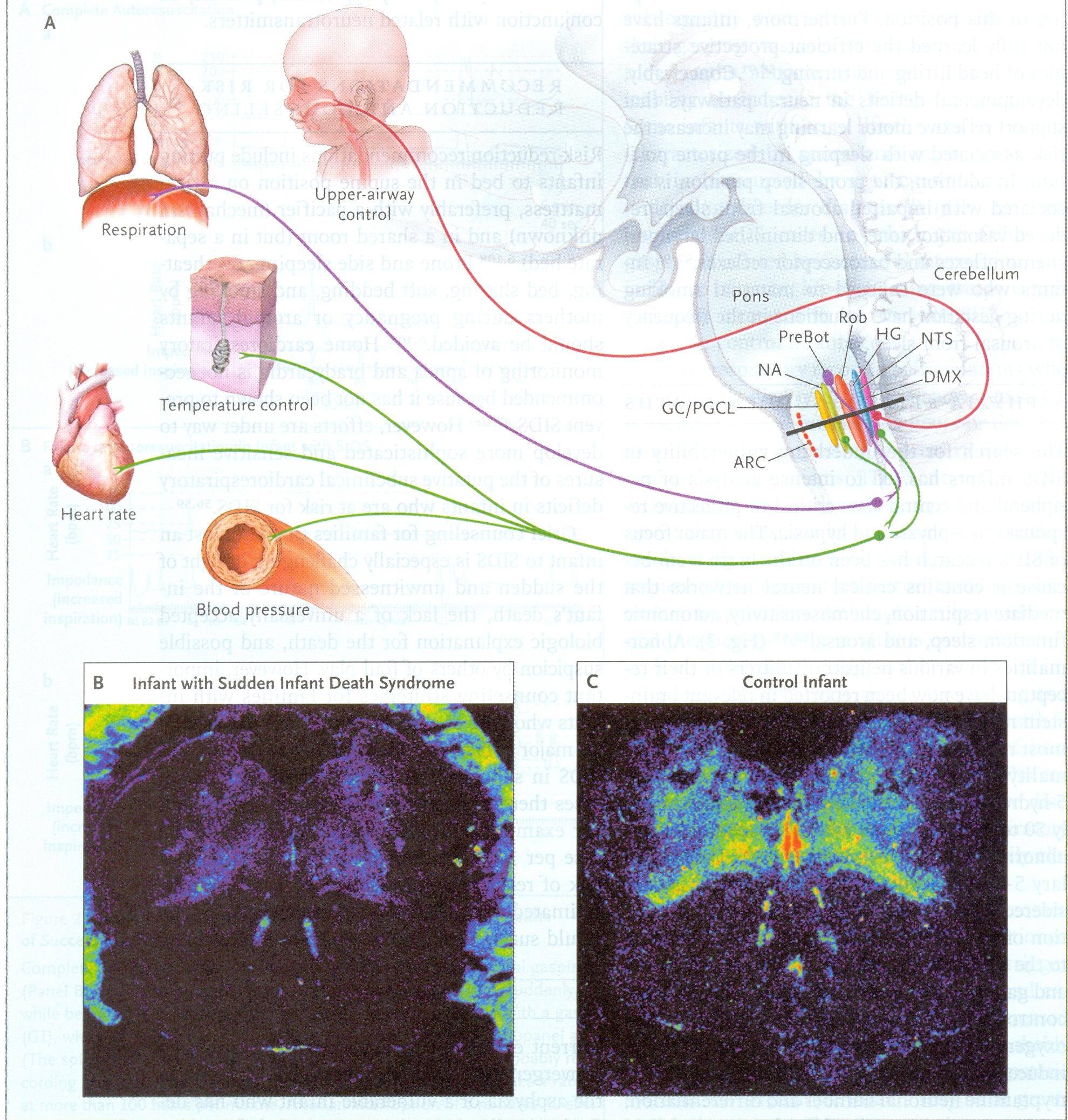
Figura
3. Sistema serotoninergico e possibili effetti sulla funzione
omeostatica.
Il
sistema serotoninergico è considerato essenziale per la
modulazione e lintegrazione delle diverse funzioni
omeostatiche. Il livello midollare del tronco (linea nera nella
figura A) include regioni interessate nella regolazione del controllo
delle vie aeree superiori, della respirazione, della temperatura, del
sistema autonomico e del sistema nervoso simpatico. Nel midollo di un
lattante con la sindrome della morte improvvisa (SIDS),
lautoradiografia tissutale mostra una riduzione generalizzata
del legame della 5-idrossitriptamina al recettore tipo 1° (figura
B), in confronto con un lattante controllo di età
postconcezionale (figura C). ARC = nucleo arcuato; DMX = nucleo
motore dorsale del nervo vago; GC = cellule gangliari; HG = nucleo
dellipoglosso; NA = noradrenalina; NTS = nucleo del tratto
solitario; PGCL = paragigantocellularis lateralis; pre-Bot =
complessi pre-Bötzinger; ROb = rafe oscuro.
Sono
state riportate anormalità dei vari neurotrasmettitori o dei
loro recettori in regioni importanti del tronco in lattanti con SIDS.
A oggi, vi sono forti prove della presenza di anomalie biochimiche
derivanti dalla ricerca del sistema della 5-idrossitriptamina del
midollo: circa il 50-75% dei lattanti con SIDS hanno alterazioni di
questo sistema. Il sistema 5-idrossitriptamina midollare, che è
considerato essenziale per la modulazione e lintegrazione
delle diverse funzioni omeostatiche, a livello del risveglio, è
implicato nella ventilazione, nel gasping, nella termoregolazione,
nel controllo autonomico, nelle risposte allanidride
carbonica, allossigeno, nel risveglio dal sonno e nella
plasticità indotta dallipossia. Sono state riportate
alterazioni nel numero di neuroni della 5-idrossitriptamina e della
loro differenziazione, dei recettori o dei trasportatori nel midolo
di lattanti con SIDS in confronto a lattanti controllo, in 4 studi
diversi. Dato lampio schieramento di funzioni omeostatiche,
modulate dalla 5-idrossitriptamina midollare, la morte improvvisa può
risultare dalla convergenza di difetti nelle risposte protettive ai
meccanismi omeostatici durante il sonno, modulati dalla
5-idrossitriptamina, probabilmente in connessione con i relativi
neurotrasmettitori.
Raccomandazioni,
per ridurre il rischio, e consigli
Le
raccomandazioni per ridurre il rischio includono: tenere il bambino
nel letto in posizione supina, su un materasso duro, preferibilmente
con un succhiotto, in una stanza condivisa, ma in letti separati.
Bisogna evitare di far dormire il lattante in posizione prona o
laterale, soprariscaldato, in letto con altre persone, con coperte
morbide, con una madre che ha fumato durante la gravidanza o che fuma
ancora. Il monitoraggio dellapnea e della bradicardia a casa
non viene raccomandato perché non ha dimostrato di prevenire
la SIDS. Tuttavia sforzi in questo senso debbono essere fatti per
sviluppare misure più sofisticate e sensibili per la
dimostrazione di deficit cardiorespiratori subclinici, in lattanti
che sono a rischio di SIDS.
La
principale preoccupazione delle famiglie che hnno perso un bmbino per
SIDS riguarda i figli successivi. Sebbene in tali casi ci sia un
rischio aumentato, esso è minimo. Per esempio stimando
unincidenza della SIDS dello 0,7/1.000 per i primi figli e un
rischio relativo di 5 per un fratello, la sopravvivenza di altri
figli può essere stimata pari al 99,6%.
Conclusioni
Gli studi
moderni suggeriscono che la SIDS è dovuta a una convergenza di
fattori che probabilmente concorrono alla asfissia di un lattante
vulnerabile, che ha un sistema cardio-respiaratorio non ancora maturo
o ha difetti dei sistemi di difesa al risveglio, durante un periodo
di sviluppo critico, quando i meccanismi immaturi di difesa non sono
ancora pienamente integrati. Così le nostre attuali conoscenze
sulla patogenesi della SIDS riflettono la simultanea giustapposizione
di eventi molteplici, che, presi individualmente, hanno poca forza,
in confronto a quando sono in combinazione. La SIDS rimane un
problema enorme che richiede sforzi interdisciplinari per la sua
definitiva risoluzione.
Vuoi citare questo contributo?
