Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Ottobre 2007 - Volume X - numero 8
M&B Pagine Elettroniche
Il punto su
Le
statine in età pediatrica
Clinica
Pediatrica, IRCCS Burlo Garofolo, Scuola di Specializzazione in
Pediatria, Università di Trieste
Indirizzo
per corrispondenza: zemira79@hotmail.com
The
use of statins in pediatrics
Key
words
Statins,
3-hydroxy-3-metylglutaryl coenzyme A reductase
Summary
The
3-hydroxy-3-metylglutaryl coenzyme A reductase inhibitors,
Statins, have been shown to effectively reduce cardiovascular
mortality and morbidity in high risk adult. Their use in
pediatric population remains on debate. Starting from the
evaluation of and article by Belay et al. recently published on
Pediatrics (vol 119, number 2, february 2007) we review the
knowledge base of the use of this treatment in children. |
La
terapia farmacologica ipocolesterolemizzante in età
pediatrica rappresenta una delle situazioni ancora oggi più
dibattute in particolare per quel che riguarda l'impiego delle
statine (inibitori della 3-idrossi 3-metilglutaril CoA-reduttasi). La
rilevanza di tale dibattito appare amplificata soprattutto dalle
sempre maggiori evidenze di efficacia dimostrate da tali farmaci
nella prevenzione del rischio cardiovascolare nell'adulto e dal
problema emergente (forse ormai non più tanto emergente quanto
consolidato) dell'obesità pediatrica, che rappresenta per tale
categoria di pazienti un fattore di rischio trasversale.
Ed è
proprio in tale ambito di dibattito che si inserisce il lavoro di
Belay e collaboratori recentemente pubblicato su Pediatrics
che analizza in maniera esaustiva l'intera problematica soffermandosi
in particolare sulle similitudini e differenze che si possono
riscontrare tra l'età adulta e quella pediatrica in termini di
indicazioni ed efficacia terapeutica delle statine.
La
premessa da cui muove l'intera trattazione dell'articolo
sottolinea come l'efficacia della statine nella riduzione della
mortalità e morbilità della patologia coronarica negli
adulti ad alto rischio sia stata ripetutamente dimostrata da numerosi
ed ampi trial controllati randomizzati. Altrettanto accurate e
numerose evidenze non sono, purtroppo, disponibili in riferimento
all'età pediatrica.
Allo
stato attuale, sono state elaborate (American Academy of
Pediatrics; American Heart Association) linee guida per la
prevenzione della malattia cardiovascolare a partire dall'età
pediatrica; in questo ambito l'approccio farmacologico appare
conservativo e comunque basato su un consenso di esperti piuttosto
che su evidenze provate di efficacia. Nonostante tale limite si
raccomanda l'avvio del trattamento terapeutico nei bambini ad alto
rischio (Tabella I) a partire dalla seconda decade di vita.
Gli
Autori si propongono di considerare per esteso il meccanismo
d'azione, le basi farmacologiche e la tossicità delle
statine e di valutare i limiti di applicabilità degli studi
sull'adulto alla popolazione pediatrica. In particolare, viene
approfondito il potenziale ruolo delle statine in età
pediatrica in riferimento alla condizione di Ipercolesterolemia
Familiare (ICF), condizione per la quale sono disponibili le
maggiori evidenze di letteratura.
Tabella
I. Fattori di rischio per patologia aterosclerotica in età
pediatrica
Eterozigosi
per Ipercolesterolemia familiare
Omozigosi
per Ipercolesterolemia familiare
Altre
dislipidemie (Iperlipidemia familiare combinata)
Sindrome
nefrosica
LES
Diabete
tipo I
Sindrome
metabolica
Trapianto
d'organo |
Le
considerazioni vecchie e nuove che vengono sottolineate sono le
seguenti:
- L'esordio della degenerazione aterosclerotica è riconoscibile già in età pediatrica e tale dato sarebbe confermato da studi prospettici nei quali è stata correlata la presenza di fattori di rischio cardiovascolare presenti in età pediatrica con l'evidenza di lesioni aterosclerotiche precoci.
- Il processo infiammatorio ed il sistema immune rappresentano degli effettori critici per il processo aterosclerotico (Figura 1)
- Il rischio di eventi trombotici appare per lo più legato alle caratteristiche proprie della placca in sé che ne predispongono la rottura (e quindi il rilascio di fattori trombofilici) o l'erosione intimale piuttosto che all'entità del restringimento prodotto dalla placca stessa.
- Gli stadi aterosclerotici precoci sono reversibili mentre quelli tardivi non lo sono più. Ciononostante, le placche avanzate possono modificare considerevolmente il loro grado di rischio degenerativo evolvendo verso uno stadio ad alto rischio o regredendo verso una forma a più basso rischio.
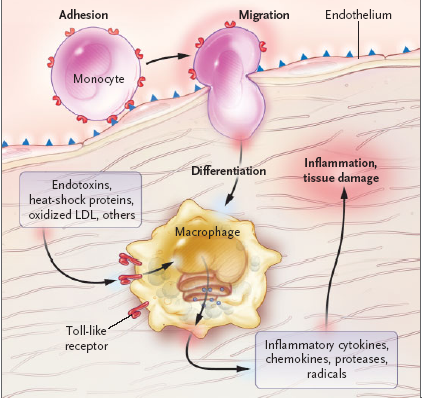
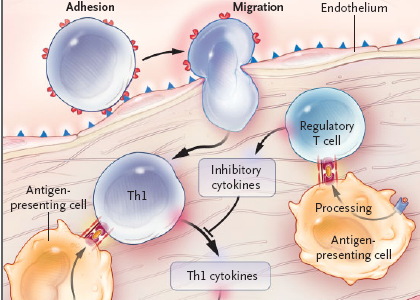
Figura
1. Ruolo dell'infiammazione e del sistema immune
nell'evoluzione del processo aterosclerotico (figure tratte da:
Hansson GK. N Engl J Med 2005;352:1685-95, modificata) .
Nel testo
viene approfondito con precisione
il meccanismo d'azione delle statine distinguendone due
categorie di effetti:
1.
Effetto diretto
Riducono
la sintesi epatica di colesterolo agendo da inibitori dell'enzima
HMG-CoA reduttasi che rappresenta la tappa enzimatica limitante
dell'intero processo di sintesi endogena (Figura 2).
Alla
riduzione del colesterolo endogeno segue una up-regulation dei
recettori cellulari superficiali per le LDL determinando un aumento
della capacità di internalizzazione delle stesse LDL con
conseguente riduzione dei loro livelli circolanti.
2.
Effetti pleiotropici
Si tratta
di effetti indiretti che si esplicano su meccanismi biologici
differenti dalla sintesi del colesterolo che comunque risultano
coinvolti nel processo aterosclerotico.
Si
realizzano attraverso la riduzione dei metaboliti a valle (farnesil
piro P e geranil piro P) coinvolti nella regolazione dei processi di
proliferazione cellulare e attraverso la riduzione dell'espressione
di proteine trasportatrici di membrana coinvolte nei processi di
segnalazione intercellulare. A tali eventi corrisponde una riduzione
dell'amplificazione della risposta immunologica e del reclutamento
di cellule infiammatorie che, come abbiamo detto, giocano un ruolo
importante nel complesso meccanismo di progressione aterosclerotica.
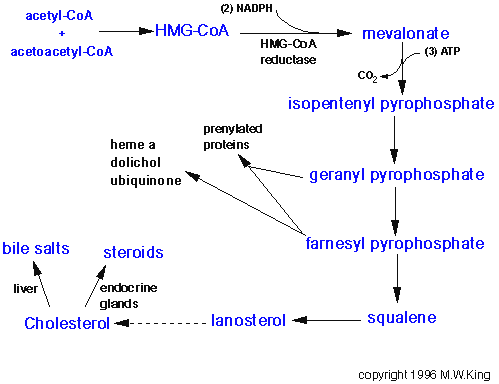
Figura
2. Sintesi endogena del colesterolo.
Le
statine attualmente approvate per l'uso pediatrico dalla Food
and Drug Administration (FDA) sono quattro (Tabella II)
Tabella
II. Principio attivo, età di possibile utilizzo e dosi
indicate per statine dalla FDA in età pediatrica
Principio
attivo |
Età |
Dose/die |
Lipofilia |
Simvastatina |
>
10 aa |
10-40
mg |
+++ |
Lovastatina |
>
10 aa |
10-40
mg |
++ |
Atorvastatina |
>
10 aa |
10-40
mg |
- |
Pravastatina |
8
-13 aa > 13 aa |
20
mg 40 mg |
- |
Tutte
hanno dimostrato una capacità di riduzione dei livelli di LDL
dell'ordine del 25-45%.
Le
diverse molecole si differenziano esclusivamente in termini di
lipofilia (e quindi nella capacità di attraversare la barriera
emato encefalica) e di concentrazione dei metabolici attivi
circolanti presenti dopo il metabolismo epatico di primo passaggio.
Tali differenze hanno un peso reale esclusivamente in relazione agli
effetti pleiotropici e non sull'effetto diretto di riduzione dei
livelli di LDL (vedi oltre la problematica delle interazioni
farmacologiche).
L'uso
di tali farmaci è a tutt'oggi approvato dalla FDA per
adolescenti (F post-menarca) affetti da Ipercolesterolemia Familiare
che, nonostante l'introduzione di uno stile di vita (dieta e
attività fisica) ipocolesterolemizzante, presentino ancora:
- LDL > 190 mg/dl oppure
- LDL > 160 mg/dl con concomitante familiarità per malattia cardiovascolare precoce e/o la presenza di 2 o più fattori di rischio
Attualmente
esistono almeno 40 trial randomizzati controllati che certificano
l'efficacia delle statine nella prevenzione della malattia
cardiovascolare nell'adulto. L'estensione di tali confortanti
evidenze anche all'età pediatrica appare indiscutibilmente
allettante ma in questi termini gli Autori ci invitano ad alcune
importanti riflessioni:
1. La
gran parte degli studi sull'adulto sono studi di prevenzione
secondaria e tale condizione (prevenzione dopo un pregresso evento
cardiovascolare) si dimostra eccezionalmente rara in pediatria. Per
altro, trattandosi di prevenzione secondaria, l'approccio proposto in
tali studi appare particolarmente intensivista (terapia con statine
per livelli di LDL > 100 mg/dl o 70 mg/dl per gli adulti a
moderato o alto rischio rispettivamente) ma supportato da dati
inequivocabili che correlano favorevolmente (in modo inversamente
proporzionale) i livelli di LDL raggiunti con l'efficacia preventiva
di tali farmaci.
L'estensione
di tali modalità terapeutiche a un programma di prevenzione
primaria in età pediatrica non appare, però,
altrettanto giustificata (perché troppo aggressiva) se non in
un contesto di studio clinico in cui il rapporto rischio/beneficio
possa essere strettamente monitorato.
2.
Esistono studi di prevenzione primaria nell'adulto che hanno
dimostrato l'efficacia delle statine nella riduzione della mortalità
e morbidità per eventi cardiovascolari ma non hanno
contestualmente dimostrato in modo definitivo una riduzione del
rischio assoluto di mortalità per tutte le cause (benefici
verosimilmente mascherati da un aumento di mortalità per altre
cause) ed inoltre, l'efficacia dimostrata dalle statine in questi
studi risulta modesta rispetto a quella evidenziati negli studi di
prevenzione secondaria. In termini prospettici di applicazione su
larga scala di una strategia di prevenzione primaria risulta cruciale
dimostrare la riduzione del rischio di mortalità sia specifica
che totale.
3. La
capacità di riduzione del rischio di mortalità e
morbidità cardiovascolare dimostrata dalle statine appare
superiore, a parità dei livelli di LDL raggiunti, rispetto a
quella ottenuta con altri presidi terapeutici. Si suppone, pertanto,
che tale differenza sia da attribuire agli effetti pleiotropici delle
statine (indipendenti dai livelli di LDL) ed in particolare al loro
potenziale effetto sui meccanismi dell'infiammazione (vedi sopra).
A questo proposito ci ricordano gli Autori che studio PROVE-IT ha
dimostrato una riduzione dei valori di PCR (proteina C reattiva) pari
al 25% nei soggetti trattati con statine tanto che sarebbe stato
suggerito di attribuire ai livelli di PCR un valore predittivo nella
valutazione del rischio cardiovascolare nei pazienti in trattamento.
Tali
effetti, però, si esplicano soprattutto nei confronti di
placche aterosclerotiche in stadio avanzato, condizione che risulta
pressoché estranea all'età pediatrica; cosa che
pertanto potrebbe limitare, almeno sulla carta, l'efficacia delle
statine stesse.
TRATTAMENTO
IPOCOLESTEROLEMIZZANTE IN ETA' PEDIATRICA
L'approccio
tradizionale si avvale di una strategia dietetica di restrizione
lipidica, attività fisica e somministrazione di fibrati e/o
resine sequestranti biliari (colestiramina e colestipolum).
La
strategia dietetica associata all'attività fisica ha
dimostrato un'efficacia molto variabile nella riduzione dei valori
di colesterolo totale e di LDL che va da pochi punti percentuali fino
ad un massimo del 20% (valutabili in un periodo di 6 mesi-1 anno). In
ogni caso tale approccio deve essere doverosamente perseguito con
l'obiettivo di instaurare delle corrette abitudini alimentari e di
stile di vita nel bambino.
Le resine
sequestranti biliari (non vengono assorbite ed agiscono a livello
intestinale bloccando i sali biliari e riducendo conseguentemente
l'assorbimento di colesterolo aumentando, inoltre, l'utilizzazione
a livello epatico del colesterolo endogeno) garantiscono una
riduzione dei livelli di colesterolo totale e LDL variabile dal 12%
al 19%. Specie all'inizio del trattamento si può osservare
un aumento dei trigliceridi (controindicate nei soggetti con
associata ipertrigliceridemia severa). Si sono dimostrate ampiamente
sicure; sono tuttavia scarsamente palatabili e pertanto soggette a
scarsa compliance. Gli effetti collaterali segnalati a livello del
tratto gastroenterico quali nausea, stipsi, meteorismo e vomito
sembrano avere una minore incidenza nel bambino piuttosto che
nell'adulto ma va ricordata l'interferenza di tali farmaci hanno
con l'assorbimento della vitamina D e dell'acido folico.
Ricordiamo, in particolare come quest'ultimo giochi un ruolo
fondamentale nel metabolismo dell'omocisteina (ac. Folico basso >
iperomocisteinemia) i cui valori elevati rappresentano un fattore di
rischio indipendente per la malattia cardiovascolare. Pertanto, nei
bambini in terapia con resine a scambio ionico le più recenti
indicazioni raccomandano la supplementazione di vitamina D ed acido
folico.
STATINE
E IPERCOLESTEROLEMIA FAMILIARE
Gli studi
clinici riguardanti l'utilizzo delle statine in età
pediatrica si concentrano prevalentemente su tale categoria di
pazienti rappresentando questi la vera classe di pazienti pediatrici
a rischio di sviluppo di degenerazione aterosclerotica precoce. Si
tratta, come è noto, di un disordine genetico (sono state
identificate numerose mutazioni geniche sul cromosoma 19 classificate
in 5 gruppi che determinano in vario modo una riduzione del numero
e/o della funzionalità del recettore cellulare per le LDL
sulla superficie degli epatociti) a trasmissione autosomica dominante
presente nella popolazione in un soggetto su 500 nella forma
eterozigote e in un caso su 1.000.000 nella forma omozigote. I
bambini affetti presentano dei valori di colesterolo totale che vanno
dai 270mg/dl ai 500mg/dl con normali livelli di trigliceridi e HDL.
Si
tratta, di fatto, di una condizione clinica ad elevato rischio. Si
stima, infatti, che se non trattati, più del 50% dei soggetti
affetti andrà incontro ad un evento coronarico entro i 50 anni
di vita e che tale percentuale salga all'85 % entro i 65 anni.
Sulla
base di tali evidenze si ritiene che i bambini affetti da tale quadro
patologico possano essere candidati a ricevere le statine a partire
dall'adolescenza.
Una
seconda categoria di bambini potenzialmente candidati all'uso delle
statine potrebbe essere rappresentata dai soggetti affetti da
Iperlipidemia Familiare Combinata. Si tratta di un'alterazione
autosomica dominante piuttosto frequente (1-3 % nella popolazione)
che si caratterizza per un fenotipo variabile nel contesto della
stessa famiglia e del singolo soggetto che può presentare in
diverse epoche della vita ipercolesterolemia, ipetrigliceridemia o
entrambe. Anche tale quadro è associato ad una aumentata
incidenza di aterosclerosi, nonché di obesità,
ipertensione arteriosa e resistenza insulinica.
Complessivamente
ad oggi possiamo identificare 15 trial clinici sull'uso delle
statine in età pediatrica dei quali 11 sono strettamente
orientati verso una popolazione pediatrica affetta da
Ipercolesterolemia Familiare. Tra questi si evidenziano 8 studi
randomizzati controllati che hanno valutato l'uso delle statine
(Pravastatina, Simvastatina, Lovastatina, Atorvastatina) verso
placebo in una popolazione pediatrica complessiva di 947 pazienti
(maschi 548) di età compresa tra 8-18 anni (con una media di
102 pazienti per studio; range 50-214).
Tutti
questi studi sono condizionati dal limite della breve durata di
somministrazione: in media 27 settimane con un range variabile dalle
6 alle 96 settimane. In ogni caso, pur con tali limitazioni,
dimostrano una riduzione dei livelli di LDL variabile dal 21%-41%,
valori di gran lunga più favorevoli rispetto a quelli
evidenziati con l'approccio dietetico e con l'uso delle resine
sequestranti biliari.
Alcuni di
questi lavori, inoltre, hanno valutato la sicurezza dell'uso
pediatrico delle statine in termini di crescita staturo-ponderale,
sviluppo puberale e livelli ormonali. Anche a questo proposito, però,
il dato della breve durata di applicazione appare strettamente
limitante per poter estrapolare dati di efficacia e tossicità
a lungo termine.
In alcuni
di questi trial clinici l'efficacia della terapia è stata
valutata anche mediante introduzione dei cosiddetti end-point
surrogati (attraverso l'applicazione di diverse modalità di
valutazione non invasiva della degenerazione aterosclerotica precoce
che considerano le alterazioni funzionali e ultrastrutturali del
distretto vascolare. Vedi Tabella III). Va sottolineato, però,
che tali valutazioni a tutt'oggi non rappresentano in modo assoluto
(né nell'adulto ed ancora meno nel bambino) misure
certamente indicative nella valutazione della patologia
aterosclerotica. Di fatto la possibilità di valutare e
monitorare in modo non invasivo tale patologia così come
l'altrettanto potenziale capacità di individuare
popolazioni target (da avviare precocemente alla terapia stessa)
attraverso queste tecniche rappresenta un'opportunità
interessantein tale contesto terapeutico ma al momento, in ogni caso,
in assenza di chiare dimostrazioni di un significato predittivo di
alcune lesioni anatomiche documentate con tecniche di immagine,
rimane soltanto una ipotesi (suggestiva) di lavoro.
Tabella
III. Markers precoci di aterosclerosi
Misura
delle calcificazioni coronariche (mediante TAC)
|
Misura
della dilatazione flusso-mediata dell'arteria brachiale Valuta
la presenza di anomalie nel calibro vascolare e nella risposta
funzionale del vaso all'ischemia (ossido-nitrico mediata) come
indice di alterazione aterosclerotica precoce. Sia negli adulti
che nei bambini affetti da ICF è stata dimostrata la
capacità delle statine di migliorare tale parametro (+ 4%
rispetto ai soggetti randomizzati al placebo).
|
Misura
dello spessore intima-media a livello carotideo
L'aumento
di tale valore correla direttamente con un aumentato rischio di
patologia cardiovascolare. Negli adulti l'efficacia delle
statine nella riduzione di tale parametro appare indiscutibile e
dell'ordine del 40-50% nei soggetti affetti da ICF. Nei pazienti
pediatrici con ICF trattati tale efficacia appare di entità
minore ( - 2% rispetto a un incremento dell'1% nei soggetti non
trattati) e tale dato sembrerebbe ascrivibile al differente stadio
di progressione delle lesioni aterosclerotiche osservabile
nell'adolescente rispetto all'adulto.
|
RMN
Valuta
la distribuzione e le caratteristiche delle placche
aterosclerotiche a livello della carotide e dell'aorta
addominale come indicatore inferenziale delle lesioni coronariche. |
In
generale si tratta di farmaci ben tollerati e considerati sicuri
nell'adulto; le maggiori segnalazioni di effetti avversi riguardano
la potenziale epatotossicità e la tossicità muscolare.
Epatotossicità
Il rialzo
delle transaminasi epatiche (> 3 volte il valore nomale in 2
misurazioni consecutive) rappresenta un effetto comune (1-3% dei
pazienti in terapia) e transitorio delle statine. Tale condizione si
verifica di solito dopo i 90 gg di terapia ed è nella
stragrande maggioranza dei casi asintomatica. Esistono tuttavia casi
di insufficienza epatica fulminante su base idiosincrasica.
La
potenziale epatotossicità appare amplificata dall'uso di
statine lipofiliche ad alte dosi e/o dall'interazione farmacologica
con farmaci che agiscono sul sistema del citocromo P 450.
Nell'uso
pediatrico delle statine sono state riportati, in un periodo
osservazionale di 6 mesi-2 anni, percentuali simili a quelle
dell'adulto in termini di epatotossicità: 1-5% dei soggetti
possono presentare un rialzo asintomatico e reversibile delle
transaminasi epatiche.
Nella
pratica comune si consiglia di monitorizzare la funzionalità
epatica in corso di terapia con statine anche se l'utilità
di tale approccio di predire e/o prevenire un quadro di insufficienza
epatica acuta idiosincrasica appare assai dubbia.
Tossicità
muscolare
Comprende
uno spettro ampio di possibili disordini muscolari che vanno dalle
lievi mialgie fino alla rabdomiolisi massiva con conseguente
insufficienza renale e morte. A questo proposito si ricorda la nota
vicenda della Cerivastatina che è stata ritirata dal commercio
dopo l'evidenza di alcuni casi di rabdomiolisi fatale. Tale statina
aveva una potenziale tossicità muscolare 16-80 volte maggiore
rispetto alle altre.
L'esatto
meccanismo attraverso il quale si realizza la tossicità
muscolare non è ancora noto anche se sembra esser coinvolta la
deplezione dei metaboliti a valle (soprattutto l'ubiquinone
mitocondriale). E' noto che l'associazione con i fibrati aumenta
la potenzialità di danno muscolare.
In questo
senso i dati sull'uso pediatrico delle statine appaiono del tutto
rassicuranti (segnalazioni solo di lieve mialgia senza rialzo di
CPK).
Teratogenicità
E'
segnalata una potenziale teratogenicità delle statine: 31
eventi avversi su 214 gravidanze comprendenti morte fetale, deformità
degli arti, ritardo di crescita intrauterino, anomalie del SNC e
cardiache (l'uso è pertanto controindicato in gravidanza).
Tale potenzialità sembra essere riconducibile all'alterazione
di morfogeni sterolo-dipendenti.
Si
discute, inoltre, della possibilità che una terapia con
statine avviata in età pediatrica ed adolescenziale possa
interferire negativamente sulla crescita staturo-ponderale, sullo
sviluppo puberale e sulla maturazione ossea e cognitiva dei soggetti
trattati. I dati disponibili ad oggi, in questo senso, appaiono
rassicuranti ma va sottolineato ancora una volta come questi sino da
considerarsi non esaustivi e conclusivi in quanto gli studi
pediatrici fino ad ora condotti (per brevità di durata) non
appaiono adeguati per poter definire gli effetti a lungo termine di
tali farmaci (specie se si considera che l'avvio di tale terapia in
adolescenza espone il soggetto ad una dose cumulativa di gran lunga
superiore a quella dell'adulto).
L'associazione
con farmaci inibitori del citocromo P450 (macrolidi, antifungini,
antiretrovirali, calcio antagonisti e ciclosporina) può
aumentare la concentrazione sierica delle statine amplificandone i
potenziali effetti tossici, mentre l'associazione con farmaci
induttori dello stesso citocromo (rifampicina, barbiturici,
carbamazepina) ne riduce le concentrazioni sieriche. La Pravastatina
presenta un effetto di primo passaggio diverso e pertanto non si
dimostra significativamente influenzata da tali meccanismi. Essa
rappresenta, pertanto, il farmaco di scelta in caso di associazioni
farmacologiche potenzialmente sfavorevoli.
Nelle
conclusioni gli Autori sottolineano a gran voce la necessità
di disporre di dati di efficacia certa (riduzione di mortalità
e morbilità) delle statine in termini di prevenzione primaria
prima di pensare all'introduzione di tali farmaci in larga scala
nella popolazione pediatrica asintomatica ma ad alto rischio di
patologia cardiovascolare. D'altro canto affermano anche come la
precoce introduzione delle statine potrebbe offrire la possibilità
di una pesante riduzione del rischio di patologia cardiovascolare
(molto di più di quanto già osservato negli adulti)
proprio in relazione alla possibilità di controllare e/o far
regredire delle lesioni che appaiono di per sé in uno stadio
precoce di degenerazione.
Sarà
fondamentale, pertanto, individuare con certezza una popolazione di
soggetti a rischio considerando anche gli adolescenti affetti da
diabete di tipo 2 e da sindrome metabolica (che sembrano superare in
termini di rischio cardiovascolare l'Ipercolesterolemia Familiare)
o comunque tutti i soggetti portatori di più di un fattore di
rischio (iperlipidemia, ipertensione, intolleranza glucidica,
familiarità per eventi cardiovascolari precoci
) che
presentino l'evidenza di lesioni aterosclerotiche precoci (valutate
mediante i metodi non invasivi). Questi andranno considerati come i
veri candidati all'introduzione precoce della terapia con statine
sui quali valutare a lungo termine benefici e costi (soprattutto in
termini di sicurezza di utilizzo) di tale terapia.
Di fatto,
quindi, si tratta di un punto su
che lascia aperti ancora
alcuni interrogativi chiarendo, però, con decisione quale sia
la strada da percorrere: l'efficacia delle statine nella
popolazione adulta a rischio di patologia aterosclerotica appare
ormai pressoché indiscutibile ma tali dati (che non possono e
non devono essere estesi in modo inferenziale diretto all'età
pediatrica) devono ancora trovare altrettante conferme nel bambino
anche se le premesse ad oggi disponibili sia in termini di efficacia
che di sicurezza fanno ben sperare.
- American Academy of Pediatrics. National Cholesterol Education Program: report of the Expert Panel on Blood Cholesterol Level in Children and Adolescents. Pediatrics 1992;89:525-84.
- American Academy of Pediatrics, Committee on Nutrition. Cholesterol in childhood. Pediatrics 1998;101:141-47.
- Arambepola C, Farnet AJ, Perera R, et al. Statin treatment for children and adolescents with heterozygous familial hypercholesterolaemia: a systematic review and meta-analysis. Atherosclerosis 2006; doi:10.1016/j.atherosclerosis.2006.09.030 (article in press).
- Belay B, Belamarich PF, Tom-Revzon C. The use of statins in pediatrics: knowledge base,
- limitations, and future directions. Pediatrics 2007;119:370-80. http://www.pediatrics.org/cgi/content/full/119/2/370
- Bays H. Statine safety: an overview and assessment of the data-2005. Am J Cardiol. 2006; 97 (8A): 6C-26C.
- Buck ML. HMG-CoA reductase inhibitor for the tratment of hypercolesterolemia in children and adolescents. Pediatr Pharmacol 2002;8(9).
- http://www.healthsystem.virginia.edu/internet/pediatrics/pharma-news/v8n9.pdf.
- Cardiovascular Disease in the Young, with the Council on Cardiovascular Nursing. Circulation 2007;115(14):1948-67
- Hansson GK. Inflammation, atherosclerosis and coronary artery disease. N Engl J Med 2005;352:1685-95.
- McCrindle BW, Urbina EM, Dennison BA et al. Drug therapy of high-risk lipid abnormalities in children and adolescents: a scientific statement from the American Heart Association Atherosclerosis, Hypertension, and Obesity in Youth Committee, Council of McCrindle BW. Hyperlipidemiain children. Thrombosis Research 2006;118:48-58.
- Proposta di linee guida per la prevenzione dell'aterosclerosi in età pediatrica. Societa' Italiana di Nutrizione Pediatrica. http://www.clinped.unimi.it/lineegui.htm
- Wiegman A, et al. Efficacy and safety of statin therapy in children with familial hypercholesterolemia: a randomized controlled trial. JAMA 2004;292(3):331-7
- Williams CL, Hayman LL, Daniels SR et al. Cardiovascular health in childhood: a state for health professional for the committe on Atherosclerosis, Hypertension and Obesity in the Young (AHOY) of the Council on cardiovascular disease in the young, American Heart Association. Circulation 2002;106:143-60.
Vuoi citare questo contributo?
