Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Maggio 2006 - Volume IX - numero 5
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Valutazione
dell'obesità in età pediatrica: esperienza di un gruppo
di pediatri di famiglia di Palermo
ACP
Trinacria, Palermo
1Pediatra
di Famiglia Asl N. 6, Palermo
2Servizio
di Radiologia Ospedale Dei Bambini, Palermo
3Servizio
di Patologia Clinica Ospedale Dei Bambini-Arnas, Palermo
Indirizzo
per corrispondenza: ferraradnt@libero.it
PAEDIATRIC
OBESITY: A SURVEY AMONG FAMILY PAEDIATRICIANS IN PALERMO
Key
words
Childhood
obesity, Complications, Management, Family paediatricians
Summary
We
have studied 92 with overweight (BMI between 22 and 25) children
and adolescents or obese (BMI >25) referring to the 13 family
paediatricians of Palermo. The aim of the study was to estimate
the effectiveness of the interventions in the management of
obesity and in the prevention of its risks. In our patients the
most frequent health complications of obesity were: hepatic
steatosis of medium-serious degree (33%), reduced oral glucose
tolerance (17%), hypertension (13%), metabolic syndrome (10%).
Less of 25% of our patients has completed the follow-up and all
of them return to the initial BMI after 6 months. |
|
Negli
ultimi anni si è assistito a un aumento dell'obesità
in tutte le fasce di età. Circa il 7% della popolazione
mondiale è obesa e la percentuale dei soggetti in sovrappeso
è 2-3 volte maggiore. In Europa negli ultimi anni si è
riscontrato un incremento della percentuale degli obesi del 40%. In
Inghilterra nell'ultimo decennio, in bambini di età
prescolare con BMI >85 e >95 centile, l'aumento dell'obesità
è stato rispettivamente del 60% e del 70%(1). In Italia il
dato di prevalenza generale è del 15-20%, sino ad arrivare
nelle Regioni del Centro-Sud al 30-35%(2,3). Dal 1994 al 1999 gli
obesi sono aumentati del 25%. In USA l'obesità è una
vera piaga sociale: 1 statunitense su 4 ne è affetto e i
tentativi di risolvere tale problema stanno fallendo miseramente!(4).
Scopo dello studio è stato di valutare l'efficacia degli
interventi del Pediatra di Famiglia (PdF) nella gestione dei pazienti
con sovrappeso o obesità e nella prevenzione dei rischi legati
a queste condizioni.
Lo studio
è stato condotto nel 2003, in un arco di tempo di 6 mesi, da
13 PdF di Palermo, che hanno arruolato tutti i pazienti in sovrappeso
(BMI tra 22-25) o obesi (BMI >25), tra tutti quelli che
giornalmente si presentavano alla loro osservazione. Alla prima
visita è stata compilata una scheda clinica nella quale erano
riportati:
- dati anagrafici
- peso alla nascita
- tipo di allattamento e modalità del divezzamento
- sviluppo staturo-ponderale e psicomotorio
- familiarità per malattie cronico degenerative
- epoca di insorgenza di sovrappeso/obesità e incremento annuo del peso
- abitudini alimentari, stile di vita (sport, lettura e TV) e rendimento scolastico
- BMI pressione arteriosa
- valutazione dell'apparato genitale, osteo-articolare, della tiroide e degli organi ipocondriaci
- presenza di strie cutanee
Sono
stati quindi valutati i seguenti parametri di laboratorio, secondo le
correnti raccomandazioni in caso di obesità(5-7):
- glicemia
- trigliceridi
- colesterolo HDL
- AST e ALT
Tutti i
pazienti selezionati sono stati sottoposti a ecografia epatica. Dopo
il completamento degli accertamenti clinico-strumentali, è
stata eseguita una rivalutazione dei casi, è stata prescritta
una dieta ipocalorica e sono state date indicazioni su un corretto
stile di vita. Sono state infine programmate visite di controllo a 1,
3 e 6 mesi.
Sono
stati reclutati 92 pazienti: 43 femmine e 49 maschi, con un'età
media di 11 anni (range: 4,7-14,5 aa), con BMI medio di 28,4 e durata
media dell'obesità di 5 anni. La distribuzione dei pazienti
per sesso e grado di BMI è riportata nella Tabella
1.
BMI
>22 | BMI
>25 | Totale | |
Femmine | 11 | 32 | 43 |
Maschi | 12 | 37 | 49 |
Totale | 23 | 69 | 92 |
Familiarità
per una o più malattie cronico-degenerative era presente nella
quasi totalità (95,7%) del campione: malattie cardiovascolari
nel 50%, diabete mellito nel 56,8%, ipercolesterolemia familiare nel
21,6%, obesità nel 59%.
L'età
di insorgenza dell'obesità era così distribuita: fino
a 2 anni (insorgenza precoce) nel 18.2% del campione; 34 anni
(epoca di ingresso alla scuola materna) nel 17,0%; 5-6 anni (epoca di
ingresso alla scuola dell'obbligo) nel 34,1%; oltre 7 anni nel
30,7%.
Il 13%
dei pazienti presentava valori di PA > 95°cntl. Intolleranza
glucidica (glicemia basale, curva da carico orale di glucosio,
insulinemia patologici) era presente nel 17,4%; alterazioni del
metabolismo lipidico (trigliceridi >95°cntl,
ipercolesterolemia, HDL colesterolo < 5°cntl) sono state
evidenziate nel 43,4% dei casi.
Il 26,1 %
dei pazienti presentava valori di AST/ALT >40 UI/L (aumento
isolato di ALT nel 19,6%).
Come
suggerito dalla letteratura per la prevalenza della sindrome
metabolica (definita per la presenza di almeno 3 su 5 parametri
clinici e/o di laboratorio: BMI >97° cntl, trigliceridemia
>95° cntl, intolleranza glucidica, HDL colesterolo <
5°cntl, PAO >95°cntl)(8), i pazienti sono stati suddivisi
in due gruppi per peso alla nascita inferiore o superiore a 3 kg. Non
abbiamo evidenziato differenze significative nei parametri
clinico-metabolici studiati fra i due gruppi; tutti i 9 casi di
sindrome metabolica conclamata appartenevano al gruppo di soggetti
con peso alla nascita >3kg.
Lo studio
ecografico del fegato ha evidenziato 62 pazienti con steatosi: 32 di
grado lieve (S1), 16 di grado medio (S2) e 14 con steatosi grave
(S3); inoltre 4 pazienti con S2 e 9 con S3 presentavano anche valori
aumentati di ALT e/o AST (Figure 1 e 2).
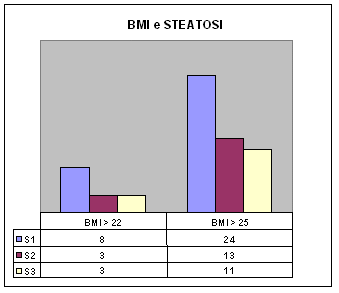 | Figura
2
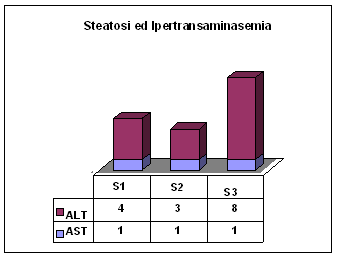 |
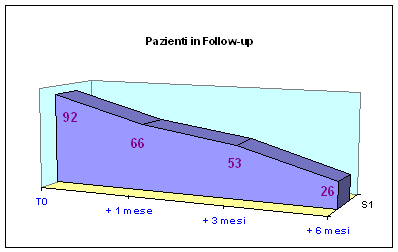
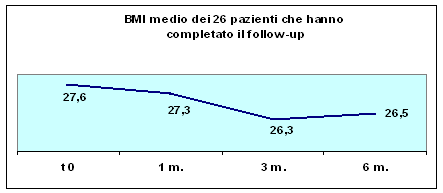
Tutti
i 92 pazienti reclutati erano stati invitati a controlli periodici a
1, 3 e 6 mesi, per valutare l'efficacia del programma di educazione
alimentare proposto. (Tabella 2; Figure
3 e 4).
TO | +
1 mese | +
3 mesi | +
6 mesi | |
Pazienti | 92 | 66 | 53 | 26 |
Media
BMI | 28,44 | 26,82 | 26,04 | 26,33 |
Tabella
2. Variazione del BMI nel Follow-up
Figura
3
Figura
4
Discussione
L'obesità
in età evolutiva è la patologia più frequente
nei paesi ad alto livello socio-economico. Anche in Italia, così
come nella maggior parte dei paesi industrializzati, numerosi lavori
scientifici hanno evidenziato un incremento netto dell'obesità
in età evolutiva, più spiccato nella nostra penisola
nelle regioni centro-meridionali rispetto al nord(9,10). La maggior
parte degli studi riguarda però casistiche selezionate
relative a pazienti seguiti presso centri di riferimento di II°
livello. L'originalità della nostra ricerca è legata
al fatto che il contributo deriva dall'attività di 13 PdF,
precedentemente aggiornatisi sull' argomento attraverso l'analisi
della letteratura(5,11-15) vagliata in più incontri precedenti
l'inizio dello studio, operanti sul territorio di Palermo e
provincia, i quali hanno selezionato, nell'anno 2003, soggetti di
età compresa fra i 2-14 anni, in sovrappeso e/o francamente
obesi, fra coloro che giornalmente afferivano ai loro ambulatori per
le più svariate patologie. L'obiettivo principale dello
studio è stato quello di valutare l'efficacia degli
interventi degli operatori pediatri di primo livello, con particolare
attenzione rivolta ai bambini e adolescenti obesi con
complicanze(5-8). Questi soggetti sono stati indirizzati presso il
centro ospedaliero di secondo livello, per avviare una modalità
di gestione collaborativa (collaborative management).
Il
follow-up stabilito nei termini di sei mesi è certamente un
limite criticabile della ricerca stessa, ma in considerazione del
fatto che l'intervento sui soggetti obesi in età pediatrica
è costellato da un'elevata percentuale di insuccessi per la
multidisciplinarità degli interventi richiesti, ci è
sembrato un obiettivo minimo perseguibile l'individuazione e la
gestione dei pazienti con complicanze. Le conclusioni che il lavoro
stesso ci ha indicato, erano da noi preventivamente attese, in quanto
il nostro intervento, seppure supportato da forti motivazioni, e
consolidato da materiale cartaceo consegnato ai genitori, in cui
venivano indicati i trattamenti dell'obesità (dieta e
promozione di adeguati stili di vita)(15), è risultato
certamente tardivo e per questo complessivamente poco efficace. Ma
quale può essere il ruolo del PdF nella prevenzione e nel
trattamento dell'obesità? Fondamentale è la
promozione dell'allattamento materno(14), di un corretto
divezzamento(16,17) (l'eccesso di proteine introdotte stimola la
sintesi proteica e degli adipociti e quindi la correzione di tale
eccesso fa parte di una buona pratica medica che deve essere
perseguita). Se l'eccesso ponderale supera il 30-40% o se siamo già
in presenza di complicanze metaboliche, si proporrà una dieta
riducendo del 30% l'introito calorico rispetto ai LARN, con
l'obiettivo di perdere dai 2 ai 4 kg/mese(15).
La
consapevolezza della scarsa efficacia del solo intervento medico
nella gestione dell'obesità, che richiede invece interventi
plurimi di altri organismi e istituzioni (Box 1),
non deve costituire un alibi per giustificare un non intervento da
parte del PdF. Ruolo determinante del PdF è quello di fungere
da educatore alimentare di tutto il nucleo familiare e di
promotore di corretti stili di vita. Altri livelli di intervento
riguardano l'attenzione alla promozione dell'attività
fisica (almeno 3 h/settimana di attività sportiva non
agonistica), alla educazione al movimento (salire e scendere
giornalmente le scale a piedi, non usare l'ascensore, camminare
molto a piedi), alle indicazioni temporali relative all'utilizzo di
TV e/o video-giochi, e/o computer, ai consigli relativi al tipo di
merende da utilizzare negli intervalli tra i pasti principali
(frutta, yogurt, crackers)
Box 1
GRAVIDANZA
PERIODO
POSTPARTUM E INFANZIA
ABITUDINI
FAMILIARI
SCUOLA
COMUNITA'
ISTITUZIONI
SANITARIE
INDUSTRIA
MINISTERO
DELLA SALUTE
Consensus
Development on Childhood Obesity. Journal of Clinical
Endocrinology and Metabolism 2005;90(3);1878-87 |
Per approfondire le problematiche relative allepidemiologia, diagnosi e gestione dellobesità consigliamo la lettura della Consensus Conference (a cura di R Capanna e F Chiarelli) pubblicata su Medico e Bambino 2005;24(8):513-525
- Bundred P, Kitchiner D, Buchan I. Prevalence of overweight and obese children between 1989 and 1998. Population-based series of cross-sectional studies. BMJ 2001;322(7282):326-8.
- Esposito Del Ponte A, Contaldo F, et al. High prevalence of overweight in children population living in Naples (Italy). Int J Obes Relat Metab Disord 1996;20:283.
- Garavaglia M, Piatti L, Ceratti F, Brambilla P, Rondanini GF, Chiumello G. Indagine epidemiologica su 12.345 bambini e adolescenti della zona 20 di Milano e intervento di educazione alimentare nei casi di obesità. Atti del 33° Congresso Nazionale S.I.I.M.P.S.P. (Milano, 26-29 aprile 1988)
- Ogden CL, Flegal KM, Carrol MD, Johnson CL. Prevalence and trends in overweight among US children and adolescents, 1999-2000. JAMA 2002;288:1728-32.
- Ministero della Salute-Alimenti, Nutrizione e Sanità Pubblica-Linee Guida per la diagnosi e il trattamento dell'obesità essenziale infantile.
- Iughetti L, Bacchini E, Dodì I, Bianchi A, Caselli G, Cozzini A, Ottaviani A, Bernasconi S. Liver dysfunction in obese children and adolescents. Med Surg. Ped. 1996;18:57-59.
- Franzese A, Vajro P, Argenziano A, Puzziello A, Iannuci MP, Saviano MC, Brunetti F, Rubino A. Liver Involvement in Obese Children Ultrasonography and Live Enzyme levels at Diagnosis and During follow-up in an Italian Population. Digestive Diseases and Sciences 1997;42:1428-32
- Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report . Circulation 2002;106:3143-421.
- Baglio G, Caroli M, Grandolfo ME, Stazi MA. Epidemiologia dell'obesità in età evolutiva. Ital J Pediatr 1998; 24: 3-9
- Maffeis C, Schutz Y, Piccoli R, Gonfiantini E, Pinelli L. Prevalence of obesity in children in north-east Italy. Int J Obes 1993;17 (5):287-94
- PROGRAMMA NAZIONALE LINEE GUIDA Parte C. Patologie metaboliche, nutrizionali e ambientali. Capitolo 21: Screening per l'obesità
- Barlow SE, Dietz WH. Obesity Evaluation and Treatment: Expert Committee Recommendation. Pediatrics 1998;102(3):E29.
- Edmunds L, Waters E, Elliott EJ. Evidence based management of childhood obesity. BMJ 2001;323:916-19
- Panizon F. Novità in Pediatria pratica 2000-2001. Medico e Bambino 2001, Anno XX; suppl. al n. 10, 31 dicembre 2001,pag. 27-30.
- Pinelli L, et al. L'obesità in età evolutiva: stato dell'arte. Ital J Pediatr 1999;25:481-88 .
- Rolland-Cachera MF, Deheeger M, Bellisle F. Nutrient balance and android body fat distribution: why not a role for protein? Am J Clin Nutr 1996;64(4):663-4
- Beelu R, Riva E, Ortisi MT, De Notarsi R, Bonacina M, Luotti D, Giovannini M. Preliminary results of a nutritional survey in a sample of 35,000 Italian schoolchildren. J Int Med Res 1996;24(2):169-84.
Vuoi citare questo contributo?