Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Maggio 2006 - Volume IX - numero 5
M&B Pagine Elettroniche
Il punto su
Obesità
infantile e funzionalità respiratoria
Clinica
pediatrica IRCSS Burlo Garofolo, Università di Trieste
Indirizzo
per corrispondenza:chiara.zanchi@libero.it
Obese
children have more respiratory symptoms than their normal weight
peers and respiratory related pathology increases with increasing
weight1
È
questa l'affermazione d'esordio di una interessante review
pubblicata su Archives of Disease in Childhood e che apre la
scena a una serie di problematiche respiratorie che possono
coinvolgere il bambino obeso: l'accumulo di grasso corporeo altera
in modo più o meno marcato l'anatomia dell'apparato
respiratorio a più livelli, conducendo a una alterazione della
meccanica respiratoria. Si assiste pertanto a variazioni patologiche
dei volumi e dei flussi polmonari e probabilmente anche ad
alterazioni della reattività delle vie aeree e della risposta
chemorecettoriale agli stimoli respiratori di ipossia e ipercapnia1.
L'obesità
pediatrica è attualmente considerata il maggiore problema di
salute pubblica e i dati di molti studi osservazionali mostrano
un aumento di tale patologia, negli ultimi decenni, in tutte le fasce
d'età: il 7% della popolazione mondiale è obesa;
negli USA la prevalenza di bambini in sovrappeso è triplicata
negli ultimi 20 anni; in Europa la prevalenza di obesità
infantile va dal 10-20% nelle regioni del nord al 20-40% nelle città
del bacino Mediterraneo2.
Il modo
più semplice per valutare la presenza di eccesso di peso e il
suo grado è il calcolo del BMI (peso (kg)/ altezza2 (m2));
mentre nell'adulto si fa riferimento a valori assoluti (obesità
= BMI ≥30 kg/m2) nel bambino è più corretto basarsi
su curve di accrescimento specifiche per sesso e per età,
definendo l'obesità come BMI>95°centile e il
sovrappeso come BMI tra l'85°-95° centile1.
L'eccesso di peso può creare problemi sia a livello di alte
che di basse vie respiratorie e il pneumologo risulta essere sempre
più coinvolto nella gestione del bambino obeso.
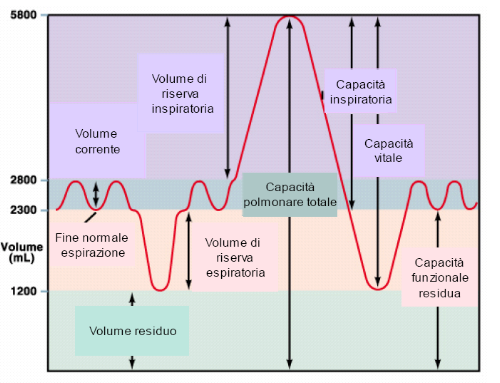 Iproblemi a livello delle
basse vie aeree sono sostanzialmente gli stessi a cui può
andare incontro l'obeso adulto e sono legati per lo più ai
depositi di grasso su torace e addome che tendono a limitare
l'espansione della parete toracica e l'escursione del diaframma,
riducendo la compliance toracica e aumentando il carico di lavoro
necessario per la respirazione (soprattutto in posizione supina!). Ne
risulta, in primo luogo, una riduzione del Volume di Riserva
Espiratorio (ERV, massima quantità d'aria che può
essere ancora espirata dopo un espirio normale) e della Capacita
Funzionale Residua (FRC=ERV+RV), ma in alcuni casi anche della
Capacità Polmonare Totale e della Capacità Vitale (il
RV viene solitamente mantenuto).
Nell'obesità
grave possono diminuire anche i volumi polmonari dinamici, FEV1 e
CVF, ma il loro rapporto rimane invariato inquadrando la patologia
respiratoria di questi pazienti nell'ambito delle forme
prevalentemente restrittive1,3 I dati disponibili in
ambito pediatrico sono scarsi: uno studio condotto recentemente da
Li, et al. su 64 bambini affetti da obesità primitiva (BMI
medio=30,1 kg/m2) ha identificato come alterazioni più comuni
la riduzione della Capacità Funzionale Residua (46% dei
soggetti studiati) e la riduzione della diffusione dei gas al test di
DLco (33% dei soggetti in esame), quest'ultima legata
verosimilmente al deposito di lipidi nell'interstizio polmonare e
alla riduzione della superficie alveolare4. Era presente
una correlazione negativa tra l'alterazione dei volumi statici e la
massa grassa quantificata con la DEXA, ma non tra questa e la
riduzione della DLco; questo potrebbe far ipotizzare che la riduzione
dei volumi polmonari statici sia correlato solo all'effetto della
massa, mentre che il deficit di diffusione dei gas sottenga altri
fattori e meccanismi fisiopatogenetici più complessi4.
La
perdita di peso conduce a un miglioramento globale della funzionalità
polmonare, suggerendo che tutte queste alterazioni siano
reversibili1.
Anche
l'anatomia delle alte vie aeree è modificata nel
soggetto obeso, adulto o bambino che sia: l'infiltrazione grassa
dei muscoli ne riduce il lume e i depositi grassi nel sottocutaneo
esercitano una compressione sulle strutture regionali. Queste
alterazioni assumono un peso maggiore sulla dinamica respiratoria del
bambino che, già di per sè ha delle vie aeree
fisiologicamente più strette e spiegano il motivo per cui
questi bambini sono più predisposti ad avere disturbirespiratori ostruttivi nel sonno (DROS), giungendo talvolta a
quadri gravi quali la Sindrome delle Apnee Notturne. Un sonno
disturbato dalla presenza di risvegli arousal ha un impatto negativo
sulla vita sociale del bambino che, non riposando adeguatamente di
notte, tenderà ad addormentarsi di giorno, a essere nervoso,
iperattivo, meno attento, potrà soffrire di cefalea e ridurre
il rendimento scolastico. L'obesità è il fattore di
rischio meglio conosciuto di OSA non solo nel bambino, ma anche
nell'adulto: il deposito di grasso su ugola e palato molle e a
livello di muscoli del collo e del faringe, contribuiscono a
restringere il lume delle alte vie aeree. Uno studio americano su 273
bambini (età media 2-18aa, con familiarità per OSA) ha
evidenziato una prevalenza di obesità tra bambini con OSAS del
28% (veniva definito obeso ogni soggetto con BMI>28 kg/m2 a
qualsiasi età, senza tener conto della curva dei centili del
BMI); il medesimo studio ha però messo in evidenza anche un
aumento del rischio di OSA del 12% per ogni aumento di 1 kg/m2 in
BMI5,6.
Unaassociazione ancora molto dibattuta è quella traobesità e asma: la prevalenza di entrambe le patologie
è aumentata sia negli adulti che nei bambini suggerendo la
presenza di un legame tra le due. Molti studi indicano una
associazione tra BMI e asma, o meglio tra BMI e sintomi dell'asma,
in particolare wheezing. Ci si chiede se i bambini obesi siano più
predisposti ad avere l'asma o se siano semplicemente più
predisposti ad avere una malattia respiratoria caratterizzata da una
aumentata sensibilità delle vie aeree periferiche (forse
perchè di calibro ridotto), con sintomi simili a quelli
dell'asma (respiro sibilante, tosse, dispnea, senso di costrizione
toracica.) scatenati magari anche da altri fattori (l'obeso ha più
reflussi gastro-esofagei e anche questi possono scatenare o aggravare
la sintomatologia respiratoria), ma non etichettabile come asma vero
e proprio e forse reversibile con la perdita di peso1.
È
stato anche ipotizzato che l'asma potesse predisporre all'obesità
riducendo la capacità di svolgere attività fisica.
D'altra parte ricerche recenti hanno suggerito che sarebbe
l'obesità a precedere lo sviluppo della sintomatologia
dell'asma: uno studio di coorte retrospettivo condotto su 907
bambini dall'età di 8 a 10 anni ha trovato un aumento
statisticamente significativo tra prevalenza di asma e wheezing nei
bambini obesi (BMI>95°centile) con una relazione lineare tra
variazione di BMI e asma/wheezing (studio gravato, a giudizio degli
autori, da bias diagnostici)7. Un altro gruppo di lavoro
ha invece recentemente portato a termine una valutazione più
completa: in un campione di 5984 bambini è stato valutato il
BMI, la presenza di sintomi correlabili all'asma e il FEV1 alla
spirometria. I risultati sono stati interessanti: sono di più
gli obesi (BMI>95°centile) che riferiscono wheezing rispetto
ai non obesi (14,5% vs 10,5%); la diagnosi di asma viene fatta più
spesso tra gli obesi (7,2% vs 3,9%); i farmaci inalatori sono
utilizzati di più dai bambini obesi (15,9% vs 8,8%), ma
l'ipereattività bronchiale era significativamente più
frequente tra gli asmatici non obesi rispetto agli asmatici obesi
(51,4% vs 27,8%).
Forse,
come già accennato, la malattia respiratoria del bambino
obeso, pur avendo una clinica sovrapponibile a quella dell'asma,
non è vera asma.8 I meccanismi che legherebbero le due
malattie non sono ancora chiari. Sembrano essere coinvolti fattori
meccanici (legati ancora una volta all'accumulo di grasso),
infiammatori (l'aumento dei livelli di leptina e di citochine
proinfiammatorie come IL-6 e IL-1 nei soggetti obesi potrebbe
aumentare la flogosi delle vie aeree) e genetici (legati
all'espressione dei recettori degli estrogeni e dei β-recettori).
La maggior frequenza di sintomi asmatici nel bambino obeso potrebbe
essere spiegata anche da fattori correlati allo stile di vita, ovvero
alla ridotta attività fisica (l'esercizio aerobico attenua
l'entità della flogosi bronchiale nell'animale da
esperimento sensibilizzato all'ovoalbumina ed esposto ad aerosol
con questa sostanza; inoltre, diminuisce il livello di IgE specifiche
e riduce la traslocazione nucleare di NFkb), e a una dieta scorretta,
carente in acidi grassi buoni come gli omega3 (si è visto che
l'assunzione di olio di pesce riduce la comparsa di segni
respiratori nei bambini asmatici). Le ipotesi sono molte, ma
l'importanza relativa ad ognuna di esse rimane in ogni caso ancora
poco conosciuta7,9.
Una
recente meta-analisi (Arch Dis Child;Apr) ha fornito una stima
del rischio di sviluppare asma nei bambini in sovrappeso (BMI≥85°)
e nei bambini con elevato peso alla nascita (≥3,8 kg oppure
Ponderal Index ≥2,5 g/cm3 o ≥27 kg/m2); il lavoro, che ha
combinato i risultati di 12 studi (9 riguardanti l'effetto del peso
elevato alla nascita sul rischio di sviluppare asma e 4 la
correlazione tra il medesimo outcome e sovrappeso in età
scolare), ha concluso che l'eccesso ponderale nei bambini in età
scolare aumenta il rischio di sviluppare asma di circa il 50%
(RR=1,5; IC al 95% 1,2-1,8; vedi
Figura).
Figura
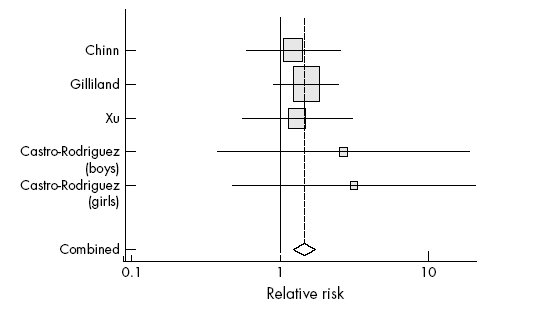
L'effetto di un peso elevato alla nascita sembra essere
meno pronunciato, ma ancora molto significativo, con un RR di 1,2 (IC
al 95% 1,1-1,3), se paragonato al rischio di sviluppare la malattia
nei bambini con normale peso alla nascita10. Secondo gli
Autori, per valutare il reale peso dell'obesità sulla
patogenesi dell'asma, distinguendolo da quello degli altri fattori
di rischio (atopia, familiarità, inquinamento, fumo di
sigaretta
) potrebbe essere utile uno studio prospettico che segua
una numerosa coorte di bambini dalla nascita fino all'adolescenza,
valutando a intervalli di tempo regolari peso, altezza, comparsa di
sintomi correlabili all'asma e FEV1. Sarebbero utili anche le
informazioni riguardanti il tipo di alimentazione, l'esposizione al
fumo ed eventuali sintomi e segni di atopia e gastrointestinali. Un
lavoro di condotto in questo modo potrebbe portare a far maggior
chiarezza sui meccanismi che legano l'asma all'eccesso di peso10.
Esiste un'altra patologia respiratoria correlata all'obesità,
ovvero la Obesity Hypoventilation Syndrome, conosciuta
anche come Pickwickian Syndrome e definita come
l'associazione tra obesità e ipercapnia arteriosa (PaCO2 >45
mmHg) durante il giorno in assenza di altre cause di ipoventilazione.
La clinica è caratterizzata da ipersonnolenza, stanchezza e
cefalea diurna come nelle OSA, ma questi soggetti hanno una
ipercapnia e ipossia cronica durante tutto il giorno, associata a
policitemia. L'evoluzione è verso l'ipertensione polmonare
e il cuore polmonare. Durante la notte ipoventilano anche senza avere
OSA.
Gli studi
in letteratura si riferiscono soprattutto agli adulti, forse perchè
si tratta di un disturbo associato solo a quadri di obesità
molto gravi (BMI> 50 kg/m2); è comunque da ricordare visto
che il problema dell'obesità infantile sta diventando sempre
più importante: non possiamo escludere di poterci trovare di
fronte a questo quadro anche nel bambino obeso. Le cause sono ancora
poco conosciute, probabilmente la compressione meccanica causata
dall'estrema obesità causa inizialmente disturbi respiratori
durante il sonno, uno stato di ipossia e ipercapnia cronici che, per
compenso, portano a una riduzione della sensibilità dei
chemocettori. La leptina sembra avere un ruolo esercitando un
controllo negativo della ventilazione direttamente a livello
centrale1,11,12. Il fatto che la ventilazione non invasiva
notturna ripristini una adeguata sensibilità chemorecettoriale
e che la riduzione del peso migliori il quadro supporta l'ipotesi
che sia una disfunzione secondaria, non una disfunzione neurologica
primitiva. A questo punto sembra banale dire che è di
fondamentale importanza la prevenzione dell'obesità, e
quindi la capacità del pediatra di identificare i bambini in
sovrappeso e di intervenire prima che diventino obesi. Ciò che
preoccupa è che questa condotta non è la regola. Un
recente studio retrospettivo ha messo in evidenza che la maggior
parte dei bambini in sovrappeso non viene diagnosticata, pertanto non
riceve consigli nutrizionali e raccomandazioni adeguate: i bambini
che vengono trascurati di più sembrano essere, secondo
questo studio, quelli più piccoli (di età inferiore a 5
anni) e quelli con un BMI tra l'85% e il 94%, quindi in sovrappeso
e a rischio di diventare obesi. Gli Autori dello studio propongono la
stesura di chiare linee guida che siano d'aiuto al pediatra nella
diagnosi e nella gestione dei bambini a rischio di obesità13.
Bibliografia
1. Deane
S, Thomson A. Obesity
and the pulmonologist. Arch Dis Child 2006;91:188-91.
2.
Chiarelli F., Capanna R. L'obesità
in età pediatrica. Medico e Bambino 2005;24(8):513-25.
3. Steven
E, Weinberger, Drazen. Disturbi della funzione ventilatoria.
Harrison. Principi di Medicina Interna XV ediz; 250(2):1685-93.
4. Li AM,
Chan D, Wong E, Yin J, Nelson EAS, Fok TF. The
effects of obesity on pulmonary function. Arch Dis Child
2003;88:361-63.
5.
Redline S, Tishler PV, Schluchter M et al. Risk
factors for sleep-disordered breathing in children. Association
with obesity, race, and respiratory problems. Am J Respir Crit Care
Med 1999;159:1527-32.
6. Wing
YK, Hui SH, Pak WM et al. A
controlled study of sleep related disordered breathing in obese
children. Arch Dis Child 2003; 88:1043-47.
7. Sulit
LG, Storfer-Isser A, Rosen CL, et al. Associations of obesity,
sleep-disordered breathing, and wheezing in children. Am J Respir
Crit Care Med 2005;171:659-64.
8. Bibi
H, Shoseyov D, Feigenbaum D. The
relationship between asthma and obesity in children: is it real
or a case of over diagnosis? J Asthma 2004;41(4):403-10.
9.
Panizon F. Allergia e asma. Asma, obesità, attività
fisica e dieta. Medico e Bambino 2005;24 suppl al n°10:7.
10.
Flaherman V, Rutherford GW. A
meta-analysis of effect of high weight on asthma. Arch Dis Child
2006;91(4):334-39
11. Olson
AL, Zwillich C. The
obesity hypoventilation syndrome. Am J Med 2005 Sep;118(9):948-56
.
12. Yee
BJ, Cheung J, Phipps P et al. Treatment
of obesity hypoventilation syndrome and serum leptin. Respiration
2005 Sep20;[Epub ahead of print]
13. Riley
MR, Bass NM, Rosenthal P et al. Underdiagnosis of pediatric obesity
and underscreening for fatty liver disease and metabolic syndrome by
pediatricians and pediatric subspecialists. J Pediatr
2005;147(6):839-42.
|
Vuoi citare questo contributo?
