La malaria è la diagnosi più frequente nei casi di febbre in viaggiatori da zone tropicali.CARATTERISTICHE DEI CASI NOTIFICATI IN ITALIA
Popolazione colpita: 27% italiani viaggiatori, il 73% stranieri viaggiatori (di cui 96% africani (2000). Alcuni casi sporadici descritti in immigrati cinesi da immigrazione clandestina attraverso Africa).
Casi d'importazione: 99.7 % (93% Africa, 4% Asia, 3% America Latina, <1% Oceania).
Casi contratti in Italia: 0.3% (8 casi da trasfusione, 2 contaminazione accidentale siringhe da tossicodipendenti, 1 contaminazione accidentale siringhe da personale sanitario, 9 classificati come criptici (2 da aeroporto e 7 da bagaglio), 1 caso trasmesso da anofele indigene da reservoir umano (in Maremma).
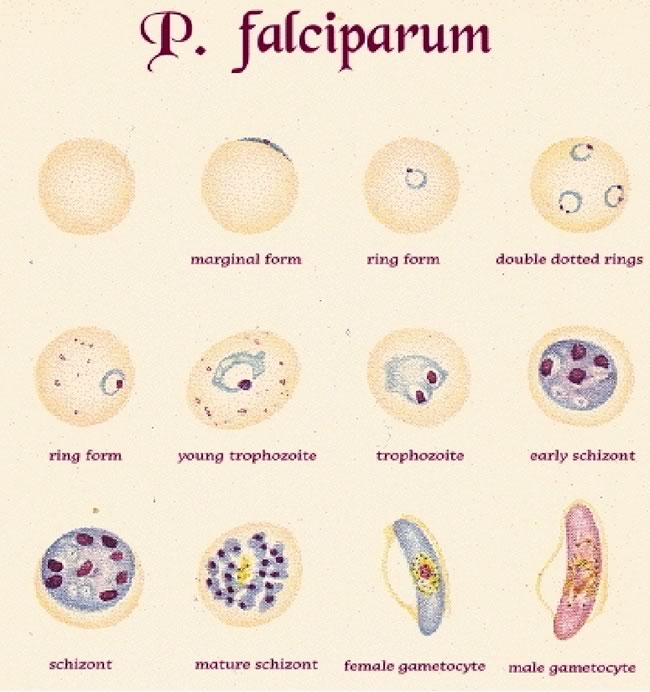
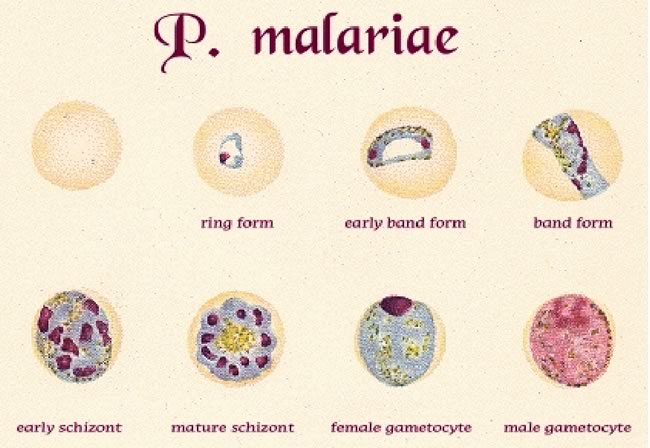
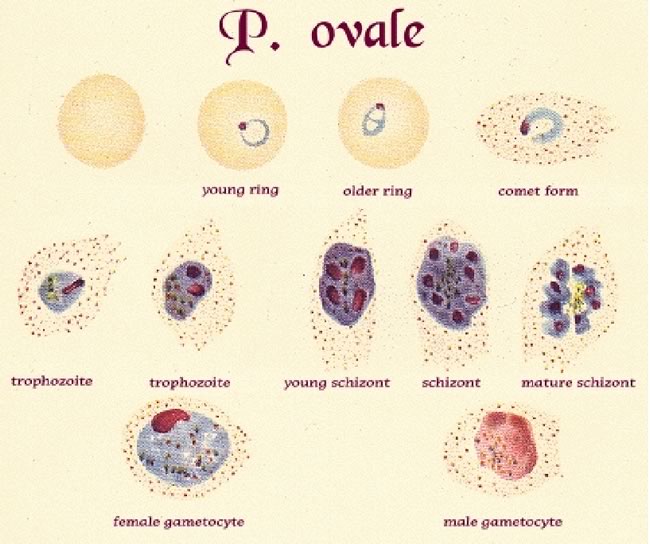
L'agente eziologico è soprattutto il P.Falciparum (84%), seguito da P.Vivax (8%), P.Ovale (5%), P.Malariae (2.%), infezioni miste (1.9%) (anni '99-‘00)
Mortalità: nel 0.4% ( 199)-2000)
Fattori di rischio per il decesso: rifiuto o ritardo nella valutazione medica; misdiagnosi, errori nella chemioprofilassi (eseguita in solo il 4% dei casi vs 22% inadeguata, 74% nessuna profilassi)
Negli ultimi anni sono stati notificati all'ISS circa 1000 casi/anno (rispetto a <100 casi 1985)La maggior parte dei casi sono da P FalciparumLA MALARIAL'agente eziologico della malaria è un parassita appartenente alla famiglia dei Plasmodi. I parassiti patogeni per il genere umano sono quattro:- Plasmodium Falciparum, può causare malaria lieve o severa, (possibili complicanze multiorgano, possibile localizzazione cerebrale, alta mortalità, in particolare in bambini <5 anni ed in gravidanza).
- Plasmodium Vivax, Plasmodium Malariae, Plasmodium Ovale, causano malaria solitamente lieve (febbre,anemia, splenomegalia, ittero lieve).
Il Plasmodium Falciparum ed Plasmodium Vivax ed il Plasmodium Ovale, causano la malaria “terzana” (rispettivamente “maligna” e “benigna”), il Plasmodium Malariae causa della malaria quartana “ benigna”. In realtà il fenomeno di ciclizzazione della febbre è più spesso tardivo, secondario alla sincronizzazione dei cicli riproduttivi, e di raro riscontro in caso di inoculi multipli. Non è quindi non è un segno utile in fase acuta per orientare la diagnosi.TRASMISSIONE E PERIODO D'INCUBAZIONELatrasmissione del Plasmodium è causata dalla puntura della zanzara femmina infetta del genere Anopheles. Esistono diversi speci di Anophele a seconda delle regioni geografiche, con comportamenti diversi, solitamente comunque pungono al tramonto, durante la notte e all'alba.Altre vie di trasmissione, seppur rari, possono essere l'emotrasfusione, l'uso di aghi e siringhe contaminate, e la forma congenita.Ilperiodo d'incubazione (intervallo puntura-sintomi clinici) varia a seconda della specie:- P. Falciparum: 7-30 giorni. L'infezione, se non trattata, può ripresentarsi nel corso di 1 anno, per la presenza di una piccola quantità di parassiti ancora in circolo; poi si esaurisce spontaneamente. Questo fenomeno si chiama recrudescenza.
- P. Vivax ed Ovale: 8-14 giorni. L'infezione può recidivare periodicamente ma irregolarmente per un periodo sino a 5 anni. Si tratta di vere recidive dovute alla presenza deforme dormienti ( hypnozoiti), che necessitano di trattamento specifico.
- P. Malariae: 7-60 giorni. L'infezione, se non trattata può ripresentarsi per un periodo sino a 40 anni. Si tratta anche in questo caso di una recrudescenza.
Il periodo d'incubazione dipende inoltre dall'eventuale assunzione di profilassi e nel caso di trasfusione dalla carica parassitica trasfusa.IL SOSPETTO CLINICOLa malaria è una malattia comune, potenzialmente mortale, in molti paesi tropicali e subtripocali. E' attualmente endemica in oltre 100 paesi, visitati da oltre 125 milioni di viaggiatori internazionali ogni anno. In numero di casi di malaria riportati in Italia è di circa 1000 casi/anno.In età infantile la malaria è una condizione rapidamente ingravescente ad alta mortalità e a rischio di sequele. Nei bambini l'evoluzigne in malaria cerebrale può avvenire in 24-48h dall'insorgenza della febbre, con mortalità descritta del 20%, rischio di sequele con deficit psicomotori del 10%. Per queste ragioni il sospetto di malaria dovrebbe sempre far parte della diagnosi differenziale dei casi di febbre in viaggiatori entro 3 mesi la partenza da zone endemiche (Figura 1 -Tabella 2) e nel sospetto la ricerca del parassita dovrebbe essere eseguita con urgenza.I sintomi iniziali della malaria possono essere lievi, simil-influenzali, come febbre, brivido, mal di testa, dolori muscolari, vomito, tosse, diarrea, dolori addominali. In questa fase è utile ricercare la splenomegalia ed i segni di anemia che, se presenti, aumentano il sospetto clinico. Per tale ragione i bambini con sospetto di malaria dovrebbero essere valutati rapidamente.La diagnosi di malaria dovrebbe essere inoltre considerata nei soggetti con febbre di origine sconosciuta, indipendentemente dalla storia di viaggi, per la possibilità più remota ma esistente di malaria acquisita in loco: da aeroporto, da bagaglio, da trasfusioni, da siringhe infette, da anophele autoctona (tutte evenienze comunque rare).La malaria ha un periodo di incubazione minimo di 7 giorni. Per tale motivo ogni malattia febbrile insorta 7 gg prima dal primo possibile contatto con la malaria non è da considerare come malaria. La malaria è solo in casi molto rari afebbrile. Generalmente nei lattanti (<4-6 mesi) figli di donne immuni la malaria ha decorso più benigno per la presenza di anticorpi protettivi.Anamnesi:- Provenienza: Viaggi recenti in zone a rischio + (viaggi recenti di conviventi =possibile malaria da “bagaglio”)
- Durata della febbre ed andamento + presenza di altri sintomi/segni: debolezza, brividi, dolore addominale, vomito, cefalea, ematuria, alterazione dello stato di coscienza, distress respiratorio.
- Età (in provenienti da zone endemiche età<5aa maggior rischio di complicanze
- Episodi di malaria precedenti (per valutare lo stato di immunità
- Chemioprofilassi + profilassi fisica (uso repellenti e zanzariera)
- Terapie somministrate: antipiretici e antimalarici
- Anemia Falciforme (se omozigote alto rischio di mortalità, se eterozigote fattore protettivo)
- Deficit di G6PD (primachina può precipitare l'emolisi; usare chinina, clorochina)
- Epilessia (no clorochina né meflochina
- Psoriasi (clorochina può esacerbarla)
Valutare anche per storia di trasfusioni o uso siringhe possibilmente infettePrima valutazione:ABC, parametri vitali, Valutazione dello stato di coscienza (GCS), stato generale di salute, idratazione, diuresi, glicemia.Assistenza immediata:ABC rianimazione, Trattamento convulsioni, Correzione ipoglicemia, Antipiretico, Correzione bilancio idro-elettrolitico, Correzione anemia, Considerare terapia antibiotica empirica (se stato settico/se pz incosciente e controindicazioni a PL)Esami raccomandati di base all'ingresso :- Esame emocromo citometrico (Hb, Hct, PLT)
- Glicemia (frequente ipoglicemia in corso di malaria, esacerbata dal chinino)
- Profilo biochimico generale (elettroliti, creatinina, transaminasi, bilirubina)
- Prelievo per striscio sottile e goccia spessa
- Considerare puntura lombare se sospetto meningite batterica associata
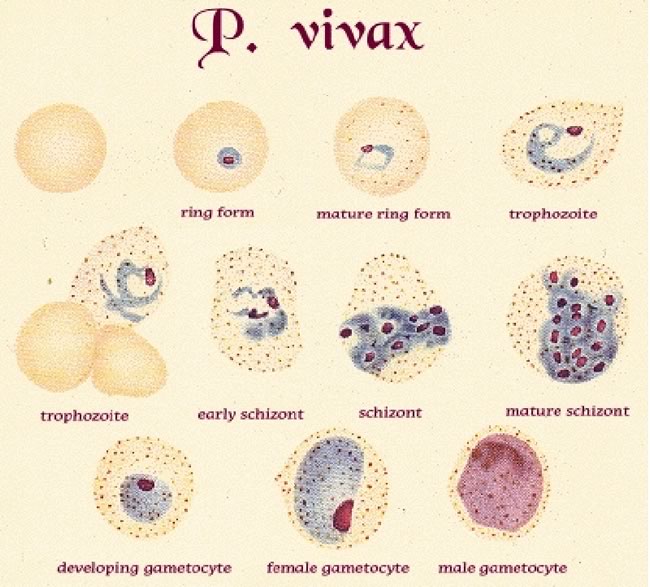
La necessità di eseguire altri esami dipende dallo stato clinico del paziente.P FALCIPARUM: COMPLICANZE COMUNI E TRATTAMENTOComplicanzeTrattamento immediatoComaPuò essere accompagnato da ipotono, ipertono, opistotono. Può persistere per1-3 gg con risoluzione successiva. In stadio terminale postura decerebrata , decorticata, respiro di Chein-Stock o di Biot.Pervietà vie aeree Posizione di sicurezza Escludere altre cause di coma (ipoglicemia, meningite batterica, acidosi). No steroidi; se sospetto ipertensione cerrebrale prendere in considerazione mannitolo, intubare se necessarioConvulsioniSpesso motorie focali a carico nervi cranici (occhi, bocca, lingua)Valutare Glicemia lorazepam o diazepamIpoglicemiada consumo, alterata gluconeogenesi, chininoDestrosio al 10% 5ml/kg in qualche minuto, seguito da infusione al 10%-5%., controllo dopo 30'.Anemia severa (HB<4-6g/dl)Da emolisi e deficit midollareTrasfusione di sangue intero o emazia concentrateDi stress Respiratorioda acidosi, anemia, ipovolemia, localizzazione polmonare, centrale, raramente scompenso cardiaco02 trattare ipovolemia, anemia, acidosi, coma, valutare addensamenti polmonariAcidosi metabolicada metabolismo anaerobio, ipovolemia, ipotensione,anemia,O2 trattare ipoglicemia, ipovolemia e sepsi da Gram neg. (bicarbonato non provata efficacia)Edema polmonare acutoPosizione a 45°, O2, restrizione liquidi, LasixBlachwater fever (emoglobinuria)da emolisi intravascolare massivaapporto liquidi adeguatoInsufficienza renale acutada emoglobinuria o da necrosi tubulare renaleEscludere cause pre-renali, controllo bilancio idroelettrolitico e sodio urinario; se diuresi contratta nonostante l'idratazione ev, somministrare diuretico e dopamina, dialisi.Sanguinamento spontaneo e coagulopatiaulcera da stress, CID, epatopatia (rara)Valutare coagulazione, fibrinogeno, funzionalità epatica Ranitidina, Trasfusione sangue fresco, vit KShock da sepsi da Gram neg (“malaria algida”) da disidratazione (rara)emocoltura, antibiotici ev, correzione equilibrio emodinamicoIperparassitemia (>10% in non immune)Considerare exchange trasfusionCaratteristiche della malaria nel bambino: i bambini rispetto agli adulti sono più sensibili alla disidratazione, all'ipoglicemia, al vomito ed alla malaria cerebrale, mentre è più raro l'edema polmonare, l'ittero, l'insufficienza renale, la CID.Esami di laboratorio: in corso di malaria è di frequente un aumento della PCR, ed è possibile una neutrofilia. Tale esami non distinguono quindi da sovrainfezione batterica. E' frequente pastrinopenia (PTL intorno 100.000/mm3), elevazione del fibrinogeno. Valori bassi di fibrinogeno devono far pensare ad una DIC.Fattori prognostici negativi: acidosi e iperlattacidemia, ipoglicemia, papilledema o edema retinico, alta parassitemia, coma profondo, convulsioni, età <3 anni, elevati livelli TNF circolante.DIAGNOSIL'identificazione del parassita su striscio ematico o su goccia spessa è la metodica principale di diagnosi di malaria. La goccia spessa ha maggiore sensibilità poiché permette l'esame di una maggior quantità il sangue che è più concentrato sul vetrino; tuttavia per lo stesso motivo l'esame della goccia spessa è più difficoltoso in mano a laboratoristi che non eseguano questo esame di routine. Per questo motivo spesso si preferisce eseguire lo striscio ematico.L'assenza di parassiti ad un primo esame NON esclude la diagnosi di malaria, poiché individui non immuni possono essere sintomatici a livelli molto bassi di parassitemia (che inizialmente possono essere non riconoscibili allo striscio) e poiché esiste il fenomeno del “sequestro” dei parassiti nei capillari splenici e cerebrali. La ricerca di parassiti dovrebbe essere continuata ogni 6-12 ore per un totale di 48-72 h. In assenza della conferma diagnostica su sangue è consigliato di iniziare comunque il trattamento nei seguenti casi specifici : a) forte sospetto clinico; b) malattia severa; c) impossibilità ad ottenere una diagnosi di laboratorio di provata sensibilità od in tempi rapidi.Dallo striscio ematico è possibile ricavare:a) la diagnosi di specie (Figura 2 a-d)b) il calcolo della parassitemia (% di gr infetti nella zona del vetrino dove i gr sono affiancati, ovvero circa 400/campo),c) valutare morfologia dei globuli rossi (valutazione per eventuale Anemia Falciforme associata), oltre ad altre alterazioni dei gr o delle altre serie cellulari.Altri test di laboratorio per la diagnosi: i test di antigenemia rapida hanno discreta sensibilità ma sono utilizzati solo in laboratori che eseguono la ricerca del parassita di routine. La polymerase chain reaction (PCR) è molto sensibile e specifica, ma è utilizzata solo in laboratori specializzati. La sierologia per la ricerca di anticorpi, eseguita anch'essa solo in laboratori specializzati, conferma un infezione pregressa ma non è utile in fase acuta.COME PREPARARE UNO VETRINO PER LA DIAGNOSI DI MALARIAIl prelievo deve essere fatto prima dell'inizio della terapia tenendo presente che i parassiti sono più numerosi dopo qualche ora dall'inizio dell'accesso febbrile.Per ogni paziente è necessario almeno uno striscio sottile e una goccia spessa (consigliati tre), da ripetere dopo 6 ore se negativi e il sospetto di malaria è forte.Preparazione e colorazione striscio sottile- Disporre una ridotta quantità di sangue (per ottenere uno striscio sottile) sul vetrino pulito (attenzione a tracce di grasso, impronte digitali) e strisciare velocemente (per ottenere uniformità)
- Asciugare all'aria
- Fissare striscio con alcol metilico per 30sec.
- Lavare con acqua corrente per 3-4sec.
- Soluzione Giemsa: 1ml di colorante puro portato a 9 mi di acqua distillata;
- Coprire lo striscio con la soluzione colorante per 40min
- Lavare con acqua corrente
- Asciugare all'aria
Preparazione e colorazione goccia spessa- Disporre su un vetrino portaoggetti 23 gocce di sangue distribuite con l'aiuto dell'angolo di un altro vetrino su una superficie circolare di circa 1cm2;
- Lasciare asciugare per alcune ore (6-12 ore per risultati migliori), o in termostato (2 ore);
- Colorare con soluzione Giemsa applicata per 20min (non è necessaria la fissazione perché vogliamo ottenere la lisi dei GR);
- Lavare con acqua distillata
- Asciugare all'aria.
TERAPIAIl trattamento deve essere guidato da quattro fattori principali:1) la specie di Plasmodio infettante2) lo stato clinico del bambino3) la suscettibilità presunta del parassita in base alla regione geografica di origine4) controindicazioni specifiche1) La specie di Plasmodio infettante:- P falciparum può causare una malattia rapidamente progressiva con complicazioni multiorgano e possibile decesso, mentre i plasmodi non-falcipari (P ovale, P malariae, P vivax), non causano generalmente malattia grave.
- P falciparum e P vivax hanno diversi pattern di resistenza, in base alla zona geografica.
- P vivax e P ovale necessitano di trattamento specifico per le forme dormienti (hypnozoiti) che possono rimanere quiescenti nel fegato dando origine a successivi attacchi ricorrenti.
Poichè il P falciparum è la specie più pericolosa, in assenza di una diagnosi certa di specie è opportuno trattare il bambino come da infezione da P falciparum.2) Lo stato clinico del bambino: la malaria viene classificata in severa o non complicata.- Malaria severa se uno o più dei seguenti criteri:
- - Anemia severa (Hb < 6mg/dl; in bambini stranieri di partenza anemici definita come Hb<5mg/dl con anemia normocitica)
- - Alterazione dello stato di coscienza/coma/convulsioni
- - Sindrome da distress respiratorio acuto
- - Edema polmonare
- - Emoglobinuria
- - Insufficienza renale
- - Shock
- - CID
- - Ittero severo (bil > 3mg/dl; pensare a epatopatia)
- - Acidosi
- - Parassitemia elevata (>2% in non immune, in bambino parzialmente immune tollerabili livelli superiori)
- L'iperpiressia e l'ittero lieve non sono più considerati un segno di malaria severa.
- In assenza dei criteri precedenti si classifica come malaria non complicata (eccezioni particolari come immunodepressione etc sono da valutare caso per caso).
3) La suscettibilità presunta del parassita in base alla regione geografica di origine. (Vedi Country Listhttp://www.who.int/ith/countries/en/)4) Controindicazioni specifiche- Epilessia o malattie psichiatriche (no Clorochina né meflochina)
- Psoriasi (Clorochina può esacerbarla)
In allegato sono riportate le tabelle di Linee Guida del CDC ( Allegato
1 -file pdf 53 Kb-) e dell'OMS (
Allegato
1 -file pdf 53 Kb-) e dell'OMS ( Allegato
2 -file pdf 144 Kb-).E' importante notare che l'equivalenza tra dosi di base/sale degli antimalarici è frequente fonte di confusione. La dose di antimalarico è espressa come base con la dose equivalente come sale tra parentesi.Il trattamento tempestivo è essenziale, anche nei casi non severi, in quanto complicazioni irreversibili possono insorgere all'improvviso, soprattutto in soggetti non immuni e in caso di infezione da P.Falciparum.PREVENZIONE DELLE RECIDIVEIn caso di infezione da P.Vivax o P.Ovale, associare Primachina 0.25mg/Kg per 14 giorni per os, previo controllo G6PD (vn 5.9-11.7U/grHb). Se deficit di G6PD meglio tollerata una dose unica settimanale (per 6 settimane).NOTIFICA DI MALATTIA INFETTIVAIn Italia la malaria è soggetta a notifica obbligatoria.ALGORITMO DI COMPORTAMENTOSOSPETTO CLINICOfebbre in bambino entro 3 mesi partenza paese endemico(febbre di origine non spiegata , anche senza precedenti di viaggio)DIAGNOSIstriscio ematico/goccia spessa ( X100 in immersione)se negativo e sospetto clinico ripetere ogni 6 ore per 48hTRATTAMENTOValutare i seguenti 4 fattori1) la specie di Plasmodio infettante ( se incerta trattare per P Falciparum)2) lo stato clinico del bambino (malaria severa se: anemia severa, alterazione dello stato di coscienza/coma/convulsioni, sindrome da di stress respiratorio acuto, edema polmonare, insufficienza renale, shock, CID, Emoglobinuria, Ittero, Acidosi, Parassitemia > 2-5% )*3) la suscettibilità presunta del parassita in base alla regione geografica di origine4) controindicazioni specificheTERAPIA SPECIFICAVedi tabelleMONITORAGGIOERRORI COMUNI nella gestione di un paziente con sospetta o confermata malaria
Allegato
2 -file pdf 144 Kb-).E' importante notare che l'equivalenza tra dosi di base/sale degli antimalarici è frequente fonte di confusione. La dose di antimalarico è espressa come base con la dose equivalente come sale tra parentesi.Il trattamento tempestivo è essenziale, anche nei casi non severi, in quanto complicazioni irreversibili possono insorgere all'improvviso, soprattutto in soggetti non immuni e in caso di infezione da P.Falciparum.PREVENZIONE DELLE RECIDIVEIn caso di infezione da P.Vivax o P.Ovale, associare Primachina 0.25mg/Kg per 14 giorni per os, previo controllo G6PD (vn 5.9-11.7U/grHb). Se deficit di G6PD meglio tollerata una dose unica settimanale (per 6 settimane).NOTIFICA DI MALATTIA INFETTIVAIn Italia la malaria è soggetta a notifica obbligatoria.ALGORITMO DI COMPORTAMENTOSOSPETTO CLINICOfebbre in bambino entro 3 mesi partenza paese endemico(febbre di origine non spiegata , anche senza precedenti di viaggio)DIAGNOSIstriscio ematico/goccia spessa ( X100 in immersione)se negativo e sospetto clinico ripetere ogni 6 ore per 48hTRATTAMENTOValutare i seguenti 4 fattori1) la specie di Plasmodio infettante ( se incerta trattare per P Falciparum)2) lo stato clinico del bambino (malaria severa se: anemia severa, alterazione dello stato di coscienza/coma/convulsioni, sindrome da di stress respiratorio acuto, edema polmonare, insufficienza renale, shock, CID, Emoglobinuria, Ittero, Acidosi, Parassitemia > 2-5% )*3) la suscettibilità presunta del parassita in base alla regione geografica di origine4) controindicazioni specificheTERAPIA SPECIFICAVedi tabelleMONITORAGGIOERRORI COMUNI nella gestione di un paziente con sospetta o confermata malaria- Non pensare alla diagnosi di malaria (influenza, gastroenterite, epatite acuta, polmonite)
- Sottovalutazione della gravita
- Sottodosaggio della terapia (ricordarsi della dose da carico)
- Sovradosaggio della terapia (controllare tossicità chinina)
- Sottovalutazione patologie coesistenti (sepsi, meningite)
- "Airport malaria"
Bibliografia- Lecture Notes on Tropical Medicine (Lecture Notes Series), di GV Gill, Nj Beeching; Ed Blackwell Publishers; 5th edizione (2004)
- Manson's Tropical Diseases di Gordon C. Cook, Alimuddin I. Zumla; Ed. W. B. Saunders Ltd.; 21st edizione (2002)
- Tropical Medicine and Parasitology by Wallace Peters, Geoffrey Pasvol; Ed C.V. Mosby; 5th edizione (2002)
- Romi R, Boccolini D, Majori G. Prevenzione e controllo della malaria d'importazione in Italia. ISS RapportilSTISAN 01/29 2001
- Baldari M, Tamburro A, Sabatinelli G et al. Malaria in Maremma, Italy. Lancet. 1998 Apr 25;351(9111):1246-7
- Bisoffi Z, Matteelli A, Aquilini D et al .Malaria clusters among illegal Chinese immigrants to Europe through Africa. Emerg Infect Dis. 2003 Sep;9(9):1177-8.
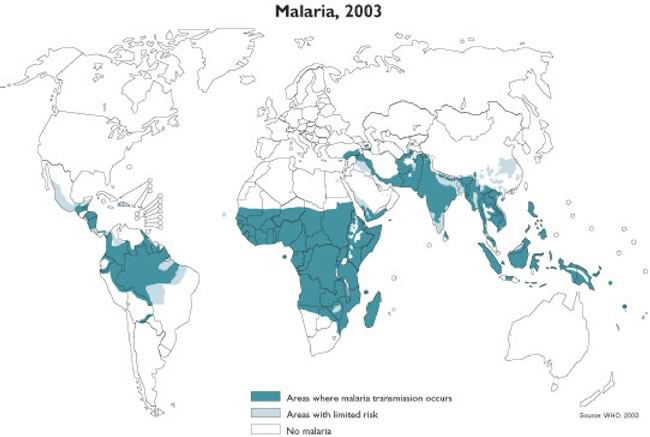 Tabella 1Lista dei paesi in cui esiste la possibilità di trasmissione di malaria. In alcuni paesi la malaria esiste solo in certe aeree o solo sino ad una certa altitudine. In molti paesi ha un pattern stagionale. Per ulteriori dettagli è possibile consultare il sito dell'OMS
Tabella 1Lista dei paesi in cui esiste la possibilità di trasmissione di malaria. In alcuni paesi la malaria esiste solo in certe aeree o solo sino ad una certa altitudine. In molti paesi ha un pattern stagionale. Per ulteriori dettagli è possibile consultare il sito dell'OMS- AfghanistanAlgeria*AngolaArgentina*Armenia*Azerbaijan*BangladeshBelizeBeninBhutanBoliviaBotswanaBrazilBurkina FasoBurundiCambodiaCameroonCape VerdeCentral African RepublicChadChinaColombiaComorosCongoCongo, Democratic Republic of the (former Zaire)Costa RicaCôte d'IvoireDjiboutiDominican RepublicEast TimorEcuadorEgyptEl SalvadorEquatorial GuineaEritreaEthiopiaFrench GuianaGabonGambiaGeorgia*GhanaGuatemalaGuineaGuinea-BissauGuyanaHaitiHondurasIndiaIndonesiaIran, Islamic Republic ofIraq*KenyaKorea, Democratic People's Republic of*Korea, Republic of*KyrgyzstanLao People's Democratic RepublicLiberiaMadagascarMalawiMalaysiaMaliMauritaniaMauritius*MayotteMexicoMorocco*MozambiqueMyanmarNamibiaNepalNicaraguaNigerNigeriaOmanPakistanPanamaPapua New GuineaParaguayPeruPhilippinesRwandaSao Tome and PrincipeSaudi ArabiaSenegalSierra LeoneSolomon IslandsSomaliaSouth AfricaSri LankaSudanSurinameSwazilandSyrian Arab Republic*TajikistanTanzania, United Republic ofThailandTimor-LesteTogoTurkey*Turkmenistan*UgandaVanuatuVenezuelaViet NamYemenZambiaZimbabwe
Vuoi citare questo contributo?
M. Lazzerini. LA MALARIA. Medico e Bambino pagine elettroniche 2005; 8(5) https://www.medicoebambino.com/_malaria_plasmodium_incubazione_febbre_anemia
ultimo aggiornamento: 10 Giugno 2005
La riproduzione senza autorizzazione è vietata. Le informazioni di tipo sanitario contenute in questo sito Web sono rivolte a personale medico specializzato e non possono in alcun modo intendersi come riferite al singolo e sostitutive dell'atto medico. Per i casi personali si invita sempre a consultare il proprio medico curante. I contenuti di queste pagine sono soggetti a verifica continua; tuttavia sono sempre possibili errori e/o omissioni. Medico e Bambino non è responsabile degli effetti derivanti dall'uso di queste informazioni.
Unauthorised copies are strictly forbidden. The medical information contained in the present web site is only addressed to specialized medical staff and cannot substitute any medical action. For personal cases we invite to consult one's GP. The contents of the pages are subject to continuous verifications; anyhow mistakes and/or omissions are always possible. Medico e Bambino is not liable for the effects deriving from an improper use of the information.

