Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Febbraio 2007 - Volume X - numero 2
M&B Pagine Elettroniche
Appunti di Terapia
Il
vaccino contro i papillomavirus per la prevenzione del cancro del
collo dell'utero e dei conditomi acuminati
Membro
della Commissione Nazionale Vaccini
Indirizzo
per corrispondenza: bartolozzi@unifi.it
Il cancro
della cervice è la più importante manifestazione
patologica dell'infezione da papillomavirus ed è una delle
principali cause di morte nelle donne di tutto il mondo, seconda nei
Paesi occidentali solo al cancro del seno. Anche se lo screening con
il PAP test riduce il rischio di cancro della cervice, esso non
previene l'infezione da HPV e lo sviluppo di lesioni precancerose,
che necessitano di precisi continui controlli e spesso di escissione
(1).
Le
infezioni ano-genitali da parte dei papillomavirus umani sono la più
frequente infezione virale della regione ano-genitale, diffusa in
tutto il mondo, con un rischio d'infezione comulativo durante la
vita di circa il 70%. Fortunatamente molto spesso l'infezione da
HPV scompare spontaneamente, senza lasciare sequele cliniche.
Tuttavia se non scompare, l'infezione può portare alla
malattia clinica, che va dalla semplice lieve displasia e dai
condilomi acuminati ano-genitali alla grave displasia e al cancro del
collo dell'utero. Nel mondo oltre 500.000 casi di cancro delle vie
genitali sono attribuibili all'infezione da papillomavirus ogni
anno, con oltre 273.000 morti, dovute al cancro del collo dell'utero.
Il rischio per tutta la durata della vita di acquisire delle verruche
genitali supera il 10%.
La
famiglia dei papillomavirus (HPV) comprende oltre 100 tipi di virus,
da 35 a 40 dei quali capaci d'infettare l'epitelio della regione
ano-genitale. Anche se tutti questi tipi possono causare displasia e
lesioni visibili, solo un piccolo gruppo di HPV causa le forme più
gravi di displasia che possono portare al cancro. Gli HPV 16 e 18
causano ~ il 70% dei cancri della cervice e degli altri cancri
genitali e anali.
Gli HPV 6
e 11 causano ~ il 90% di tutti i condilomi acuminati classici,
insieme al 10-15% delle lesioni displastiche di basso grado e >
90% della papillomatosi ricorrente a inizio giovanile.
La
sintesi ricombinante della proteina HPV L1, la maggior costituente
del capside virale, determina un assemblamento di diverse parti per
costituire una particella virus-simile (VLP), che, quando viene
somministrata con un adiuvante è un potente immunogeno, tale
da indurre una risposta immunologica di oltre 100 volte superiore a
quella che si manifesta dopo un'infezione naturale. In uno studio
su oltre 12.000 donne fra i 16 e i 24 anni, furono osservate risposte
immuni tali da prevenire il 100% delle neoplasie intraepiteaili, da
HPV 16 e 18, di grado 2/3 e di adenocarcinoma in situ, in confronto
al placebo.
Questi
risultati suggeriscono che la vaccinazione di soggetti, che non siano
stati ancora infettati con HPV, riduce fortemente il loro rischio di
sviluppare cancro del collo dell'utero e condilomi acuminati
durante tutta vita. Il rischio maggiore di acquisire un'infezione
da HPV è nei primi 5 anni dall'inizio dei primi contatti
sessuali. Quindi il vaccino HPV deve essere somministrato a bambini
da 11 anni a 16 anni, anche se il suo uso è giustificato fino
a 26 anni. L'anticipazione della vaccinazione è anche
giustificata dal fatto che, come vedremo, in uno studio immunologico
di confronto fra adolescenti (10-15 anni) di sesso femminile e
maschile, e di donne (16-23 anni di età) è stata
rilevata, a distanza di 7 mesi dal completamento della vaccinazione
con il vaccino quadrivalente, una sieroconversione ≥ 99% in ogni
gruppo; tuttavia nei due gruppi di adolescenti i titoli medi
geometrici furono più elevati di 1,7 e di 2,7 volte quelli
riscontrati nelle donne (Block SL, Nolan T, Sattler C et al.
Comparison of the immunogenicity and reactogenicity of a prophylactic
quadrivalent human papillomavirus (Type 6, 11, 16 and 18) L1
virus-like particle vaccine in male and female adolescents and young
adult women. Pediatrics 2006, 118:2135-45).
Per
l'esecuzione di questa prova furono arruolati 506 ragazze e 510
ragazzi da 10 a 15 anni di età e 513 donne in età fra
16 e 23 anni. I partecipanti vennero vaccinati al tempo 0, dopo un
mese e dopo 6 mesi; venne eseguiti studi sierologici al tempo 0 e a 3
e a 7 mesi con il prelievo di campioni in cieco. Venne determinata la
concentrazione di anticorpi neutralizzanti, usando una prova
immunologica tipo-specifica e valutando i titoli medi geometrici e le
percentuali di sieroconversione.
Il
vaccino è stato sempre ben tollerato: l'effetto collaterale
locale, nella sede d'iniezione, fu molto frequente (>97%), ma fu
d'intensità da lieve a moderata. La febbre insorse più
spesso nel ragazzi (13,8%) e nelle ragaze (12,8%) che nelle donne
(7,3%) entro 5 giorni dalla vaccinazione. La maggior parte delle
febbri furono lievi (<39°C nel 96,4% dei casi).
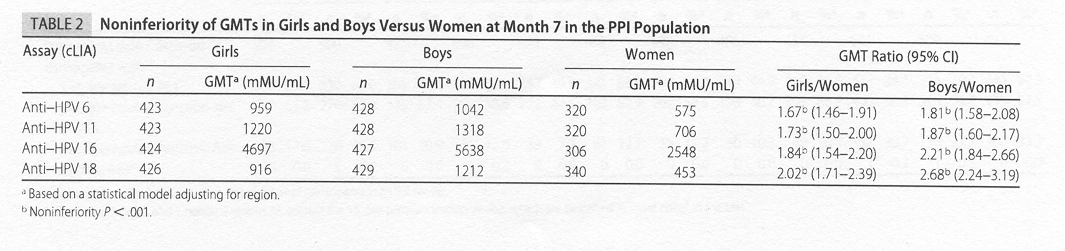
A 7 mesi
dalla vaccinazione (un mese dopo la terza dose), le percentuali di
sierocoversione furono ≥ 99% per tutti e quattro i tipi di HPV. A 7
mesi sono stati confrontati i titoli medi geometrici, contro i
papillomavirus umani, nelle ragazze e nei ragazzi: non furono mai
inferiori a quelli riscontrati nelle donne, anzi furono superiori da
1,7 a 2,7 volte.
Tabella.
Il GMT nelle ragazze e nei ragazzi versus le donne dopo 7 mesi dalla
vaccinazione con il vaccino HPV
Gli
Autori rilevano le elevate risposte immunologiche nelle ragazze, nei
ragazzi e nelle donne con il vaccino quadrivalente contro l'HPV:
Rilevano inoltre che la risposta dell'immunità umorale fu
superiore nei soggetti di età inferiore e che la risposta fu
elevata anche nei maschi: ciò può risultare
interessante in previsione di un'eventuale allargamento della
vaccinazione anche ai soggetti di sesso maschile.
Considerazioni
personali
Perché
la vaccinazione contro il cancro del collo dell'utero abbia
successo nei Paesi industrializzati è necessario che siano
presenti 6 componenti:
- Disponibilità e acquisto del vaccino
- Distribuzione ai servizi e loro identificazione
- Alte coperture
- Sorveglianza delle coperture raggiunte
- Politiche economiche per la vaccinazione
- Volontà politica per la sua esecuzione
A questi
6 elementi fondamentali è necessario aggiungerne un altro che
riguarda gli aspetti psico-sociali nell'accettabilità della
vaccinazione contro l'HPV da parte della popolazione. Il primo
punto critico è rappresentato dal fatto che la maggior parte
delle donne e dei medici, che si interesseranno della vaccinazione,
hanno poche conoscenze sull'HPV, ma, nonostante questo, dovranno
raccomandare il vaccino ai genitori perché diano il consenso a
vaccinare i loro bambini. E' necessario sottolineare inoltre che la
vaccinazione contro gli HPV non giustifica alcun cambiamento nel
comportamento sessuale dei vaccinati e, soprattutto l'immunizzazione
non deve dare un falso senso di sicurezza nei confronti della
suscettibilità alla malattie sessualmente trasmesse.
Fortunatamente,
dopo i tipi 16 e 18, i successivi 6 tipi più comuni (31, 33,
35, 45, 52 e 58), nel dare il cancro del collo dell'utero, hanno
una frequenza di molte volte inferiore e sono quasi esattamente gli
stessi in tutte le parti del mondo. Questi tipi, sommati ai tipi 16 e
18, coprono il 90% dei cancri del collo dell'utero nel mondo; ciò
equivale a 444.000 casi prevenibili ogni anno. Se non fosse possibile
includere questi sei ulteriori tipi nei vaccini di prossima
generazione, siano almeno preparati vaccini diversi, che tengano
conto di alcune differenze regionali (intese come regioni OMS) nelle
priorità per alcuni tipi di HPV.
Un gruppo
di oltre 100 esperti (fra i quali un italiano, il dottor G Ronco
dell'Unità di Epidemiologia del Cancro, del Centro per la
Prevenzione Oncologica Piemonte, Torino) si è riunito nella
primavera del 2006 per stabilire le basi della vaccinazione contro
gli HPV.
è
stato concluso che abbiamo a disposizione due vaccini che ci
permettono d'incidere in modo significativo sulla frequenza del
cancro del collo dell'utero e dei condilomi acuminati. La
reattogenicità e l'immunogenicità dei due vaccini
sono ottime.
La
vaccinazione va offerta prioritariamente ai soggetti di sesso
femminile in età fra 9 e 13 anni e deve essere seguita da
estesi accertamenti epidemiologici. E' comunque consigliata la
vaccinazione delle donne di età inferiore o uguale a 26 anni.
Per avere
successo questa vaccinazione richiede l'impegno non solo della
popolazione e delle classe medica, ma deve essere preceduta e
accompagnata da una chiara volontà politica, per fornire le
risorse economiche necessarie per la sua preparazione, esecuzione e
controllo a distanza.
Nel
futuro si prospettano due sfide:
- La vaccinazione nei giovani adolescenti di sesso maschile;
La
preparazione di vaccini contenenti gli altri tipi di HPV, associati
alla comparsa di cancro del collo dell'utero.
Perché
la vaccinazione contro il cancro del collo dell'utero abbia
successo nei Paesi industrializzati è necessario che siano
presenti 6 componenti (14):
- Acquisto e disponibilità del vaccino
- Distribuzione ai servizi e loro identificazione
- Alte coperture
- Sorveglianza delle coperture raggiunte
- Politiche economiche per la vaccinazione
- Volontà politica per la sua esecuzione
A questi
6 elementi fondamentali è necessario aggiungerne un altro che
riguarda gli aspetti psico-sociali nell'accettabilità della
vaccinazione contro l'HPV da parte della popolazione (57, 60).
Purtroppo un punto critico è rappresentato dal fatto che la
maggior parte delle donne e dei medici, che si interesseranno della
vaccinazione, hanno poche conoscenze sull'HPV, ma, nonostante
questo, dovranno raccomandare il vaccino ai genitori perché
diano il consenso a vaccinare i loro bambini. E' necessario
sottolineare che la vaccinazione contro gli HPV non giustifica alcun
cambiamento nel comportamento sessuale dei vaccinati e, soprattutto
l'immunizzazione non deve dare un falso senso di sicurezza nei
confronti della suscettibilità alla malattie sessualmente
trasmesse.
Vuoi citare questo contributo?
