Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Aprile 2005 - Volume VIII - numero 4
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Un
lattante con febbre persistente che non suda: pensare alla displasia
ectodermica
Clinica
Pediatrica, IRCCS Burlo Garofolo, Università di Trieste
Indirizzo
per corrispondenza: stefaniabassanese@yahoo.it
Keywords:fever, sweat test, ectodermal dysplasia
Summary:
We report the case of a child with failure to thrive and dysphagia
associated to a persistent fever, which not respond to antibiotic
treatment. An accurate interview allowed us to underline some
important points: the fever decreased undressing the child while it
did not respond to paracetamol; presence of eyedrops during crying
was never observed; the mother presented monolateral agalactogenesis
and a childhood history of poor hair and malformed teeth. We
performed a sweat test to the baby which demonstrate the absence of
sweat production, substaining our hypothesis of an anhidrotic
ectodermic dysplasia. The genetic analysis confirmed the
diagnosis.
A. sin
dai primi giorni di vita ha presentato difficoltà di
alimentazione, con episodi di soffocamento durante la poppata ed
abbondanti rigurgiti, con crescita non brillante.
A tre
settimane di vita viene ricoverato e vengono formulate le seguenti
ipotesi: quella di un reflusso gastroesofageo, motivo per cui viene
consigliata una formula inspessita, con scarso beneficio, o di una
fistola tracheoesofagea, negata dal pasto baritato.
Durante
la degenza in reparto, viene inoltre riscontrata la presenza di
febbre, inizialmente accompagnata da un rialzo della PCR; la
radiografia del torace mostra un quadro “a vetro smerigliato”.
L'ipotesi è quella di un quadro settico con localizzazione
respiratoria. La terapia antibiotica è stata efficace, con
miglioramento clinico e normalizzazione della PCR.
Nei
giorni successivi, però, a dispetto di ottime condizioni
generali e PCR persistentemente negativa, A. continua a presentare
febbre, a volte elevata, con andamento “capriccioso”: puntate
pluriquotidiane e scarsa responsività agli antipiretici
somministrati; per indagare le ragioni di questa febbre non spiegata,
il piccolo viene quindi trasferito presso il nostro Istituto.
A. ha un
mese e mezzo. Siamo in estate. E' in buone condizioni generali con
indici di flogosi persistentemente negativi. Continua a presentare
febbre, che ha però delle caratteristiche “particolari”:
risponde solo parzialmente al paracetamolo, risolvendosi invece dopo
applicazione di ghiaccio o tenendo semplicemente scoperto il bambino;
non si associa a sudorazione. Notiamo che in corso di pianto la
lacrimazione è quasi assente. Presenta una cute secca, a
tratti lievemente eritematosa, che ricorda l'eczema atopico. Non
evidenza di segni dismorfici.
Dall'anamnesi
familiare emerge che la madre e la nonna materna presentano una
specie di “intolleranza al caldo”; la madre in particolare
riferisce di sudare solamente da un lato del corpo e presenta
ipoplasia mammaria con ipogalattia omolaterale ed alterazioni
morfologiche dentarie (parziale agenesia e denti aguzzi).
Questi
dati ci permettono di giungere alla diagnosi: il quadro è
quello di un difetto della termoregolazione; l'assenza di
sudorazione e lacrimazione, oltre agli elementi anamnestici (quadro
clinico presentato dalla madre), fanno, infatti, propendere per
l'ipotesi di displasia ectodermica anidrotica (DEA).
Per
confermare la nostra ipotesi abbiamo in prima battuta eseguito un
test di stimolazione della produzione del sudore con pilocarpina
(test del sudore classico) ed abbiamo notato una totale assenza di
sudorazione.
Successivamente,
abbiamo eseguito l'indagine molecolare che ha mostrato la presenza
di una sostituzione nucleotidica nel braccio lungo del cromosoma X
(Thr378Met) in una condizione di emizigosi; tale mutazione è
presente in eterozigosi anche nella madre.
Una volta
definita la diagnosi, abbiamo dato ai genitori dei consigli generali
riguardo gestione del bambino, consigliando di tenerlo
tendenzialmente poco coperto, di mantenere in casa una temperatura
ideale anche d'estate e, in caso di rialzo termico, di
somministrare molti liquidi e ricorrere a spugnature con l'acqua
fredda.
Un altro
problema associato a questa malattia è quello delle scarse
secrezioni, motivo per cui abbiamo consigliato di utilizzare delle
creme idratanti tendenzialmente grasse per la secchezza cutanea e, al
bisogno, aerosol con soluzione fisiologica ed applicazione di
soluzione fisiologica endonasale per la secchezza delle mucose e la
tendenza alla tosse stizzosa.
Per
quanto riguarda il problema dei rigurgiti, considerando che potevano
sì essere legati all'età, ma anche alla patologia di
base, abbiamo consigliato di utilizzare un antiacido ed un
procinetico, valutandone clinicamente l'efficacia sul breve
periodo. Dopo un mese la terapia è stata sospesa e non si è
assistito ad un peggioramento della sintomatologia (crescita
regolare, episodi di reflusso/vomito non peggiorati).
Le cose
sono andate decisamente bene e al controllo ad un anno di distanza
dalla diagnosi abbiamo felicemente constatato che A. non ha più
presentato rialzi termici, nemmeno durante l'estate, ed è
cresciuto bene. La cute di A. è ancora secca con, a tratti,
reticolo venoso evidente. Le ciglia sono presenti e le sopracciglia
un po' rade. Anche i capelli sono radi, ma presenti. Non
alterazioni dei tratti somatici del viso. Non evidenza di eruzione
dentale. Anche la madre riferisce una ritardata ed incompleta
eruzione e presenta alterazioni morfologiche dentarie (parziale
agenesia e denti aguzzi).
La visita
oculistica non ha evidenziato lesioni congiuntivali o corneali. In
futuro potrebbe essere utile effettuare un test di Shirm per
quantificare più precisamente la produzione di lacrime; al
momento abbiamo consigliato di utilizzare delle lacrime artificiali
per prevenire eventuali future lesioni.
E'
descritta in alcuni casi di DEA un'associazione con sordità
di tipo trasmissivo. A. al momento non sembra avere questo problema
ed ha iniziato a pronunciare le prime paroline. E' in programma
l'esecuzione dell'impedenzometria e delle otoemissioni acustiche.
In
definitiva, A. è un bambino che, con le dovute attenzioni da
parte dei genitori e periodici controlli, sta bene.
La DEA è
una rara malattia ereditaria a trasmissione X-linked recessiva ad
espressività variabile: è quindi sempre espressa nel
maschio (emizigosi) mentre nella femmina eterozigote può
essere completamente silente o manifestarsi solo parzialmente. Sono
descritti rari casi ad ereditarietà autosomica dominante e
recessiva.
In
particolare sono in causa le mutazioni a carico del gene EDA, che
comportano una ridotta produzione della ectodisplasina, una proteina
transmembrana la cui alterazione provoca una diminuita espressione
del recettore per EGF.
Fenotipicamente
si caratterizza per l'assenza parziale o totale di ghiandole
sudoripare associate ad alterazioni della dentizione e ad ipotricosi.
L'assenza
di sudorazione comporta la presenza di rialzi termici esclusivamente
in ambienti caldi, non responsivi agli antipiretici ma che migliorano
con l'applicazione del ghiaccio e semplicemente scoprendo il
bambino.
In alcuni
casi è presente una facies caratteristica con bozze frontali,
ipoplasia mascellare, naso a sella, labbra sottili ed estroflesse,
iperpigmentazione cutanea peripalpebrale, orecchie prominenti ad
impianto basso.
La cute è
tendenzialmente secca, ipopigmentata, da cui può trasparire il
reticolo venoso superficiale. In alcuni casi, come in quello di A.,
vi può essere un quadro simil-eczematoso; peraltro è
descritta una maggior incidenza di atopia. I capelli sono radi,
ipopigmentati, con ciglia e sopracciglia scarse o assenti.
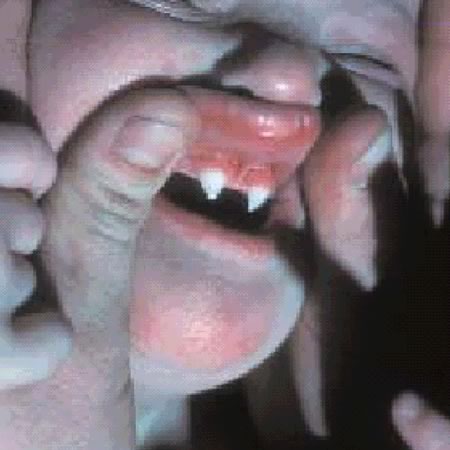
Vi è
un'agenesia dentaria parziale; i pochi denti presenti hanno forma
conica (Figura).
Si può
associare inoltre un quadro di scarsa lacrimazione, con rischio
conseguente di cheratite, opacità corneale, cataratta.
In alcuni
casi si può riscontrare una sordità di tipo conduttivo.
Nelle
donne adulte portatrici, come nel nostro caso, vi può essere
ipoplasia mammaria e conseguente ipogalattia.
Lo scarso
sviluppo delle ghiandole mucose a livello respiratorio e
gastrointestinale può determinare una maggiore suscettibilità
alle infezioni respiratorie, riniti purulente, disfonia, disfagia,
diarrea (che nei primi mesi A. ha presentato).
Il 30% di
bambini affetti può muorire nei primi due anni di vita per
iperpiressia ed infezioni respiratorie.
La
diagnosi può essere sospettata semplicemente su base clinica,
e va confermata valutando la produzione di sudore con un test di
stimolazione con pilocarpina (test del sudore classico); utile può
essere la biopsia cutanea a livello palmare per valutare l'ipoplasia
delle ghiandole eccrine e, dopo i 6 mesi di vita, il test di Schirm
per quantificare la produzione di lacrime.
Dirimente
è l'indagine molecolare con la ricerca delle mutazioni
tipiche nel soggetto affetto e nella madre; è possibile
eseguire la diagnosi prenatale.
La
malattia tende ad avere un'evoluzione favorevole per un meccanismo
di adattamento della termoregolazione; in questo senso sono
maggiormente a rischio i bambini più piccoli, che non devono
essere coperti eccessivamente né venire esposti ad ambienti
caldi.
E'
fondamentale garantire una buona idratazione; utili sono i lavaggi
nasali, le lacrime artificiali, le creme grasse idratanti.
- Clark A, Philips DIM, Brown R et al. Clinical aspects of X-linked hypohidrotic ectodermal displasia. Arch Dis Child 1987;62:989
- Clark A. Hypohidrotic ectodermal dysplasia. J Med Genet 1987;24:659-663
- Hsu MM, Chao SC, Lu AC. Gene Symbol : ED1. Disease : Ectodermal dysplasia, anhidrotic. Hum Genet 2004;114(6):609
- Simon GJ, Grinbaum A. Anhidrotic ectodermal dysplasia with spontaneous corneal perforation and keratoconus. Ophtalmic Surg Lasers Imaging 2004;35(6):495-8
- Sachidananda R, Nagadi A, Dass A et al. Anhidrotic ectodermal dysplasia presenting as atrophic rhinitis. J Laryngol Otol 2004;118(7):556-7
- Shimonura Y, Sato N, Miyashita A et al. A rare case of hypoidrotic ectodermal dysplasia caused by compound heterozygous mutations in the EDAR gene. J Invest Dermatol 2004;123:649-55
- Drogemuller C, Distl O, Leeb T. X-linked anhidrotic ectodermal displasia (ED1) in men, mice, cattle. Genet Sel Evol 2003;35:S137-145
- Uner A, Caksen H, Odabas D. Anhidrotic ectodermal dysplasia in a child with a fever of unknown origin. J Dermatol 2001;28 (9):516-7
- Senecky Y, Halpern GJ, Inbar D et al. Ectodermal dysplasia, Ectrodactyly and macular dystrophy (EEM syndrome) in siblings. Am J Med Genet 2001;101:195-7
- Kere J et al. X-linked Anhidrotic (hypohidrotic) ectodermal dysplasia is caused by mutation in a novel transmembrane protein. Nature Genet 1996;13:409-416
- Vargas G, Fantino E, George Nascimento et al. Reduced epidermal growth factor receptor expression in hypohidrotic ectodermal dysplasia and Tabby mice. J Clin Invest1996;97:2426-32
- Zonana J. Hypohidrotic (anhidrotic) ectodermal dysplasia: molecular genetic research and its clinical application. Semin Dermatol 1993;12:241
Vuoi citare questo contributo?
