Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Dicembre 2007 - Volume X - numero 10
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Chikungunya:
primo focolaio epidemico italiano di una malattia tropicale
1Scuola
di Specializzazione in Pediatria,Università di Ferrara
2UO
Pediatria, Ospedale Bufalini, Cesena
3Dipartimento
di Sanità Pubblica, AUSL Cesena
Indirizzo
per corrispondenza: mpocecco@ausl-cesena.emr.it
Chikungunya:
first Italian epidemic cluster of a tropical disease
Key
words
Chikungunya,
Tropical mosquito, Tiger mosquito
Summary
We
report the first Italian paediatric case of Chikungunya fever
observed in the province of Cesena and caused by a virus
transmitted by a tropical mosquito, tiger mosquito which
was unknown in Italy up to a few years ago. |
S.V. di 7
anni giunge alla nostra osservazione alla fine di questa estate
(2007) per febbre elevata (intorno a 40° C), insorta 3 giorni
prima, associata a dolori intensi agli arti inferiori che a volte la
risvegliano dal sonno notturno. Il nonno ha presentato una
sintomatologia simile qualche giorno prima, con epigastralgie e
vomito, ed è guarito spontaneamente.
La
bambina non presenta segni o sintomi di malattia respiratoria e
l'obiettività è limitata ad un fugace rash aspecifico
prevalentemente localizzato al volto. Alle mialgie riferite non
corrisponde una obiettività muscolare manifesta e gli enzimi
muscolari risultano normali. La Proteina C Reattiva è elevata
(10,86 mg%), la VES normale (18 mm/h) e l'emocromo dimostra una
lieve leucopenia e piastrinopenia (GB 3900 (PMN 70%), PLT
135.000/mmc, Hb 12,9 g%).
Poichè
la bambina proviene da un'area in cui recentemente erano stati
identificati casi di febbre Chikungunya eseguiamo la ricerca
specifica del virus su sangue con PCR, che risulta positiva.
I dolori
muscolari recedono in 4° giornata e la febbre si risolve per
crisi in 5° giornata. In rapporto alla trasmissione della
malattia tramite vettore e cioè la zanzara tigre, vengono
attivati provvedimenti finalizzati a limitare il propagarsi della
malattia: 1) uso di sostanze repellenti cutanee; 2) uso di
zanzariere; 3) disinfestazione degli ambienti.
IL
VIRUS E IL VETTORE
Il virus
Chikungunya è un arbovirus del genere Alphavirus della
famiglia Togaviridae, isolato per la prima volta nel 1953 in
Tanzania, e responsabile di una malattia caratterizzata da febbre,
artralgie e rash cutaneo. Prende questo nome dalla parola Chikungunya
che in lingua Swahili significa camminare curvo, in riferimento
agli intensi dolori articolari che provoca.
Il
serbatoio dell'infezione è l'uomo nei periodi epidemici;
al di fuori delle epidemie umane il virus può infettare le
scimmie, gli uccelli e altri vertebrati. Il virus è diffuso
nei Paesi Tropicali dove ha causato anche grandi epidemie: l'ultima
è stata descritta nell'isola Reunion (Francia) nel 2005-06
con oltre 260.000 ammalati e ha permesso di mettere in luce alcuni
aspetti della malattia fino ad allora non documentati.
Il
vettore dell'infezione è la zanzara Aedes Albopictus,
comunemente definita zanzara tigre (Figura 1)

Figura
1. La zanzara tigre (Aedes Albopictus)
Questa
zanzara fino agli anni 50 si trovava esclusivamente nel sud-est
asiatico, in India e in Giappone. Negli anni seguenti ha raggiunto
l'Occidente attraverso le reti commerciali (ad es. sono state
trovate uova all'interno di copertoni di automobile) e attualmente
ha colonizzato parte dell'Europa e dell'America specie nei centri
urbani. (Figura 2)
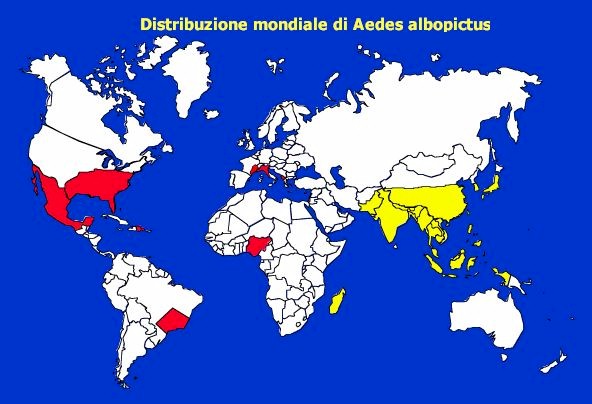
Figura
2. Distribuzione mondiale della zanzara tigre. Area di origine in
giallo; Aree ad oggi infestate in rosso
La
zanzara tigre ha un ciclo biologico che si attiva in presenza di
almeno 11,5-12 ore di luce e con temperature costantemente superiori
ai 10° C, depone le uova in qualunque luogo, ma queste si
schiudono solo se vengono sommerse dall'acqua e la temperatura è
favorevole. Le uova deposte a fine autunno si schiudono l'anno
successivo. Non è noto se il virus sopravviva nelle uova, ma
la trasmissione dalla zanzara adulta alle uova è dimostrata
per altri Arbovirus. La zanzara adulta ha una vita lunga (4-8
settimane), un raggio di volo limitato (100-300 metri) e punge
specialmente di giorno.
La febbre
Chikungunya è un'infezione specificamente tropicale,
riportata eccezionalmente tra i viaggiatori e i militari, poco
documentata anche se globalmente molto estesa. La benignità
del decorso e l'endemicità in Paesi sottosviluppati ha fatto
sì che venisse poco studiata, ma l'attuale comparsa nei
paesi industrializzati ha dato l'impulso a pubblicazioni che hanno
messo in evidenza alcune complicanze legate all'infezione.
Il quadro
clinico è schematizzato nella Tabella 1.
Tabella
1. Quadro clinico della Chikungunya
- Periodo di incubazione 4-7 gg (range da 1-12)
- Febbre elevata (>38,5°C) ad insorgenza brusca
- Cefalea
- Astenia marcata
- Mialgie
- Artralgie intese e invalidanti specie alle piccole articolazioni, meno frequenti nei bambini.
- Rash maculo papuloso pruriginoso o scarlattiniforme localizzato prevalentemente al torace
- Rash bolloso con petecchie e gengivorragie raro ed esclusivamente in età pediatrica
Raramente
si osservano
- Meningo-encefaliti (India) e forme emorragiche (Thailandia)
- Forme asintomatiche o paucisintomatiche in aree endemiche
Si
definisce caso sospetto una febbre superiore a 38,5 C, non secondaria
ad altre cause, accompagnata da intensi dolori articolari e astenia
marcata o manifestazioni cutanee, in un paziente che risiede o ha
soggiornato in zona epidemica.
Il caso
si definisce accertato quando si ha la positività della
ricerca virale e/o del titolo anticorpale.
Il quadro
clinico della febbre Chikungunya è estremamente aspecifico e
la presenza di un focolaio epidemico deve aumentare lo stato di
sorveglianza. In particolare occorre notare che la Chikungunya
provoca sintomi sovrapponibili a quelli del virus influenzale, ma
usualmente in un periodo dell'anno in cui l'epidemia influenzale
non è ancora iniziata. Nel caso che abbiamo descritto la
bambina proveniva da una zona in cui erano stati accertati di recente
diversi casi di infezione e si è ammalata in periodo estivo.
Pertanto il criterio epidemiologico è stato dirimente per la
decisione di eseguire la ricerca virale.
Queste
considerazioni ovviamente non valgono per i paesi tropicali, dove la
malattia è geograficamente più diffusa e dove a causa
del clima la zanzara tigre sopravvive tutto l'anno.
La
prognosi è generalmente benigna, con risoluzione in 3-4
giorni, ma in alcuni casi le artralgie e l'astenia possono durare
per settimane, mesi o anni. Le forme acute severe si osservano nello
0,02% dei casi, specialmente tra gli adulti. L'infezione lascia
un'immunità specifica permanente.
La forma
pediatrica è generalmente meno severa, le artralgie sono meno
frequenti e il tasso di ospedalizzazione è più basso
(18% contro il 40% degli adulti). Nei bambini sono più
frequenti le manifestazioni cutanee, come un rash bolloso
disepitelizzante agli arti e lievi forme emorragiche.
La
possibilità di una trasmissione materno-fetale è stata
dimostrata nel corso della recente epidemia nell'Isola Reunion, ma
i rischi di embriopatia, fetopatia e sequele tardive sono
sconosciuti.
L'infezione
di donne in gravidanza nel primo o secondo trimeste (124 casi
accertati nell'epidemia Reunion) non ha provocato malformazioni o
altre conseguenze al nascituro.
L'infezione
nel terzo trimestre di gravidanza (35 casi) ha provocato 1 decesso
neonatale, 11 meningoencefaliti e alcune forme cutanee bollose
severe.
La
diagnosi viene fatta tramite PCR per l'RNA virale su siero nei casi
acuti (nei primi 6 giorni dall'esordio dei sintomi) e mediante
determinazione del titolo sierologico successivamente (Figura 3).
La
terapia è esclusivamente sintomatica.
Un
vaccino era stato sperimentato su militari impegnati in missioni nei
paesi a rischio, ma la ricerca è stata interrrotta nel 2003,
pertanto la prevenzione attualmente si basa solo sulla protezione
individuale da puntura di zanzara (repellenti, insetticidi,
zanzariere) e sulla lotta al vettore: disinfestanti contro l'insetto
adulto, prodotti larvicidi su tombini e riserve d'acqua stagnanti
(Tabella 2).
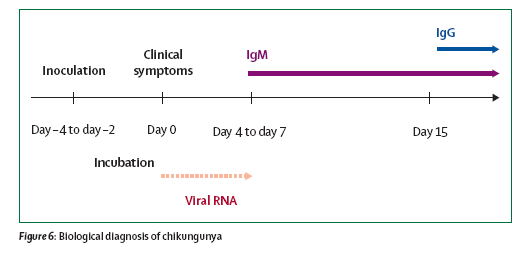
Figura
3. Diagnosi di Chikungunya
Tabella
2. Consigli utili per la lotta alla zanzara tigre
- evitare che l'acqua dei sottovasi permanga più di 5-7 giorni
- eliminare tutti i recipienti inutili presenti all'aria aperta e coprire opportunamente quelli indispensabili, ad esempio con zanzariere
- controllare che le grondaie non siano otturate
- introdurre dei pesci rossi nelle fontane
- ripulire i piccoli corsi d'acqua in modo che l'acqua defluisca liberamente
- utilizzare periodicamente prodotti larvicidi su tombini e ristagni d'acqua non eliminabili
In Italia
la prima segnalazione della presenza di Aedes albopictus
(zanzara tigre) risale al 1990. E' arrivata dall'oriente
probabilmente attraverso il commercio di materiali, quali pneumatici
usati, nei quali erano presenti uova di zanzara. Da allora la zanzara
tigre ha progressivamente infestato tutta la Romagna.
Il primo
caso di febbre Chikungunya in soggetto adulto è stato
identificato il 21 giugno 2007 in un turista indiano, in vacanza
sulla riviera romagnola. L'infezione si è rapidamente estesa
ed in settembre i casi sospetti di malattia erano oltre 260, di cui
101 positivi ai test di laboratorio ed i rimanenti in attesa di
conferma. La regione Emilia Romagna ha effettuato interventi di
sorveglianza tramite informazione capillare dei medici di famiglia e
ospedalieri; ha disposto la sospensione della raccolta di sangue da
donatori provenienti dalle zone a rischio, allertando gli operatori
sanitari poichè è stata descritta l'infezione
interumana con la manipolazione di sangue infetto; è stata
inoltre effettuata una disinfestazione mirata, intorno alle aree di
residenza di casi anche solo sospetti.
CONCLUSIONI
Il caso
descritto rappresenta il primo caso pediatrico accertato di
Chikungunya nel Cesenate. La malattia è un'infezione
sostanzialmente benigna e solo raramente può avere decorso
severo. La sintomatologia si sovrappone alle più comuni
infezioni virali e può ricordare una sindrome influenzale,
pertanto la diagnosi differenziale si avvale soprattutto di criteri
epidemiologici quali soggiorno in zone in cui sono stati accertati
casi di infezione ed insorgenza di febbre nel periodo di riproduzione
delle zanzare. L'aspetto peculiare che ci preme sottolineare è
il fatto che l'infezione è trasmessa dalle zanzare, come non
accadeva da molto tempo in Italia dopo la scomparsa della malaria,
ottenuta con l'eradicazione della zanzara del genere Anopheles.
Inoltre il virus Chikungunya fa parte degli Arbovirus, a cui
appartengono altri virus molto più pericolosi quali il virus
della Dengue, della Febbre Gialla, e numerosi altri virus tropicali.
Quest'ultimo rilievo ci deve far considerare la possibilità
che in rapporto alla globalizzazione in futuro ci potremo trovare a
doverci confrontare con altre situazioni analoghe ma più
pericolose, pertanto assumono un ruolo cruciale la prevenzione
tramite la lotta al vettore, la sorveglianza sanitaria internazionale
con l'identificazione precoce dei casi sospetti e l'informazione
capillare dei medici per evitare la diffusione di patologie infettive
nuove per il nostro Paese.
Bibliografia
- Pialoux G, Gauzere BA, Strobel M. Infection à virus Chikungunya: revue générale par temps d'épidémie. Médecine et maladies infectieuses 2006;36:253-63.
- Pialoux G, Gauzere BA, Jaureguiberry S. Chikungunya, an epidemic Arbovirosis. Lancet Infect Dis 2007;7:319-27.
- Ramful D, Carbonier M, Pasquet M. Mother-to-child transmission of Chikungunya virus infection. Pediatric Infect Dis J 2007;26:811-15.
- Palazzi M, Venturelli C. Prima epidemia di Chikungunya in Europa. Quaderni acp 2007;14:237.
Vuoi citare questo contributo?
