Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Novembre 2005 - Volume VIII - numero 9
M&B Pagine Elettroniche
Il punto su
La
bronchiolite
(Parte
terza)
Clinica
Pediatrica, IRCCS Burlo Garofolo, Trieste
E mail:marzia_lazzerini@libero.it.
TUTTE
LE EVIDENZE ED I COMMENTI SULL'USO DI:
- ADRENALINA - nella prima parte - Medico e Bambino, pagine elettroniche; Apr. 2004, 8(4)
Nella
seconda parte
- STEROIDI - - nella seconda parte - Medico e Bambino, pagine elettroniche; Sett. 2004, 8(9)
Nella
terza parte
Nella
quarta parte-disponibile prossimamente
- RIBAVIRINA
- IMMUNOGLOBULINE
Quattro
metanalisi/revisioni importanti. Tutte concludono per un'efficacia
modesta o irrilevante. Ma esistono molte eterogeneicità, e le
evidenze non appaiono conclusive.
Metanalisi
1
Flores
G, Horwitz RI Efficacy of beta2-agonists in bronchiolitis: a
reappraisal and meta-analysis. Pediatrics. 1997 Aug;100(2 Pt
1):233-9.
Include 3
studi inpatient (su pazienti ricoverati in ospedale) e 5 studi
outpatient (ambulatoriali).
- Risultati per gli studi inpatient
- Gli studi sono caratterizzati da ampia variabilità di regimi terapeutici, misure di outcome e tempo di misurazione degli outcome, e non risultano quindi valutabili in un'unica metanalisi. I risultati degli studi sono contradditori, uno studio osserva riduzione significativa degli score clinici e della ospedalizzazione, altri due studi osservano un peggioramento della saturazione di ossigeno nei trattati con beta –stimolanti.
- Risultati per gli studi outpatient
- Gli studi hanno osservato la variazione della saturazione di ossigeno e dello Score Clinico dopo due somministrazioni di beta-agonisti. Non sono stati valutati regimi terapeutici con somministrazioni ripetute, comuni nella pratica clinica. Dalla metanalisi la saturazione di ossigeno appare statisticamente migliore nei bambini trattati, ma il miglioramento non è rilevante dal punto di vista clinico. Non c'è variazione della frequenza respiratoria. Gli Score clinici sono troppo eterogenei per essere valutati in una metanalisi. Il trattamento breve con beta-agonisti (2 somministrazioni) non ha impatto sulla ospedalizzazione.
Conclusioni
degli autori: i risultati degli otto studi randomizzati
controllati non portano ad evidenze conclusive.
Metanalisi
2
Kellner
JD, Ohlsson A, Gadomski AM, Wang EEL. Bronchodilators for
bronchiolitis. The Cochrane Database of Systematic Reviews 2000; (2):
CD001266.
Include
20 studi, relativi all'uso di salbutamolo (15 studi), fenoterolo (1
studio), ipratroprio bromuro (2 studi), adrenalina (2 studi). Vie di
somministrazione per aerosol, orale e sottocutanea.
- Risultati: Score clinici e Ossigenazione
- - Variazione dello Score clinico individuale e medio: i bambini trattati con broncodilatatore dimostrano un miglioramento statisticamente significativo sia dello Score Clinico Individuale che medio (rispettivamente OR 0.29 IC 0.19-0.45; OR -0.2 IC 0.37 a -0.1). Solo in una minoranza di studi è definito quale variazione di Score Clinico deve essere considerata clinicamente rilevante.
- - Misure di Ossigenazione: della metanalisi le misure favoriscono il gruppo controllo (OR 0.7 IC 0.36 –1.35). L'ossigenazione è misurata in tempi diversi, ovvero a 30, 60 minuti, od ad intervalli più lunghi di 1-3 giorni.
- Risultati: Tasso di ospedalizzazione e Durata dell'ospedalizzazione
- - Nessuna differenza significativa tra bambini che ricevono broncodilatatori e bambini che non ricevono broncodilatatori (per il Tasso di ospedalizzazione OR 0.7 IC 0.36-1.35; per la Durata ospedalizzazione OR 0.19 IC -0.3 a 0.5) (Nota: il tasso di ospedalizzazione non è significativo; l'intervallo di confidenza con un valore di meno 0,3 ci dice che non è significativo). Nella maggior parte degli studi la decisione di ospedalizzare è stata presa indipendente dallo studio, ovvero senza criteri univoci e predefiniti dallo studio, al termine di esso, ovvero anche dopo eventuali altre terapie/trattamenti che possono aver influenzato i risultati. Non sappiamo inoltre se i criteri di dimissione erano definiti a priori, né i trattamenti concomitanti sono definiti come standardizzati.
- Risultati: Effetti Collaterali
- Gli effetti collaterali sono osservati più frequentemete nei bambini trattati con broncodilatatori: tachicardia (p<0.05, 2 studi); aumento della pressione arteriosa (p<0.01, 1 studio); diminuzione della saturazione di ossigeno (p> 0.05, 2 studi); flushing (2 studi, 1 e 4 pz rispettivamente (2 studi); iperattività (3 pazienti, 1 studio); tachicardia e tosse prolungata (2 pazienti, 1 studio), tremori (1pz ed 1 pz, studi).
Commenti:
delle revisioni sulla bronchiolite edite dalla Cochrane questa è
certamente la più “povera” in termini di sottoanalisi e di
commento finale. Non viene fatta nessun analisi per sottogruppo. Si
conclude per efficacia modesta con costi elevati, e quindi con un
indicazione al NON uso dei broncodilatatori nella bronchiolite. Di
fatto nella metanalisi esistono molti elementi di eterogeneicità
non presi in considerazione.
- Esiste
eterogeneicità d'intervento: vengono raggruppati studi su
farmaci di diverse classi, ovvero beta-agonisti, ipratroprio,
adrenalina (sulla quale esiste una revisione a parte), utilizzati a
dosi, intervalli, vie di somministrazione diverse.
- C'è,
almeno su base fisio-patologica, eterogeicità di popolazione:
tutti gli studi raggruppano indifferente bambini di qualsiasi età
sotto i 2 anni, e sono 7 gli studi (su 20 totali) che coinvolgono
solo bambini sotto l'anno e 2 gli studi solo su bambini sotto i 6
mesi. E tuttavia in questo parametro dell'età è
contenuto un elemento anatomo-funzionale fondamentale, il diametro
delle vie respiratorie. Nel bambino piccolo questo infatti è
così ristretto che basta assai poco a produrre una sindrome
bronco-ostruttiva (l'edema della mucosa, il secreto endoluminale)
anche senza la necessità di una componente broncospastica. Da
qui la necessità di valutare come popolazione separata il
bambino piccolo (minore di 6 mesi).
Vedi anche Il punto su La Bronchiolite ( 1° parte)
-
Riguardo al tipo di studi ed alle misure di outcome, la valutazione
della qualità non è ben definita per ogni studio,
inoltre alcune misure di outcome sembrano riportate a posteriori,
ovvero raccolte non in ambito dello studio stesso. In particolare i
risultati relativi al tasso di ospedalizzazione e alla durata
dell'ospedalizzazione, in mancanza di criteri standard e
predefiniti, sono viziati da numerosi bias e non possono essere
considerati come affidabili. In queste condizioni le misure di
ospedalizzazione e di dimissione, pur se fondamentali da un punto di
vista di utilizzazione dei servizi, sono da considerarsi misure non
adeguatamente sensibili di miglioramento clinico relativo al
trattamento.
In
conclusione ci sembra che in luogo di trarre conclusioni definitive
questa revisione serva più a sottolineare le necessità
della ricerca.
Metanalisi
3
King
VJ, Viswanathan M, Bordley WC, et al. Pharmacologic treatment of
bronchiolitis in infants and children: a systematic review. Arch
Pediatr Adolesc Med 2004;158:127–37.
Inclusi
13 studi (due studi recenti non inclusi nella revisione Cochrane),
solo su beta-agonisti (salbutamolo, albuterolo, ipratroprio). Non si
tratta di una vera metanalisi ma piuttosto di una revisione della
letteratura.
- Risultati: Tasso di ospedalizzazione e Durata ospedalizzazione
- Nessuna differenza tra i due gruppi ( 7 studi).
- Risultati: Score Clinici
- Tre studi su beta-agonisti in aerosol dimostrano un miglioramento dello Score clinico misurato a breve termine (30-60minuti dopo il trattamento), uno studio dimostra peggioramento (12 studi).
- Risultati: effetti collaterali
- Tachicardia e temporanea desaturazione sono osservati occasionalmente (7 studi).
Valutazione
dell'associazione ipratroprio bromuro+salbutamolo vs salbutamolo:
Non
differenza nei valori ossigenazione (1 studio), Score clinico (2
studi), Ospedalizzazione (2 studi).
Valutazione
dell'associazione ipratroprio bromuro+albuterolo vs albuterolo:
Non
differenza nella frequenza respiratoria (1 studio).
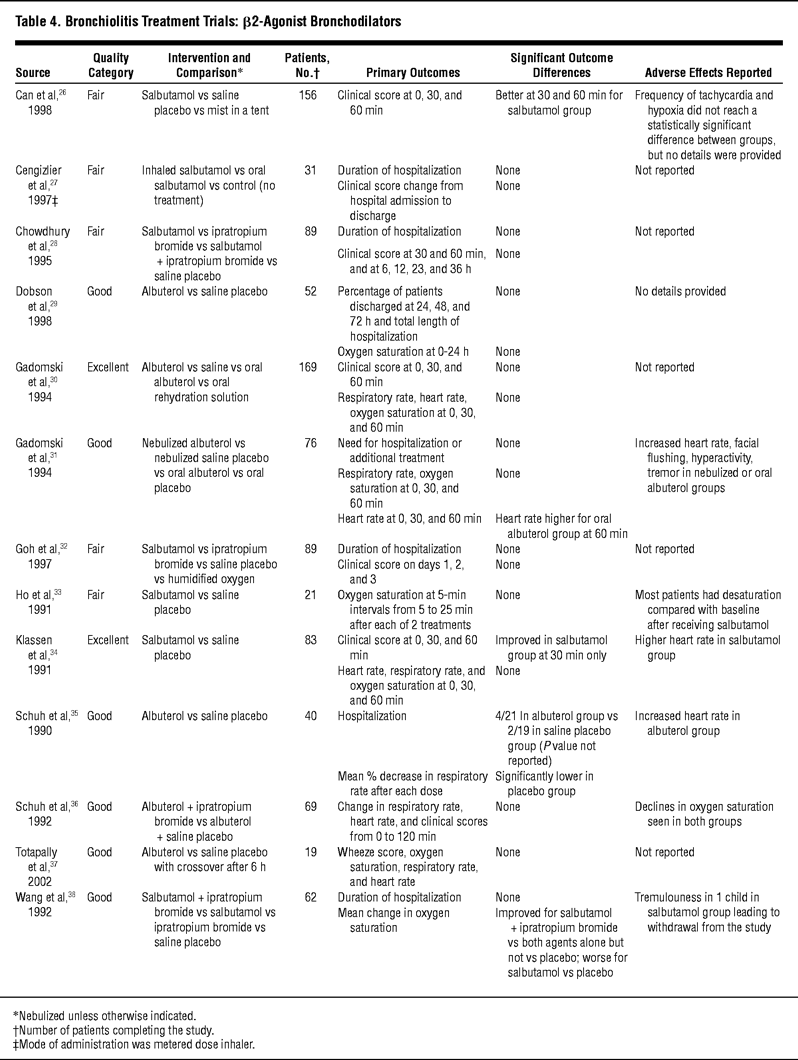
Metanalisi
4
Lozano
JM, Bronchiolitis. Clin Evid. 2004;(12):370-84
Incluse
le metanalisi di Flores e Kellner, e 3 nuovi RCT (Patel 2002, Patel
2003, Menon 95). Non si tratta di una vera metanalisi ma piuttosto di
una revisione della letteratura.
- Risultati
- - Non differenza nella durata dell'ospedalizzazione, tempo per raggiungere saturazione normale, assunzione di liquidi, Score clinico (RDAI) <4. Non effetti collaterali. (Patel 2002);
- - Non differenza nel tempo di risoluzione della malattia o nelle riammissioni in ospedale. Transitori (durata <1 ora) tachicardia, ipertensione lieve e tremori in alcuni casi (non specificato) ( Patel 2003);
- - Minore incidenza di pallore nei trattati con salbutamolo rispetto ai trattati con adrenalina, 14% vs 50% ( Menon 1995)
IL NOSTRO
COMMENTO
Anche se
ad una prima visione della letteratura può sembrare che gli
studi sui beta agonisti nella bronchiolite siano numerosi, una
osservazione più attenta rivela grosse differenze tra uno
studio e l'altro (specifico farmaco usato, dose e tempi di
somministrazione, altri interventi utilizzati come parte della
routine, tipo di popolazione, misure di outcome e tempo di
rilevazione delle misure d outcome), che rendono una metanalisi
formale inappropriata o fuorviante. Infatti non è
metodologicamente corretto accorpare tra loro studi diversi, né
le differenze presenti all'interno di un singolo studio possono
essere eliminate dall'accorpamento in una metanalisi.
Valutati
singolarmente pochi studi sono a favore dei beta-agonisti nella
bronchiolite. In alcuni RCT (ed anche per la verità nella
metanalisi della Cochrane) si osserva un beneficio in relazione agli
Score Clinici. Tuttavia gli studi sono in maggior parte piccoli
(quindi potrebbero non mettere in evidenza differenze tra i gruppi di
trattamento) ed eterogenei (bambini di qualsiasi età tra 0-24
mesi). Non è noto per gli Score Clinici la rilevanza clinica
del miglioramento, né l'affidabilità e la
riproducibilità dello Score stesso, mentre altri outcome
importanti come l'ospedalizzazione e la dimissione se non
chiaramente predefiniti sono viziati da numerosi bias e quindi poco
attendibili. Vedi
al proposito commenti già riportati su Il punto su La
Bronchiolite (Parte prima)
Al
momento attuale quindi le evidenze sull'efficacia dei beta
bloccanti nella bronchiolite non appaiono sufficientemente valide per
essere considerate conclusive.
Il
problema è metodologico con importati implicazioni pratiche:
la vera bronchiolite da virus respiratorio sinciziale (VRS) riguarda,
in una corretta definizione epidemiologica e fisiopatologica, il
bambino piccolo, al di sotto dei sei-otto mesi di vita. Per questi
bambini l'utilizzo del Beta 2 stimolante è sicuramente
inutile. Nel bambino più grande con un quadro definito
impropriamente come di bronchiolite (ma che assomiglia alla bronchite
asmatiforme) è probabile che il beta 2 agonista possa avere
una sua funzione, sul broncospasmo appunto, e non sull'edema che è
il meccanismo patogenetico della "vera" bronchiolite da
VRS. Ma in questo caso parliamo di una patologia completamente
diversa, anche se esiste un "confine" tra le due situazioni
(tra i 6 ed i 12 mesi di vita) dove può esistere un margine di
incertezza e di "prova" con Beta 2 agonista accorgendosi da
subito se il farmaco funziona.
Sarrell
EM, Tal G, Witzling M, Someck E, Houri S, Cohen HA, Mandelberg
A.Nebulized 3% hypertonic saline solution treatment in ambulatory
children with viral bronchiolitis decreases symptoms. Chest.
2002;122(6):2015-20.
-
Intervento: aereosol con soluzione ipertonica (salina al 3%) +
terbutalina vs soluzione isotonica (salina 0.9%) + terbutalina 3
volte al dì per 5 gg
-
Pazienti: 65 bambini con bronchiolite ( età media 12.5 +/- 6
mesi), in ambulatorio
-
Risultati: miglioramento Score Clinico nel 1° e 2° giorno.
Mandelberg
A, Tal G, Witzling M, Someck E, Houri S, Balin A, Priel IE. Nebulized
3% hypertonic saline solution treatment in hospitalized infants with
viral bronchiolitis. Chest. 2003;123(2):481-7.
-
Intervento: aereosol con soluzione ipertonica (salina al 3%) +
adrenalina 1.5mg vs soluzione isotonica (salina 0.9%) + adrenalina
1.5 mg 3 volte al dì per 5 gg
-
Pazienti: 52 bambini con bronchiolite ( età media 2.9 +/- 2.1
mesi), in ospedale
-
Risultati: miglioramento percentuale dello Score Clinico nel gruppo
trattato con soluzione ipertonica al 1, 2,3° giorno (7.3%, 8.9%,
and 10%, rispettivamente),rispetto all'latro gruppo (3.5%, 2%, and
4%, rispettivamente). Diminuzione della durata dell'ospedalizzazione
(4 +/- 1.9 giorni in gruppo isotonica vs 3 +/- 1.2 giorni nel gruppo
ipertonica).
Perrotta
C, Ortiz Z, Roque M. Chest physiotherapy for acute bronchiolitis in
paediatric patients between 0 and 24 months old. The Cochrane
Database of Systematic Reviews 2005 (2): CD004873.pub2.
Razionale:
la fisioterapia toracica è ritenuta da alcuni autori utile nei
bambini con bronchiolite per diminuire le secrezioni ed il fabbisogno
di ossigeno.
Inclusi 3
RCT, tutti basati su tecniche percussori e vibratorie su bambini
ospedalizzati ( non in ventilazione meccanica). Uno studio ha
coinvolto solo bambini che necessitavano alimentazione tramite
sondino nasogastrico o fluidi EV.
- Risultati: Nessuna differenza nello score clinico durante ogni giorno di trattamento, al 5° giorno, e sino alla dimissione; non differenza nella durata dell'ospedalizzazione, nè nel fabbisogno di ossigeno durante l'ospedalizzazione. La fisioterapia respiratoria con le tecniche di espirazione forzata necessita ancora di essere valutata.
Vuoi citare questo contributo?
