Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Novembre 2005 - Volume VIII - numero 9
M&B Pagine Elettroniche
Pediatria per l'ospedale
L'aderenza
alla prescrizione dei farmaci
(la
compliance)
Indirizzo
per la corrispondenza: bartolozzi@unifi.it
L'aderenza
alle prescrizioni farmaceutiche, comunemente indicata con il nome dicompliance, viene in generale definita come la tendenza di
un paziente ad assumere i farmaci, secondo la prescrizione del medico
curante.
Il
termine “aderenza” è preferibile a quello importato di
“compliance”, perché quest'ultimo suggerisce che il
paziente segue passivamente gli ordine del medico e che il piano di
trattamento non è basato su una “alleanza terapeutica” o
su una specie di contratto fra paziente (o famiglia del paziente) e
medico. Tuttavia, a ben pensare, ambedue i termini sono imperfetti:
applicando questi termini a pazienti che non consumano i farmaci
prescritti nei tempi indicati e per il periodo di tempo previsto, noi
medici stigmatizziamo questi soggetti nelle loro relazioni future con
altri medici. E' evidente che indipendentemente dalla parola con la
quale si indica questa situazione, il beneficio completo della
maggioranza dei farmaci efficaci, a disposizione della medicina,
dipende soltanto dal comportamento del paziente nel seguire, in modo
ragionevolmente corretto, il regime terapeutico prescritto.
La
percentuale di aderenza di un singolo paziente viene usualmente
considerata come la percentuale di dosi prescritte, effettivamente
assunte dal paziente in un determinato periodo di tempo. Alcuni
studiosi hanno ulteriormente definito l'aderenza, includendo i dati
sulla dose assunta (in rapporto al numero delle preparazioni del
farmaco per ogni giorno) e sui tempi di assunzione delle dosi (per
esempio quante compresse sono state ingerite nel periodo di tempo
prescritto). Ovviamente l'aderenza è maggiore nei pazienti
che presentino una condizione acuta, in confronto a quelli che
soffrono di una situazione cronica; la persistenza dell'aderenza è
infatti particolarmente bassa nei soggetti con malattie croniche,
soprattutto quanto il trattamento si prolunghi al di là dei
primi sei mesi di cura.
Riferendosi
ai soli pazienti adulti, le percentuali medie di aderenza nelle prove
cliniche possono essere particolarmente alte, ma quando si tratti
soltanto di forme croniche, la percentuale di aderenza si situa
soltanto fra il 43 e il 78%. Non esistono percentuali di aderenza
standard da considerare adeguate: alcune prove considerano come
accettabili percentuali superiori all'80%, mentre altri ricercatori
considerano indispensabile un'aderenza superiore al 95%,
particolarmente fra pazienti in condizioni generali gravi, come le
infezioni da HIV. Talvolta può capitare anche che il paziente
assuma una dose superiore a quella prescritta dal Medico: anche in
questo caso si parla di non aderenza.
La
capacità del medico di riconoscere la non-aderenza è
scarsa; d'altra parte gli interventi per migliorarla, spesso
complessi e costosi, hanno portato a risultati discordanti.
Negli
Stati Uniti di tutte le ammissioni in ospedale di soggetti adulti,
dal 33 al 69% sono dovute alla scarsa aderenza alle prescrizioni, con
un costo complessivo di 100 miliardi di dollari
ogni
anno. I partecipanti alle prove cliniche, che non seguono le
prescrizioni di farmaco o del placebo, hanno una prognosi peggiore
dei rispettivi gruppi, che seguono le regole: la stretta aderenza al
regime di cura o al placebo, d'altra parte, conferisce una migliore
prognosi e complessivamente rappresenta un punto essenziale delle
prove cliniche.
Misure
di aderenza
I metodi
per misurare l'aderenza possono essere diretti o indiretti. Ogni
metodo ha dei vantaggi e degli svantaggi: nessun metodo può
essere considerato come ottimale.
Come
esempi di metodi diretti vanni ricordati:
- La terapia direttamente osservata (DOT), ormai di uso frequente nel trattamento della tubercolosi;
- La misurazione della concentrazione del farmaco o di un suo metabolita nel sangue o nelle urine;
- La dimostrazione o il dosaggio nel sangue di un indicatore biologico, aggiunto durante la preparazione del farmaco.
Tutti
questi metodi sono costosi.
Imetodi indiretti che misurano l'aderenza sono numerosi:
- Chiedere al paziente se egli ha preso i farmaci prescritti
- Valutare le risposte cliniche
- Raccogliere i questionari del paziente;
- Usare monitor elettronici;
- Misurare gli indicatori fisiologici;
- In caso di bambini chiedere l'aiuto della persona che si prende cura del piccolo, sia essa infermiera o insegnante;
- Contare le compresse
Si tratta
di metodi facili da usare.
Epidemiologia
I metodi
che calcolano l'assunzione di farmaci elettronicamente hanno
fornito informazioni molto dettagliate sui tipi di comportamento. La
principale deviazione nel prendere i farmaci riguarda l'omissione
delle dosi e il ritardo dei tempi di assunzione (vedi
tabella n.1). I pazienti comunemente migliorano il proprio
comportamento riguardo all'assunzione di farmaci nei 5 giorni
precedenti e successivi all'appuntamento con il medico, in
confronti ai 30 giorni dopo, secondo un fenomeno conosciuto sotto il
nome di “aderenza camice bianco”.
Studi con
monitor elettronici hanno messo in evidenza 6 diversi modi di
prendere i farmaci da parte di ammalati cronici:
- Un sesto dei pazienti è strettamente aderente al regime prescritto;
- Un sesto prende quasi tutte le dosi, ma irregolarmente
- Un sesto tralascia una dose per un giorno e ha qualche irregolarità nel rispetto dei tempi;
- Un sesto non prende il farmaco 3 o 4 volte in un anno, con omissione occasionale delle dosi;
- Un sesto non prende il farmaco una volta al mese o più spesso con frequenti omissioni delle dosi;
- Un sesto prende poche o nessuna dose, mentre dà l'impressione di una buona aderenza.
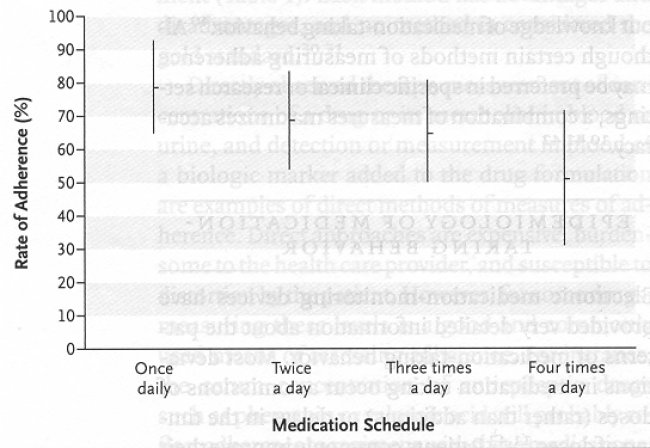
L'aderenza
è risultata inversamente proporzionale al numero delle
dosi (vedi figura
n.1):i pazienti che debbono prendere il farmaco 4 volte al giorno
hanno un'aderenza media di circa il 50%.
Figura
1 – Aderenza al farmaco, secondo il numero delle dosi (Claxton AJ
et al., 2001). Le linee verticali rappresentano 1 DS.
Come
identificare una scarsa aderenza
Gli
indicatori di una scarsa aderenza a un regime terapeutico sono
un'utile risorsa per il medico allo scopo di aiutarlo a
identificare i soggetti che hanno necessità di un intervento
per migliorare l'aderenza. Nella
tabella n. 2 sono riportati i principali predittori della scarsa
aderenza. La razza, il sesso e lo stato socioeconomico non sono
sempre associati con i livelli di aderenza. Quando siano presenti i
fattori di rischio riportati nella
tabella n. 2, il medico deve porre particolare attenzione,
soprattutto quando le condizioni del paziente non rispondano alla
terapia.
Il
miglior modo, il più semplice e il più pratico per
conoscere la verità, è di rivolgersi ai genitori del
bambino o al paziente con queste parole: “io so quanto sia
difficile prendere tutte le medicine regolarmente. Quante volte avete
vi siate dimenticato di somministrarle o di prenderle ?”.
Le
barriere dell'aderenza
I comuni
limiti dell'aderenza sono sotto il controllo del paziente, per
questo è necessario richiamare l'attenzione del paziente su
di loro per migliorare l'aderenza.
Secondo
quanto affermato dai pazienti, le ragioni della scarsa aderenza sono:
- Me ne ero dimenticato (30%)
- Avevo altre priorità (16%)
- Ho deciso di saltare quella dose (11%)
- Mancano le informazioni (9%)
- Per fattori emotivi (7%)
- Il 27% degli indagati non fornisce un motivo della scarsa aderenza
D'altra
parte i medici contribuiscono alla scarsa aderenza prescrivendo
regimi complessi, non spiegando adeguatamente i benefici e gli
effetti collaterali del medicamento, non prendendo in considerazione
lo stile di vita della famiglia e del paziente e avendo scarsa
relazione e confidenza con la famiglia e con il paziente.
Presenza
di problemi psicologici, particolarmente depressione |
Presenza
di disturbi cognitivi |
Trattamento
di malattie asintomatiche |
Inadeguato
controllo a distanza o inadeguata pianificazione del trattamento |
Effetti
collaterali del farmaco |
Mancanza
di convincimento da parte del paziente sui benefici del
trattamento |
Mancanza
di conoscenze sulla malattia da parte del paziente |
Scarsa
relazione fra medico e paziente |
Presenza
di barriere per il trattamento |
Appuntamenti
mancati |
Complessità
del trattamento |
Eventuale
pagamento o copagamento del medicamento |
Interventi
I metodi
che possono essere usati per migliorare l'aderenza possono essere
raggruppati in 4 categorie:
- L'educazione del paziente
- Il miglioramento dello schema di trattamento
- L'aumento delle ore nelle quali il medico è a disposizione del paziente
- Il miglioramento della comunicazione fra medico e paziente.
Non vi è
dubbio che gli interventi educativi/informativi sulla famiglia e sul
paziente possono avere un effetto favorevole sull'aderenza alla
prescrizione.
Il
miglioramento dello schema di trattamento si basa sull'uso di
contenitori di compresse, suddividi in box, nei quali suddividere i
farmaci a seconda dell'ora di somministrazione; il miglioramento
prevede inoltre l'uso di farmaci a lento assorbimento, che riducono
la somministrazione di più dosi nell'arco delle 24 ore.
Ritardare
l'appuntamento con una famiglia o con un paziente può avere
come conseguenza diretta quella di una sospensione o di un
diradamento della somministrazione di un farmaco, in attesa della
visita. D'altra parte l'aumento della comunicazione fra paziente
e medico è la chiave di un'efficace strategia nel potenziare
la capacità del paziente e della famiglia nel seguire il
regime terapeutico.
Poiché
molti fattori contribuiscono alla bassa aderenza ai farmaci, per
risolvere il problema è necessario un avvicinamento
multifattoriale, perché l'impiego di una sola strategia può
non essere sufficiente per tutti i pazienti (vedi
tabella n. 3).
Identificazione
della scarsa aderenza:
-
guardare gli indicatori della bassa aderenza: rimando degli
appuntamenti, mancanza di risposta ai farmaci, mancanza di
confezioni
-
interrogare sulle barriere alla aderenza, senza essere invasivi |
Sottolineare
il valore del regime e gli effetti dell'aderenza |
Elicitare
l'amor proprio del paziente e della famiglia sulla capacità
di seguire il regime e, se necessario, incaricare
qualcuno
nella famiglia di promuovere l'aderenza |
Fornire
semplici e chiare istruzioni e semplificare il regime per quanto
è possibile |
Incoraggiare
l'uso di un sistema (box giornaliero) per prendere il
medicamento |
Ascoltare
al paziente e adattare il regime in accordo alle necessità
del paziente |
Ottenere
l'aiuto di tutti i membri della famiglia e degli amici |
Ricordare
il comportamento e i risultati desiderabili, quando sia
necessario |
Utilizzare
medicamenti “forgiving” (cioè farmaci la cui efficacia
non risente dell'uso di dosi ritardate o saltate),
quando
l'aderenza appaia difficile:
-
farmaci con un'emivita lunga
-
farmaci deposito o a lento assorbimento
-
farmaci transdermici |
Malattie
nel bambino
Chi ha
visto le difficoltà che si incontrano nella somministrazione
dei farmaci a un bambino, comprende facilmente le difficoltà
di seguire le prescrizioni del pediatra. Ma anche in questo caso il
medico può aumentare l'aderenza sottolineando l'importanza
del regime prescrittivo, rendendo il regime il più semplice
possibile e adattando il regime allo stile di vita del bambino e
della famiglia.
Per
ottenere una completa aderenza nei pazienti pediatrici, è
necessario con soltanto avere la cooperazione del bambino, ma anche
dei genitori e di tutti i componenti la famiglia. Le percentuali di
aderenza dei bambini con malattia cronica sono simili a quelle degli
adulti con malattia cronica: intorno al 50% con una riduzione
dell'aderenza con il passare del tempo.
Molti
interventi migliorano l'aderenza nei pazienti pediatrici, ma hanno
spesso un successo limitato. L'intervento più comune è
quello del rinforzo, che interessa l'aderenza alle motivazioni,
fornendo, ad esempio come viene utilizzato negli Stati Uniti, dei
“bonus” , che possono essere usati per ottenere privilegi,
accedere a particolari attività, od altro.
L'uso
di preparazioni più palatabili di quelle inizialmente
prescritte, possono avere un certo successo; come possono tornare
utili l'interessamento dei membri della famiglia, della scuola e
delle altre componenti sociali, al fine di massimizzare la capacità
del bambino di aderire al regime prescrittivo.
Vuoi citare questo contributo?
