Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Febbraio 2006 - Volume IX - numero 2
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Osteomielite
multifocale ricorrente e biopsia ossea:
la
difficoltà di sentirsi sicuri nell'inusuale.
1 Clinica
Pediatrica, IRCCS Burlo Garofolo, Trieste.
2 U.O. di
Radiologia, IRCCS Burlo Garofolo, Trieste
Indirizzo
per corrispondenza: evadadalt@hotmail.com
Recurrent
multifocal osteomyelitis and bone biopsies: when enough is enough
Summary:We report the case of an 11 years old child with recurrent joint
pain associated with fever and multifocal bone involvement, which
developed in the course of a couple of years. X-rays showed a
significant periosteal reaction, allowing the diagnosis of recurrent
multifocal osteomyelitis (CRMO). Two bone biopsies were performed to
rule out a malignanc . The second biopsy was performed at a time when
the clinical diagnosis was reasonably sure. The diagnostic challenges
and therapeutic issues of this condition are discussed.
C. è
una ragazza di 11 anni la cui storia comincia nel maggio 2003 con
un'artrite di ginocchio destro esordita torpidamente nell'arco di
un paio di mesi, con zoppia e dolore ed evoluta infine in artrite
franca caratterizzata da dolori intensi, impotenza funzionale ed
associata a febbre persistente ed indici di flogosi elevati (GB
14470/mm3 con N 80%, VES 120, PCR 32).
Ricoverata
presso la pediatria di zona riceve inizialmente terapia antibiotica
iniettiva nel sospetto di artrite settica e successivamente, a fronte
di non risposta clinica (persistenza di artralgia e tumefazione e
comparsa di artralgia anche alla coxo-femorale omolaterale) si avvia
terapia con FANS e viene trasferita in Clinica Pediatrica.
Durante
il ricovero vengono prese in considerazione e via via escluse varie
ipotesi diagnostiche, quali: artrite settica (non risposta
alla terapia antibiotica, emocoltura negativa, reazione di
Widal-Wright negativa), artrite tubercolare (Mantoux
negativa), artrite correlata a malattia autoimmune a tipo Les o
Dermatomiosite (complemento, ANA, ANCA tutti negativi) o a
malattia infiammatoria intestinale (ecografia, colonscopia e
scintigrafia addominale negative), neoplasia (midollo osseo e
mediastino nella norma).
Viene
posta diagnosi di artrite pauciarticolare e avviata una terapia
antinfiammatoria con steroide e successivamente con FANS per 1 mese,
con completa remissione della sintomatologia.
Quello
che colpiva nella valutazione della diagnostica per immagini era
l'aspetto, in corso di scintigrafia, di ipercaptazione di tutto il
femore , non solo delle articolazioni, dato che peraltro, vista
l'evidenza di artrite concomitante, non era stato particolarmente
valorizzato pensando ad una generica ipersensibilità
della scintigrafia. (figura
1)
A
distanza di un anno (2004) C. ritorna nuovamente alla nostra
attenzione per la comparsa di febbricola accompagnata da dolori agli
arti inferiori, in particolare a destra, con indici di flogosi
aumentati e rilievo obiettivo di sfumato deficit di forza all'arto
inferiore destro, su base antalgica .L'ecografia e la radiografia
dell'arto inferiore destro mostrano rispettivamente un minimo
versamento articolare a livello della coxo-femorale e un aspetto del
femore, sempre a destra, di marcato ispessimento della corticale
ossea, come da reazione periostale, con una relativa iperdiafania
della spongiosa. (figura
2)
Questi
reperti associati al dato scintigrafico dell'anno precedente di
ipercaptazione lungo tutto il femore, con artrite e risposta ai FANS,
orientano verso un quadro di periostite ricorrente. Viene comunque
eseguita biopsia ossea che esclude una malignità .
Vista
l'ipotesi di periostite ricorrente inizia una terapia
antiinfiammatoria con FANS continuata per tre mesi, con risoluzione
della sintomatologia.
A
febbraio 2005 C. presenta nuovamente dolori all'arto inferiore di
destra, saltuari, circa 1-2 volte alla settimana, della durata di
circa 1 ora associati a lieve febbricola; 2-3 volte al mese il dolore
si presenta anche di notte .
Il quadro
laboratoristico (emocromo, indici di flogosi, complemento, LDH,
fosfatasi alcalina) è nella norma; negativa anche la ricerca
degli anticorpi ASMA, LKM, ANCA, ANA, anti DNA E ANTI Bartonella.
Ripete
una scintigrafia ossea nella ricerca di altre lesioni nel sospetto di
una evoluzione in multifocalità ma questa conferma solo
l'ipercaptazione al femore di destra, negando la presenza di altre
localizzazioni.
Visto il
recidivare della sintomatologia a due anni dall'esordio, in una
lesione monofocale, preoccupati comunque di poter perdere una
diagnosi di tumore prendiamo tempo con l'esecuzione di una
RMN (figura
3a, figura
3b), che nuovamente esclude una malignità, con un quadro
nel suo complesso compatibile con diagnosi clinica diOsteomielite-Periostite.
Alla
discussione collegiale con radiologo e ortopedico peraltro questo non
basta (a fronte di un quadro monofocale, progressivo) e si decide
comunque di eseguire una TAC per la migliore definizione sull'osso.
La TAC evidenzia, come atteso, un quadro di flogosi cronica con
esuberante apposizione ossea periostale associata a modesta reazione
ossea endostale (figura
4), senza lesioni suggestive di tumore.
La lunga
durata della storia, l'aspetto della radiologia convenzionale
(assenza di immagini di sequestri), gli indici di flogosi pressoché
normali rendevano improbabile l'ipotesi di una osteomielite cronica
infettiva a decorso torbido, per cui è stata posta diagnosi diOsteomielite Cronica Ricorrente.
Il
successivo decorso clinico si caratterizza per la comparsa di dolori
agli arti superiori, con evidenza di lesioni radiografiche di
osteite-iperostosi disreattiva multifocale (figura
5).
A fronte
di questa ripresa della malattia la diagnosi diventa naturalmente più
semplice, ed è quella di una Osteomielite Multifocale
Cronica Ricorrente (CRMO); viene avviata terapia steroidea, con
successivo programma di lento scalo e prosecuzione con FANS.
La CRMO
può associarsi ad acne pustolosa, componente dermatologica non
necessariamente sincrona e piu' frequente nell'adulto, rientrando
nella cosiddetta sindrome SAPHO (sindrome acne pustolose hyperostose
osteite). Sulla base della letteratura che indica l'uso del
pamidronato nella Sapho e di segnalazioni aneddotiche sull'uso del
pamidronato anche nella CRMO abbiamo deciso alla sospensione del
cortisone, visto il ripresentarsi della sintomatologia, l'avvio di
una terapia con difosfonati (neridronato sodico), con un programma di
infusioni ripetute.
La
ragazza è stata posta in trattamento per pochi mesi con
apparente risultato iniziale, ma successivamente nonostante le
infusioni la malattia riprende con dolori e un marcato peggioramento
del quadro radiografico della sola lesione radiale destra (reazione
periostale significativamente aumentata rispetto all'esame eseguito
precedentemente, (figura
6) rendendo necessario l'avvio di un ciclo di steroide.
L'entità
dell'ultimo rilievo radiologico radiale è talmente
impressionante che ripropone per l'ennesima volta il dubbio di
malignità. In discussione collegiale con il radiologo,
l'ortopedico e il reumatologo decidiamo per una seconda biopsia
ossea che mostra ancora solo aspetti rigenerativi, escludendo una
malignità.
A fronte
di ciò è stata avviata terapia con metotrexate in
un'ottica di lungo termine di risparmio di cortisone, come da
letteratura.
In
sostanza siamo di fronte ad una bambina che ha ricevuto 2 biopsie
ossee e ripetute indagini radiologiche per escludere una malignità
in una diagnosi di malattia rara ma ben descritta in letteratura. La
difficoltà, a fronte del sospetto di una patologia molto
grave, di basarsi sulla letteratura in assenza di un vissuto è
comprensibile, ma nulla toglie al ragionevole dubbio di una
invasività eccessiva.
OSTEOMIELITE
CRONICA MULTIFOCALE RICORRENTE E SAPHO : SINOVITE, ACNE, PUSTOLOSI,
IPEROSTOSI, OSTEITE
Dal 1961
in poi sono stati utilizzati diversi nominativi per descrivere una
sindrome che interessa l'apparato muscolo-scheletrico unitamente
alla cute, con modalità e tempi variabili a seconda dell'età
di esordio e tra soggetti nella stessa fascia d'età1
. Nel 19872
tale entità è stata etichettata come SAPHO, la cui
varietà pediatrica è ad oggi indicata come CRMO3
, e il cui spettro è fondamentalmente composto da un'osteite
infiammatoria non infettiva, che puo' o meno essere associata ad
una componente dermatologica, non per forza sincrona, e piu'
frequente nell'adulto, nelle femmine.
Il 10-33%
dei soggetti con pustolosi palmo-plantare e acne presentano anche
lesioni ossee infiammatorie, e tra il 18 e il 53% dei soggetti con
osteite ricorrente presentano acne e pustolosi palmo-plantare, che
possono presentarsi da 2 a 38 anni dopo l'insorgenza del quadro
osteo-articolare. Le lesioni cutanee sono rappresentate da pustole
intradermiche sterili palmo-plantari, acne in forma severa
(conglobata, fulminante, idroadenite suppurativa), e a volte forme di
psoriasi pustolosa difficile da distinguere dalla pustolosi semplice.
Le
lesioni scheletriche sono caratterizzate da sinovite, osteite,
iperostosi e piu' raramente entesite, colpiscono dei segmenti
bersaglio diversi tra adulti e bambini, generando lesioni singole o
multiple, simultanee o successive, con un decorso clinico variabile
da episodi singoli ad un ciclo di riesacerbazioni e remissioni
subentranti. Le lesioni osteo-articolari si accompagnano a dolore,
limitazione funzionale, flogosi delle parti molli circostanti e
modeste manifestazioni sistemiche quali febbricola incostante e lieve
rialzo degli indici di flogosi (VES e PCR) 4
.
I
segmenti piu` colpiti, in ordine di frequenza, sono nell'adulto le
articolazioni sterno-clavicolari, costo-sternali, costo-condrali e
manubrio-sternali, quindi la spina dorsale (con aspetti di
spondilodiscite aspecifica), le articolazioni sacro-iliache (piu`
spesso monolateralmente), le ossa lunghe (regione meta-diafisaria del
femore distale, tibia prossimale, perone, omero, radio e ulna), le
ossa piatte (ileo e mandibola). Sono presenti inoltre un'artrite
assiale in circa il 90% dei casi (ginocchia, anche), e nel 36% dei
casi un'artrite periferica di mani e piedi, prive di aspetti di
sclerosi e anzi con aspetti di osteoporosi iuxta-articolare.
Nel
bambino la malattia si presenta piu` comunemente senza lesioni
cutanee e i segmenti più spesso colpiti sono, in ordine di
frequenza, le ossa lunghe degli arti inferiori, le clavicole, la
spina dorsale e le articolazioni sacro-iliache.
Nelle
ossa lunghe si osserva a volte iniziale osteolisi nella metafisi
adiacente al piatto di accrescimento, seguita da sclerosi con
iperostosi e reazione periostale, ed è rara la chiusura
prematura del piatto di accrescimento. L'immagine RX puo` mostrare
la compresenza di questi aspetti, e mai immagini riferibili a
sequestri, e per il resto è sovrapponibile a un quadro
radiologico di osteomielite cronica, a parte per la fase iniziale, in
cui aree di osteolisi danno alle lesioni un aspetto piu` aggressivo.
Il coinvolgimento midollare è evidenziato al meglio dalla RMN.
E` frequente l'edema delle parti molli, ma non vi è
formazione di ascessi.
Le
lesioni clavicolari consistono in un'iniziale lisi midollare del
capo mediale, cui segue una reazione periostale diffusa con aspetto a
buccia di cipolla che evoca una lesione maligna, e infine sclerosi.
La RMN è utile in questo caso soprattutto per differenziare le
lesioni attive (iperintense in T2) da quelle quiescenti (iperintense
in T1), e per mostrare l'edema dei tessuti molli circostanti. Il
coinvolgimento della spina dorsale5
è di tipo spondilo-discitico, piu` spesso di un singolo corpo
vertebrale (e fino a un massimo di quattro), a livello toracico, con
lesioni prevalentemente litiche , irregolarità del piatto
vertebrale, alterazioni del midollo osseo. Clinicamente si osservano
collassi dei corpi vertebrali, con minimo coinvolgimento discale e
senza attraversamento dello spazio intervertebrale, diversamente da
quanto accade nelle lesioni infettive, spesso associate a colture
negative.
Due sono
le principali ipotesi patogenetiche per spiegare la sindrome :
un'infezione ossea da patogeno a bassa virulenza, con trasmissione
ematogena, o una reazione immunitaria ad un trigger batterico/virale,
da un lato, e un meccanismo simil spondilo-artropatia sieronegativa
dall'altro. Il razionale della prima ipotesi è confortato
dall'aspetto bioptico delle lesioni (a tipo osteomielite acuta,
subacuta e cronica) e dall'aspetto radiologico delle lesioni
spinali e delle ossa lunghe, che ricordano ancora lesioni infettive
subacute o croniche ; l'isolamento di propionibacterium acnes nelle
biopsie ossee dei soggetti affetti è stato rilevato, ma non è
significativo in quanto rappresenta un abituale contaminante di
campioni ottenuti per via transcutanea6
, e trials effettuati con antibiotici si sono rivelati inefficaci,
anche se vengono riportati in letteratura aneddotici successi per
terapie protratte con doxiciclina 7.
La
seconda ipotesi è stata suggerita dalla elevata frequenza del
coinvolgimento assiale, dalla presenza di ossificazioni
paravertebrali simili a quelle che si rilevano nell'artrite
psoriasica, dalla possibile associazione con MICI, e dal dato
riportato in taluni studi di un pattern HLA-B27 che sarebbe presente
nel 13-30% dei casi, ma che altri studi non confermano. Il fattore
reumatoide in tutti gli studi è risultato negativo.
La
diagnosi è prevalentemente radiologica, ed è agevolata
dal sospetto clinico e quando le lesioni si localizzano nei distretti
tipici, specie se accompagnate da lesioni cutanee.
La
sindrome puo` cosi` essere differenziata da altre patologie ossee con
aspetto radiologico simile, quali il morbo di Paget, l'osteomielite
infettiva, l'osteosarcoma, il sarcoma di Ewing.
La
terapia8
si avvale dell'uso di FANS, per controllare i sintomi, steroidi in
caso di dolore severo e insuccesso dei primi (eventualmente con
codeina) ed eventualmente di immunosoppressori quali metotrexate e
ciclosporina.
Esistono
numerosi lavori che riconoscono ai difosfonati ed in particolare al
pamidronato una superiorità nel controllare i sintomi ed in
alcuni casi nel ridurre la frequenza delle esacerbazioni. Questo sia
sulla base dell'attività antiosteoclastica propria dei
difosfonati, visto l'elevato rimodellamento osseo che caratterizza
tale sindrome, sia come suggerito da alcuni sulla base della azione
antinfiammatoria 9,10,11,12
- Earwaker JW, Cotten A.. SAPHO: syndrome or concept? Imaging findings. Skeletal Radiol 2003;32(6):311-327.
- Chamot A, Benhamou CL, Kahn MF, et al. Acne-pustulosis-hyperostosis-osteitis syndrome. Results of a national survey. 85 cases Rev Rhum Mal Osteoartic 1987;54:187-196.
- Hatem SF, Petersilge CA, Park JK. Musculoskeletal case of the day. Chronic recurrent multifocal osteomyelitis (CRMO). Am J Roentgenol 1997;169(1):285, 289-91.
- Hayem G, Bouchaud-Chabot A, Benali K, et al. SAPHO syndrome: a long term follow up study of 120 cases. Semin Arthritis Rheum 1999;29(3):159-71.
- Anderson SE, Heini P, Sauvain MJ, et al. Imaging of chronic recurrent multifocal osteomyelitis of childhood first presenting with isolated primary spinal involvement. Skeletal Radiol. 2003;32(6):328-36.
- Savolainen HA, von Essen R, Nissinen AJ, Jahkola M. Propionibacterium acnes in purulent arthritis: probable cause of iatrogenic infection. J Rheumatol. 1988;15(6):1040-1.
- Ballara SC, Siraj QH, Maini RN, Venables PJ. Sustained response to doxycycline therapy in two patients with SAPHO syndrome. Arthritis Rheum 1999;42:819-821.
- Rothschild B, Schils J, Lavelle H. Potential therapeutic approach to SAPHO. Semin Arthritis Rheum 2000; 29(5):332-4.
- Kopterides P, Pikazis D, Koufos C. Successful treatment of SAPHO Syndrome with zoledronic acid. Arthritis Rheum 2004;50(9):2970 -3
- Amital H, Applbaum YH, Aamar S, Daniel N, Rubinow A. SAPHO Syndrome treated with Pamidronate: an open-label study of 10 patient. Rheumatology 2004; 43(5):658-61.
- Kerrison C, Davidson JE, Cleary AG, Beresford MW. Pamidronate in the treatment of childhood SAPHO Syndrome. Rheumatology 2004;43(10):1246 -51
- Wedman J, van Weissenbruch R. Chronic recurrent multifocal osteomyelitis. Ann Otol Rhinol Laryngol 2005;114(1 Pt 1):65-8
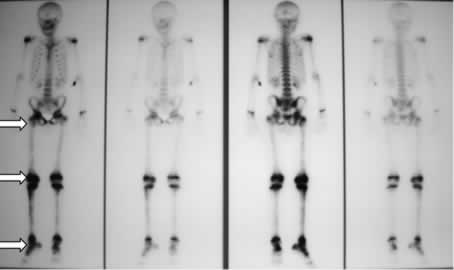
Figura
1: riscontro di zone multiple di captazione (ginocchio, articolazione
tibio-tarsica, femore destro e coxo-femorale destra).
Figura
2: radiogramma del femore che mostra, al III medio, marcato aumento
di spessore della corticale ossea sul versante interno
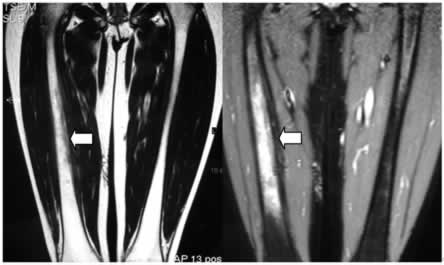
Figure
3a,b: RM, piani coronali con mezzo di contrasto (T1) confermano il
reperto e mostrano una marcata vascolarizzazione a tale livello.
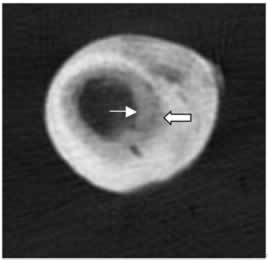
Figura
4: la TC, eseguita senza mezzo di contrasto, conferma l'importante
reazione periostale ( ) e mostra una discreta reazione endostale (
) e mostra una discreta reazione endostale ( ).
).
Figura
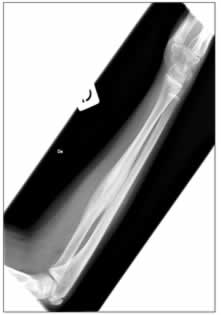
5: il radiogramma dell'avambraccio mostra una zona di alterazione
della struttura ossea a livello del radio, in gran parte
osteoaddensante, con piccole aree di rarefazione nel contesto.
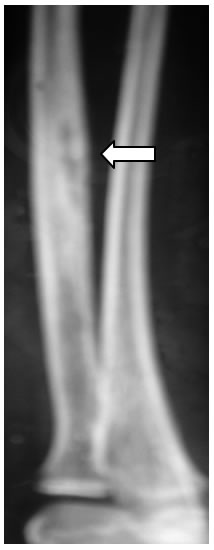
Figura
6: reazione periostale significativamente aumentata rispetto
all'esame eseguito precedentemente
Vuoi citare questo contributo?