Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Dicembre 2005 - Volume VIII - numero 10
M&B Pagine Elettroniche
Pediatria per immagini
Dalla
dermatite atopica alla sindrome di Netherton
Nella
dermatite atopica atipica…tieni d'occhio il capello!
Clinica
Pediatrica, IRCCS Burlo Garofolo, Università di Trieste
*Servizio
di Dermatologia Pediatrica
Indirizzo
per corrispondenza: isabella.giuseppin@libero.it
Il
caso clinico
Il
piccolo D. è un bambino tunisino di 2 anni e 4 mesi che da
6 mesi vive in Italia. Giunge alla nostra osservazione in due
occasioni per una grave dermatite.
La
sua storia è iniziata, da quanto riferito, all'età
di circa 1 anno con la comparsa di eczema, che interessava tutta
la superficie corporea con aspetto eritematoso prevalente al
viso, eritematoso e desquamante sul tronco, braccia e gambe,
senza evidenza di aree di essudazione, con cute estremamente
secca, ittiosica a tratti. Vi era inoltre una dermatite del cuoio
capelluto, con carattere seborroico e con alcune aree di
alopecia. Ricoverato nel settembre del 2004 in altra sede, fu
posta diagnosi di eczema atopico.
In
quell'occasione è stata riscontrata un'ipereosinofilia,
associata ad un aumento delle IgE totali (776 UI/ml), ad un Rast
positivo per acaro e uovo. Durante il ricovero il piccolo è
stato meglio, per cui è stato dimesso. A domicilio ha
continuato ad avere la sua dermatite molto pruriginosa, estesa a
tutta la superficie corporea. La gestione domiciliare riferita
era di applicazioni di creme idratanti e di pomate steroidee.
Tuttavia l'impressione, a fronte di consigli tutti perfetti,
era che ci fosse un approccio al problema non adeguato (la madre
non parlava italiano).
Al
primo ricovero presso il Nostro Istituto (aprile 2005) vista
l'estensione e la gravità del quadro cutaneo con
intensissimo prurito abbiamo ritenuto indispensabile iniziare il
trattamento steroideo per os associato, associato all'utilizzo
di steroidi topici e ad un'adeguata idratazione cutanea con
l'uso di olio da bagno, vaselina fluida. Vista la
sovrainfezione batterica (al tampone cutaneo evidenza uno
stafilococco aureus ad alta carica sensibile alla
claritromicina), è stata avvita terapia antibiotica per
os. E' stata confermata la sensibilizzazione nei confronti
dell'acaro della polvere.
Durante
la degenza ci è stato un graduale miglioramento della cute
che appariva meno eritrosica e desquamata.
Le
indagini eseguite sembravano escludere un deficit immunitario
maggiore (immunoglobuline nella norma, assenza di linfopenia o
neutropenia, normalità della conta piastrinica,
sottopopolazioni linfocitarie nella norma) e la celiachia.
Abbiamo
parlato a lungo con la madre tramite una mediatrice culturale
dando i consigli del caso come se si trattasse di una grave
dermatite atopica (idratazione, steroide topico, terapia
antibiotica sistemica se necessaria, profilassi anti-antiacaro
con utilizzo di coprimaterasso, copricuscino e tutina).
Rivediamo
dopo 7 mesi il bambino per la persistenza della grave
eritrodermia desquamativa diffusa.
In
questi sei mesi il bambino si sarebbe ripresentato 4 volte
all'attenzione della pediatra di famiglia (PdF) per il
peggioramento clinico dell'eritrodermia e della desquamazione
in particolare durante il periodo estivo.
Ogni
volta è stato trattato con cicli di terapia steroidea e
antibiotici sistemici. L'ultimo ciclo 15 giorni prima del
ricovero con risultati molto parziali.
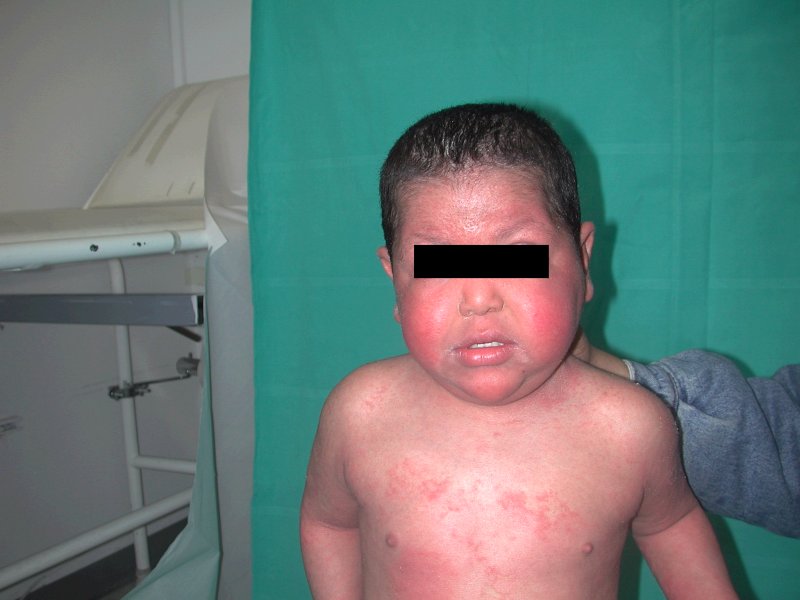
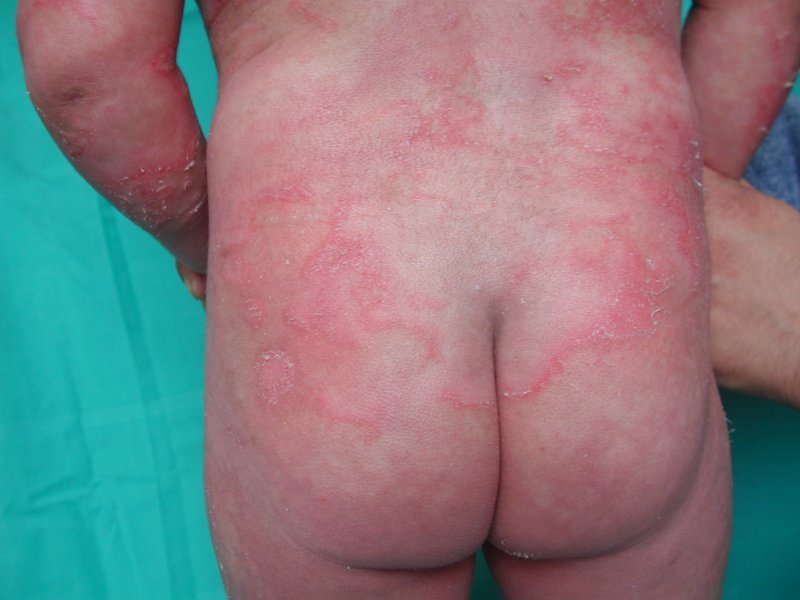
Il
piccolo si ripresentava nelle stesse condizioni di alcuni mesi
prima, in buone condizioni generali, ma irritabile e fortemente
disturbato da un prurito intenso. Presentava un'eritrodermia
diffusa, grave, con interessamento di tutta la superficie
cutanea, con aspetto desquamante sul tronco, braccia e gambe,
senza evidenza di aree di essudazione, con cute estremamente
secca, ittiosica (Figura
1, Figura
2). A livello degli arti inferiori vi era un'eritrodermia
desquamativa con aspetti tipici per ittiosi lineare circonflessa.
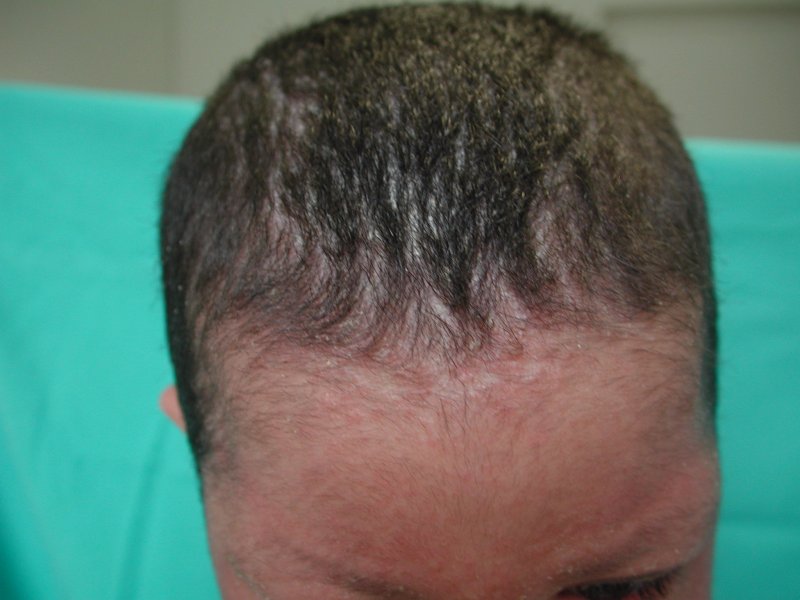
I capelli sono apparsi aridi, secchi, fragili al tatto. Vi erano
aree di alopecia localizzate con dermatite seborroica (Figura
3)
Nella
storia di D. vi erano molti elementi incongruenti con la diagnosi
di dermatite atopica:
a) la
parziale risposta alla terapia cortisonica sia topica che
sistemica;
b)
allo stesso modo il quadro cutaneo non migliorava in modo
eclatante dopo l'uso dell'antibiotico (la sovrainfezione
batterica è spesso responsabile della gravità della
dermatite);
c)
l'esposizione solare non era "terapeutica", ma anzi vi
era stato un peggioramento clinico
Inoltre
la compliance alla terapia (a giudizio anche del PdF e per
verifica nostra durante il ricovero precedente) sembrava essere
adeguata, compresa l'adozione delle misure antiacaro.
La
diagnosi di dermatite atopica è stata messa in dubbio e
sono state riconsiderate le ipotesi.
Si è
pensato di nuovo ad un deficit immunitario maggiore con
interessamento cutaneo. Tuttavia non poteva trattarsi di una
sindrome di Wischott Aldrich (mancavano la trombocitopenia
associata alla presenza di piastrine di basso volume e alla
suscettibilità alle infezioni da piogeni); non si trattava
neppure di una sindrome di Ommen (a cui abbiamo pensato vista
l'iperesosinofilia pregressa e le IgE elevate, ma le
sottopopolazioni e le immunoglobuline erano nella norma) o di
un'IPEX (a cui abbiamo pensato visto l'eczema e la
costituzione atopica del piccolo, mancavano, peraltro,
l'enteropatia e segni di autoimmunità -tiroidite,
diabete… . La normalità delle sottopopolazioni
linfocitarie escludeva anche questa rara patologia).
Quello
che da un punto di vista obiettivo colpiva era l'aspetto dei
capelli (secchi, fragili, con aree di alopecia) e della stessa
cute (con aree estese di eritrodermia ma anche di ittiosi che
facevano pensare alla psoriasi). I capelli sono stati guardati al
microscopio ottico con una ipotesi a priori precisa: quella di
cercare una tricoressi invaginata, elemento diagnostico della
Sindrome di Netherton, una forma di eritrodermia ittiosiforme
congenita, che si associa a costituzione atopica.
Guardando
al microscopio ottico i capelli del piccolo abbiamo visto i
“bamboo hair” (Figura
4) e formalizzato la diagnosi di Sindrome di
Netherton.
Per
tale sindrome in letteratura non ci sono molte opzioni
terapeutiche risolutive. E' descritta l'inefficacia degli
steroidi topici e della ciclosporina; in singole segnalazioni si
parla dell'efficacia del pimecrolimus all'1%, del tacrolimus
e del calcipotriolo. Abbiamo deciso di non utilizzare il
tacrolimus viste le segnalazioni di un significativo assorbimento
cutaneo proprio nella sindrome di Netherton.
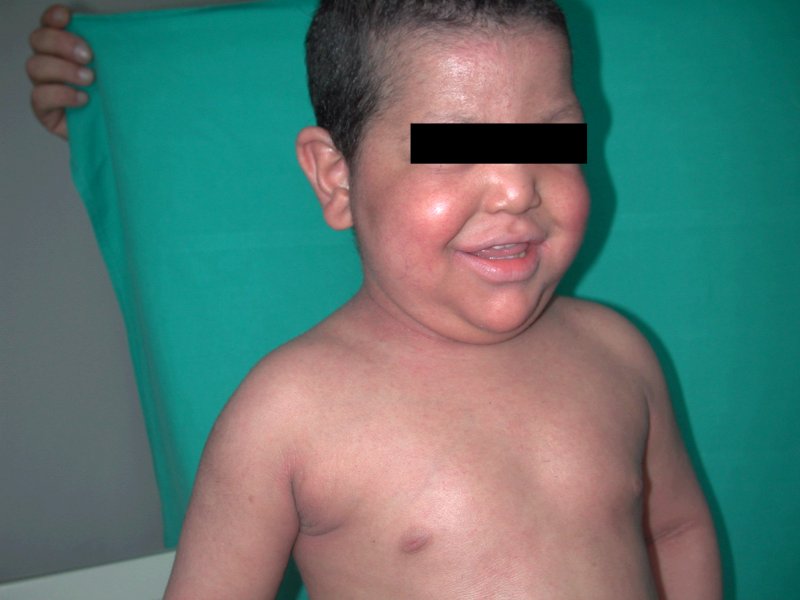
Con
l'applicazione di vaselina salicilica all'1% sul corpo e al
3% a livello del cuoio capelluto, del pimecrolimus all'1% sulle
aree maggiormente eritematose abbiamo ottenuto buoni risultati
già dopo 8 gg dall'avvio di detta terapia: il prurito è
pressoché scomparso, l'eritrodermia e la desquamazione
sono spariti totalmente ad un mese dalla dimissione (Figura
5) .
La
Sindrome di Netherton
La
sindrome di Netherton è una grave forma di ittiosi
autosomica recessiva. E' caratterizzata da un'eritrodermia
ittiosiforme congenita, che si associa ad una costituzione
atopica (elevate IgE totali, manifestazioni atopiche, frequenti
sovrainfezioni fungine e batteriche, inclusa la “staphylococcal
scalded skin syndrome (SSSS)” dalla nascita). Le manifestazioni
allergiche più frequenti sono date da orticaria,
angioedema, dermatite atopica, asma. I capelli sono radi, corti,
si spezzano facilmente. La tricoressi invaginata è
l'aspetto patognomonico della sindrome. "I bamboo hair",
come vengono anche definiti, sono caratterizzati
dall'invaginazione dell'estremità distale dello stelo
del capello nell'estremità prossimale. Esistono tuttavia
altri disturbi dello stelo del capello come i pili torti o
tricoressi nodosa e alterazioni delle sopracciglia e delle
ciglia.
L'ittiosi
lineare circonflessa e l'ittiosi psoriasica (congenital
lamellar ichthyosis) possono essere due forme di presentazione
della stessa patologia o convivere nello stesso individuo.
Alcuni
bambini con sindrome di Netherton possono sviluppare alla nascita
una progressiva disidratazione ipernatriemica, arresto di
crescita ed enteropatia. Questa presentazione della malattia può
essere fatale. Tipicamente la diagnosi può essere
ritardata finchè non compare quell'alterazione del
capillizio conosciuta come tricoressi invaginata.
Alcuni
pazienti presentano ritardo mentale. Recentemente c'è
stata una segnalazione di un' associazione tra S. di Netherton
e riduzione della massa cerebrale , documentata alla RMN.
La
sindrome di Netherton è causata da una mutazione a carico
del gene SPINK5, che codifica per un inibitore di una famiglia di
serina-proteinasi, LEKTI (lymphoepithelial Kazal-type-related
inhibitor) che è localizzato sul cromosoma 5. LEKTI è
coinvolto nella regolazione della formazione della barriera
cutanea e nel remodelling della matrice extracellulare. E'
considerato un marker della differenziazione dei cheratinociti e
dei follicoli piliferi. Inoltre gioca un ruolo non meglio
compreso anche in ambito di regolazione dell'immunità.
La proteina che esso codifica è fortemente espressa nello
strato granuloso dell'epidermide, negli strati soprabasali
degli epiteli stratificati. La presenza di una mutazione di detto
gene porta ad uno squilibrio del fisiologico rapporto proteinasi
e inibitori delle proteinasi deputato a mantenere l'integrità
e la coesione delle cellule dello strato corneo. Il deficit di
LEKTI causa un'alterazione del piano di clivaggio dei desmosomi
nella porzione superiore dello strato granuloso attraverso la
degradazione della desmogleina-1, molecola responsabile
dell'effetto adesivo dei desmosomi stessi, dovuta
all'iperattività degli enzimi dello strato corneo.
Questo porta ad un difetto di adesione delle cellule dello strato
corneo e in una conseguente perdita della sua funzione di
barriera.
Nella
staphylococcal scalded skin syndrome (SSSS) la tossina A
esfoliativa dello stafilococco è una serina-proteasi
capace di clivare la desmogleina 1, causando perciò una
separazione tra le cellule dello strato corneo e dando luogo alla
SSSS.
Queste
alterazioni spiegano l'aumento della permeabilità della
barriera cutanea nella sindrome di Netherton, la tendenza in
alcuni casi all'ipernatriemia e alla disidratazione.
Questa
patologia può essere confusa con la dermatite atopica, ma
a differenza di questa non risponde agli steroidi topici, come
nel nostro caso.
Le
opzioni terapeutiche descritte non sono codificate e riguardano
singoli case reports. Tra esse ricordiamo alcune segnalazioni
ormai datate sull'uso dell'acido retinico, una segnalazione
sull'uso della fototerapia, un singolo case report in cui è
stato utilizzato il calcipotriolo topico allo 0.05% applicato
ogni quattro giorni sulle aree più eritematose. Dopo due
settimane c'è stato un significativo miglioramento
dell'eritema e della desquamazione. La remissione durò
3-4 settimane, con necessità di riprendere la terapia, che
non diede, durante i nove mesi di follow-up effetti collaterali
(non nefrocalcinosi, nè ipercalcemia).
Singole
recenti segnalazioni hanno riportato l'efficacia del tacrolimus e
del pimecrolimus. Allen et al. hanno descritto tre pazienti
trattati con tacrolimus topico 0.1% applicato due volte al die
con evidenza di un significativo assorbimento cutaneo, pur in
assenza di segni o sintomi di un effetto tossico dello stesso. Il
difetto di barriera cutanea dato dai pazienti con sindrome di
Netherton li espone infatti al rischio di un significativo
assorbimento cutaneo.
Un
case report recentemente pubblicato riporta l'efficacia del
pimecrolimus all'1%, senza evidenza di un significativo
assorbimento cutaneo.
|
|
Vuoi citare questo contributo?