Ottobre 2010 - Volume XIII - numero 8
M&B Pagine Elettroniche
Ricerca
Valutazione
di fattibilità di progetti di formazione dei pediatri per la
prevenzione e la cura dellobesità
1UO
Pediatria Ospedaliera, Ambulatorio e DH di Endocrinologia Pediatrica
e dellAdolescenza, AOU Ferrara
2Formazione,
Dipartimento Emergenza, AOU Ferrara
3
Struttura Interaziendale di Formazione e Progetti
Internazionali, AOU Padova
4Centro
Studi Federazione Italiana Medici Pediatri, Sezione di Napoli
5Dipartimento
di Medicina Clinica e Sperimentale, AOU Padova
Indirizzo per corrispondenza: tanas.rita@tin.it
Feasibility
of educational programmes on childhood obesity prevention and
treatment
Key
words
Childhood
obesity, Therapy, Therapeutic Patient Education, Primary
Care, Family Group Therapy
Summary
Objectives.
In 2000, the Paediatric Department of
Ferrara (Italy) started a Family Group Therapeutic Educational
programme to treat childhood obesity. Following its positive
results, a practical professional training in therapeutic
education, addressed to healthcare personnel involved in the
treatment of childhood obesity, was planned in 2008. The training
is meant to promote the development of a shared therapeutic
educational strategy for obesity, involving specialists, primary
care physicians/paediatricians and families. The article presents
the preliminary results of this training and discusses its
acceptance and feasibility.
Methods.
The integrated professional training
consists of an on-line course followed by a two-day practical
training at the Paediatric Department of Ferrara University
Hospital or, alternatively, by a two-day classroom group
training. The feasibility assessment of the training project
takes into account the following criteria: a multidimensional
questionnaire (a pre- and post-test investigating knowledge,
motivation, self-efficacy, methodology, communication, modelling
etc.), an appreciation questionnaire, and the observed outcomes
for the implementation of daily professional practice.
Results
and conclusions. Preliminary results
prove its feasibility and a great interest and appreciation by
participants. Moreover, the professional training has a low cost
and could be even cheaper by making accessible each seminar to
more than one participant.
|
Obiettivi.
Dal 2000 a Ferrara stiamo utilizzando un programma di educazione
terapeutica familiare di gruppo. Il programma ha un impegno temporale
contenuto, è interamente gestito da un pediatra e a esso hanno
già aderito più di 300 famiglie con buoni risultati su
fattibilità, gradimento e riduzione del BMI. Dal 2008 abbiamo
sviluppato due progetti di formazione professionale, rivolti ai
pediatri, specialisti e di famiglia. In questo studio valutiamo la
fattibilità di questi progetti e il gradimento dei
professionisti, cioè la loro capacità, dopo una
formazione accettabile per tempi e contenuti, di migliorare la
gestione dei problemi di peso.
Metodi.
Sono stati attivati 2 tipi di formazione professionale integrata. Il
primo consiste in una fase di formazione a distanza (FAD)
sullobesità in età evolutiva, la terapia
comportamentale, leducazione terapeutica del malato e il
nostro approccio terapeutico e 2 fasi sul campo di 2 giorni ciascuno
di attività pratica nellambulatorio specialistico
dedicato dellUO Pediatria di Ferrara. Il secondo progetto,
attivato solo una volta nel 2008, dopo la FAD prevede 2 giorni di
formazione in aula sugli stessi temi, organizzati presso la sede di
lavoro dei professionisti da formare. La valutazione dei 2 progetti
ha utilizzato questionari, compilati prima, al termine dei corsi e un
anno dopo, sullaumento delle conoscenze e della motivazione,
lapprezzamento dei professionisti e la possibilità di
implementare il programma in altri ambulatori.
Risultati
e conclusioni. I risultati preliminari di entrambi i progetti
formativi sembrano indicare la loro fattibilità. Il primo è
stato seguito con interesse dai partecipanti, che successivamente
hanno attivato incontri formativi con altri pediatri e dichiarato di
aver modificato il percorso terapeutico con soddisfazione loro e
delle famiglie assistite. Il secondo è stato seguito
dallavvio di un progetto di ricerca, che verrà svolto
con circa 1000 bambini in 8 ambulatori di pediatria del territorio.
Altri professionisti delle cure primarie hanno richiesto percorsi
formativi più contenuti per impegno e durata, nella loro sede
di lavoro, già realizzati a Cesena, Reggio Emilia e Rovigo.
Lobesità
è oggi uno dei maggiori problemi di salute pubblica: una reale
epidemia. Come per le malattie infettive, il rischio di ammalarsi
aumenta frequentando altri obesi: genitori, compagni, amici, a causa,
non di un contagio, ma della forte influenza dellambiente e in
particolare di quello familiare nel determinare i comportamenti che
favoriscono laumento di peso1. In Italia il 60%
degli adulti è sovrappeso o obeso2. Anche nei
bambini lincidenza è elevata e si è triplicata
negli ultimi trenta anni3-6. Inoltre, il rischio di
persistenza nelletà adulta è alto, come i costi
per lincremento di patologie cardiovascolari, diabete e
cancro, che spesso la accompagnano7,8.
Pertanto
gli esperti consigliano di iniziarne la gestione precocemente sin
dallinfanzia9. Purtroppo anche le ultime
revisioni10,11 molto positive sui risultati delle cure,
dicono che non esistono prove di efficacia per la cura dei bambini al
di sotto dei 5 anni, né per quelli solo sovrappeso. Inoltre,
gli studi clinici randomizzati pubblicati sugli adolescenti e quelli
condotti nellambito delle cure primarie sono limitati per
numero e durata del follow-up12. Gli unici programmi che
raggiungono evidenza di efficacia hanno un tempo di contatto
professionale elevato, superiore alle 25 ore13. Tempo,
costi e sfiducia sono, inoltre, importanti ostacoli anche per le
famiglie14. In tale situazione gli operatori sono poco
motivati, mentre i ricercatori esplorano percorsi sempre più
complessi15,16.
Landamento
dellepidemia e limportanza delle cure precoci ha
costretto i Sistemi Sanitari ad affidare la gestione delleccesso
ponderale ai pediatri e ai medici di famiglia (PdF, MMG)17,18,
riservando allo specialista solo le forme più gravi:
secondarie o complicate. In Italia il Piano Sanitario Nazionale19
ha previsto azioni per prevenire lobesità soprattutto
nelle donne e nei bambini e la Società Italiana di Pediatria
ha pubblicato una Consensus20 per la sua gestione.
Tuttavia, ancora molti pediatri in vari paesi hanno poca fiducia nel
trattamento, non si sentono abbastanza preparati a gestirlo e
raramente intraprendono interventi completi, limitandosi più
spesso a consigli dietetici, solo se i genitori lo richiedono13,21.
Così, sebbene la letteratura e lesperienza insegnino
che la prescrizione di una dieta non è la soluzione22,
anzi può dare dei risultati assolutamente negativi, sia sul
BMI che sui comportamenti alimentari23,24, la maggior
parte dei medici e delle famiglie continua a limitarsi al massimo a
ciò21.
Avendo
sviluppato da circa dieci anni un programma innovativo di terapia
dellobesità in età evolutiva, basato
sulleducazione terapeutica, con risultati soddisfacenti25-27,
gli autori di questo studio si propongono di trasferirlo ad altri
ambulatori pediatrici, formando operatori motivati e mettendoli in
rete fra loro per promuovere una contro-epidemia di
stile di vita sano, in alternativa alla dieta. Questo studio vuole
valutare la fattibilità e il gradimento di due progetti di
formazione, attuati con tempi e costi contenuti, per richiamare
lattenzione delle società mediche e delle
organizzazioni di sanità pubblica e ottenerne il sostegno in
futuro.
Il
Programma di Educazione Terapeutica Familiare di Gruppo
Il
programma di terapia familiare di gruppo con leducazione
terapeutica, avviato nel 2000 a Ferrara, è stato chiamato il
gioco delle perle e dei delfini, come proposto dai bambini,
per spogliare i termini obesità e dieta
dei suoi significati negativi28, sostituendoli con
immagini di bellezza e dinamismo. Il programma base include solo due
visite e un incontro di gruppo con le famiglie, per essere realizzato
in tempi contenuti, anche nellambito delle cure primarie. È
un intervento breve, condotto con entusiasmo, sfruttando il ruolo di
modello delloperatore e la valorizzazione delle competenze
delle famiglie. Attraverso una ristrutturazione cognitiva, esso si
propone di modificare rappresentazioni mentali, atteggiamenti emotivi
e comportamenti dei ragazzi e delle loro famiglie nei confronti del
cibo e dellattività motoria, realizzando con loro un
processo di empowerment (miglioramento dellauto-efficacia e
capacità di autogestione)29 per la presa in carico
consapevole e autonoma delle proprie scelte per migliorare lo stile
di vita senza peggiorarne la qualità.
I
programmi di terapia tradizionali sono caratterizzati da indagini
anamnestiche finalizzate a scoprire gli errori nutrizionali
della famiglia in esame, dando loro le informazioni più
corrette per migliorare il comportamento alimentare, se non
addirittura le regole precise per attuare un regimealimentare.
Anche i programmi di prevenzione oggi sono basati prevalentemente
sulla restrizione alimentare, nonostante sia ben noto che la dieta,
in quanto restrizione, porti a comportamenti alimentari insani e
perdite di controllo e, quindi, non faccia che peggiorare lo stile di
vita, il BMI e aumentare il rischio di disturbi del comportamento
alimentare23,24. Il nostro programma cerca, invece, di
spogliare le famiglie dei sensi di colpa, attribuendo la maggiore
responsabilità del fenomeno allambiente. Il senso di
colpa, infatti, le paralizza impedendo la nascita di nuove alleanze.
Viene
spiegato che lambiente sta favorendo il diffondersi di stili
di vita poco sani, offrendo a tutti quantità di alimenti
eccessive rispetto ai bisogni calorici, in porzioni standard non
rispettose delle esigenze dei soggetti a minor fabbisogno, stimolando
allacquisto con una pubblicità sempre più
intrigante. A questo si aggiunge che la vita di tutti i giorni è
spesso scandita da impegni sedentari, e lascia poche opportunità
allattività motoria.
Il
programma chiede a queste famiglie di fare nuovi tentativi autonomi
di terapia con le loro capacità sostenute dagli operatori, nel
rispetto dei loro tempi e disponibilità con la filosofia che
ognuno può fare almeno un passo e ogni passo,
fatto da tutti i membri del gruppo familiare, aumenta
significativamente la salute. Tra gli scopi del programma cè
la riduzione dei conflitti che si creano in queste famiglie e il
sostegno nel ricercare insieme e affrontare le barriere allo stile di
vita sano, lasciando esprimere difficoltà e delusioni e
sostenendo i piccoli risultati e persino le buone intenzioni con la
tecnica del rinforzo positivo30-32
Questo
programma educativo è stato gestito da un solo pediatra con
formazione multidisciplinare al la cura dellobesità e
dei disordini alimentari e allapproccio educativo con il
supporto scientifico di due professionisti di Padova, un medico e
uneducatrice, specializzati nelleducazione terapeutica
del paziente. Una valutazione retrospettiva del programma dopo 5 anni
dal suo avvio ha registrato risultati soddisfacenti sul calo del BMI
SDS dei bambini trattati e sulla riduzione delle forme di obesità
severa (BMI > 99 percentile), con differenze statisticamente
significative rispetto alla dietoterapia tradizionale26.
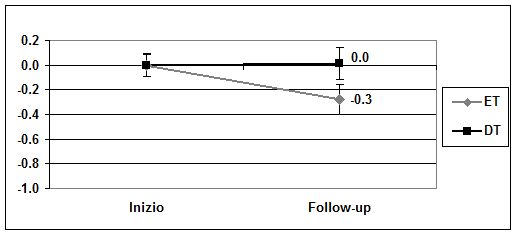
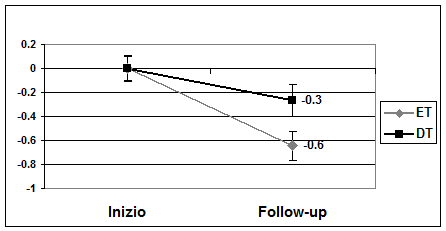
Le Figure 1 e 2
mostrano i risultati sul BMI SDS prima e dopo 2,7 anni dal
trattamento educativo (ET) confrontato con quello dietologico
tradizionale (DT), valutati secondo le curve di crescita della SIEDP
e del WHO33,34.
Figura
1. Variazioni del BMI SDS, dopo 2,7 anni di trattamento con
Educazione Terapeutica (ET) o Dietoterapia Tradizionale (DT),
rispettivamente di 144 e 123 bambini e ragazzi sovrappeso e obesi,
età media 10,5 ±5 anni, secondo le curve di crescita
della SIEDP.
Figura
2. Variazioni del BMI SDS, dopo 2,7 anni di trattamento con
Educazione Terapeutica (ET) o Dietoterapia Tradizionale (DT),
rispettivamente di 144 e 123 bambini e ragazzi sovrappeso o obesi, di
età media 10,5 ± 5 anni, secondo le curve di crescita
del WHO.
I
due Progetti di Formazione Professionale
(Tabella I)
Per
offrire il programma terapeutico descritto a più famiglie, nel
2007 abbiamo preparato un primo progetto di formazione a Ferrara per
pediatri, dietisti e nutrizionisti, che, insoddisfatti dei loro
risultati, ce ne facevano richiesta35. I corsi, avviati
nel 2008, consistono di una fase di formazione a distanza (FAD) su
obesità pediatrica, terapia comportamentale ed educazione
terapeutica e due brevi fasi di formazione sul campo (FSC) di due
giorni ciascuna, con il medico formatore nei nostri ambulatori,
distanziate di 2 mesi per permettere ai professionisti tentativi ed
esperienze personali36.
Uno degli
obiettivi principali del corso è la promozione
dellautoefficacia37,38, processo mentale che si
costruisce sulle esperienze pregresse e consiste nella convinzione di
avere capacità e competenza per svolgere un compito con
successo. Si tratta di un costrutto fondamentale per la motivazione,
in quanto, ognuno si impegna maggiormente in ciò che ritiene
di poter svolgere bene. Nella pratica, convincere loperatore
di avere le capacità e le competenze per trattare lobesità
aumenta inconsapevolmente il suo impegno e migliora i risultati. Tale
obiettivo è perseguito fornendo informazioni e strumenti,
mostrando nella pratica i risultati, ma soprattutto sostenendo i
partecipanti, tramite la relazione, nel difficile compito di
occuparsi di questa patologia.
Dopo la
formazione questi professionisti dovrebbero essere in grado di
offrire alle famiglie un percorso terapeutico da proseguire poi con
laiuto dei loro MMG o PdF, anchessi motivati e capaci
di sostenerli. Dove sono state istituite le Pediatrie di gruppo si
valuta laffido del programma al pediatra più
interessato, che potrebbe svolgere il ruolo di operatore di secondo
livello.
La
formazione mista permette di fondere i risultati positivi di un corso
FAD, gestito con poche risorse e secondo i propri tempi nella propria
sede di lavoro, ai vantaggi del contatto diretto con il formatore e
con le famiglie. Tale tipologia di formazione si sta affermando in
quanto più efficace di quella tradizionale frontale
nel migliorare le conoscenze e soprattutto nellinnescare
cambiamenti nella pratica clinica. I progetti formativi sul campo
permettono di rivedere i concetti teorici e illustrarli direttamente
attraverso casi clinici, toccando con mano i risultati. La creazione
di una comunità virtuale fra coordinatori del progetto,
specialisti, PdF e MMG e famiglie, infine, costituisce un ulteriore
sostegno al percorso terapeutico. Per ogni pediatra formato, si
propone un incontro conoscitivo di 2-4 ore con i PdF, MMG e
specialisti della zona per far conoscere il metodo e permettere una
collaborazione alla realizzazione di una rete assistenziale.
Se tale
progetto si rivelerà fattibile e ben accetto ai professionisti
potrebbe permettere di realizzare su larga scala a costi possibili i
principali obiettivi, condivisi da tutti i SSN nella cura delle
patologie croniche a elevato impatto sociale: curarle in luoghi e
tempi più accessibili, coordinando in rete i servizi sanitari
e offrendo a tutti laccesso a cure di buona qualità.
Il
progetto è stato approvato dal Comitato Etico di Ferrara il 26
giugno 2008, in accordo con la corrente legislazione.
Il
secondo progetto di Napoli. Durante il primo anno di attivazione
abbiamo ricevuto molte richieste di colleghi interessati a
partecipare, con modalità differenti da quelle proposte, per
motivi di tempo o distanza da Ferrara o desiderio di coinvolgere
lintero gruppo di lavoro in questesperienza. Così
abbiamo sviluppato progetti con altre modalità e tempi più
praticabili. Uno dei pediatri di famiglia, in particolare, dopo lo
svolgimento del nostro progetto formativo a Ferrara ha richiesto e
organizzato a Napoli nel novembre 2008 un corso in aula di 2 giorni
(18 ore) per 10 pediatri, tenuto dai 2 formatori originali: il
pediatra endocrinologo responsabile del programma di Educazione
Terapeutica e leducatore professionale di Padova. Anche questo
percorso è stato preceduto dalla formazione a distanza (FAD) e
costituisce il secondo progetto in studio di questo lavoro.
Tabella
I. Caratteristiche dei 2 progetti di formazione.
Caratteristiche |
Stage
integrato teorico-pratico a Ferrara |
Corso
in aula a Napoli | ||
Caratteristiche |
Tempo |
Caratteristiche |
Tempo | |
Partecipanti |
9
pediatri
1
nutrizionista
4
dietisti
Totali
14 |
8
pediatri di famiglia e 2 ospedalieri |
||
Formazione
a Distanza (Parte teorica) |
3
capitoli
3
supplementi |
6
h |
3
capitoli
3
supplementi |
6
h |
Attività
ambulatoriale |
4
mattinate
20
visite |
20
h |
- |
- |
Attività
didattica |
4
pomeriggi |
16
h |
2
giornate |
12
h |
Incontro
di Gruppo |
Con
le Famiglie e gli Adolescenti |
2
h |
Simulazione |
2
h |
Lezione
di Educazione Terapeutica |
Con
Educatore Professionista |
2
h |
Con
Educatore Professionista |
4
h |
Impegno
orario Totale |
46
h |
24
h | ||
Partecipanti
Il primo
progetto è stato presentato a pediatri e dietisti, che si
occupano di obesità in età evolutiva, interessati a
tecniche di cura innovative, durante riunioni e congressi della
Società Italiana di Diabetologia ed Endocrinologia Pediatrica,
dellAssociazione Culturale Pediatri e della Società
Europea di Educazione Terapeutica. Con le attuali risorse riteniamo
di poter formare circa 10 professionisti allanno. Nel 2008-09
tale progetto è stato seguito da 14 professionisti di diverse
regioni italiane: 9 pediatri (2 pediatri di famiglia e 7
ospedalieri), una nutrizionista e 4 dietiste.
Il
secondo progetto è stato proposto e organizzato dal pediatra
di famiglia responsabile di formazione di Napoli, che dopo aver
partecipato al progetto a Ferrara, voleva condividere lesperienza
con un gruppo di suoi colleghi interessati e farne un loro progetto
di ricerca nella regione italiana con la maggiore prevalenza di
obesità infantile. Tale progetto è stato realizzato nel
novembre 2008 da 8 pediatri di famiglia e 2 pediatri ospedalieri di
Napoli.
Strumenti
Un
pediatra endocrinologo e 2 educatori, esperti in obesità,
educazione terapeutica e formazione hanno costituito il Comitato
Scientifico con il compito di svolgere e coordinare i percorsi
formativi, valutarne lo sviluppo, limplementazione, le
eventuali modifiche, nonché limpatto finale dello
stesso sulle cure. È stato sviluppato un sito web
(http://moodle.edu-care-salute.it/it/) con strumenti on-line ed è
stato istituito un network di comunità virtuale, in cui è
possibile consultarsi liberamente per revisione di argomenti
specifici, discussione di casi clinici e journal club. Le
comunicazioni attraverso internet permettono risposte immediate da e
verso il comitato scientifico. I medici formati hanno accesso al
materiale didattico dedicato ai professionisti e a quello dedicato
alle famiglie e a tutte le risorse necessarie per svolgere
autonomamente il programma terapeutico.
Per
valutare lefficacia del primo progetto sulla formazione,
motivazione e auto-efficacia, nonché il suo impatto sulla
pratica clinica, sono stati predisposti dei questionari, sia a
risposta multipla, auto-compilati, che a risposta aperta, compilati
con il formatore, riguardanti il trattamento dellobesità,
le aspettative prima e le esperienze dopo il corso. I questionari
sono stati somministrati ai professionisti in formazione al
reclutamento, al termine del percorso formativo e un anno dopo.
Tutti i
professionisti formati hanno dato il consenso allo studio.
Il corso
di Napoli è stato valutato con 3 questionari: prima, subito
dopo e un anno dopo il corso.
Il
progetto di Ferrara è stato completato da 10 professionisti
nel 2008 e 4 nel 2009, che hanno cominciato a riformulare il loro
approccio terapeutico con soddisfazione; altri due partecipanti non
lo hanno ancora completato.
Dai
questionari compilati, emerge che dopo il corso i partecipanti
dimostrano più fiducia nelle proprie capacità: hanno
iscritto i loro collaboratori, consigliato il programma ai colleghi e
hanno richiesto sostegno per promuovere corsi per i PdF del loro
territorio e per la costituzione della rete locale.
I punti
chiave più significativi dei colloqui alla fine del corso sono
riassunti nella Tabella II.
Per
valutare i risultati del loro percorso formativo abbiamo utilizzato:
- Un colloquio al termine del corso, che ha rilevato un aumento di motivazione, competenza, capacità di comunicare ed efficacia. Il progetto è sembrato a tutti: fattibile, vantaggioso ed efficace, anche se il 50% ritiene che il cambiamento sia faticoso. Le novità del percorso che hanno più colpito gli stagisti sono state: il concetto di empowerment, il lavorare con le famiglie, la decolpevolizzazione, la gestione della conflittualità, luso della terapia narrativa, lapproccio specifico per ladolescente, lincontro educativo di gruppo e la gestione del percorso con un solo operatore a competenze multidisciplinari. La maggior parte dei professionisti formati si sono dichiarati disponibili a collaborare a uno studio multicentrico (Tabella II).
- Un questionario sulla persistenza dei risultati, spedito a domicilio 6-12 mesi dopo la fine del corso a 10 stagisti evidenzia che, anche dopo questo intervallo di tempo, tutti ritengono il programma innovativo e descrivono con entusiasmo le novità più significative. Tutti si sentono molto più motivati, competenti e capaci di sviluppare una buona comunicazione con le famiglie; solo 2 non hanno ancora valutato la migliore efficacia del progetto, che è per tutti fattibile. Attualmente tre sono disponibili a uno studio multicentrico. Tutti riferiscono di aver messo in atto dei cambiamenti che hanno portato vantaggi per se stessi, per i bambini e per le famiglie; alcuni hanno già riportato anche iniziali risultati positivi sul loro calo ponderale. Alla domanda aperta sulle loro proposte ci chiedono di formare più professionisti, di sviluppare un percorso di formazione continua, ci consigliano di aumentare gli incontri di gruppo con le famiglie e dedicare più tempo alla ricerca delle barriere al cambiamento.
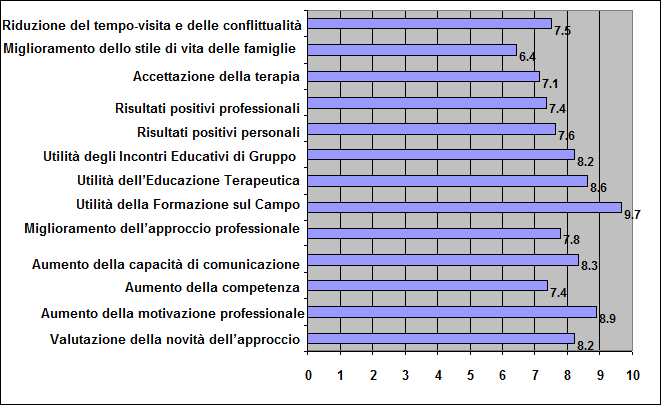
- Per quantificare le risposte abbiamo inviato ai partecipanti dopo 6-12 mesi anche un questionario Likert a 10 punti di 13 domande. La sua lettura conferma che il percorso è stato considerato innovativo e ha aumentato motivazione, competenza e capacità di comunicazione. Le tecniche utilizzate: formazione sul campo, breve approccio alleducazione terapeutica, partecipazione allincontro di gruppo, sono state ritenute molto valide. Si sono registrati un cambiamento dello stile di vita personale e dellapproccio terapeutico dei professionisti e un iniziale cambiamento dei comportamenti nelle famiglie (Figura 3).
I
primissimi risultati del collega di Lecce su 39 adolescenti di età
media 13,1 ± 1,3 anni con BMI iniziale 30,4 ± 4,
dimostrano un calo del BMI di 1,5 dopo 3 mesi 2,5 dopo 6 mesi e 2,8
kg/m2 dopo 12 mesi (solo 23 ragazzi hanno già completato 1
anno di follow-up).
Il
progetto di Napoli è stato valutato con un questionario
identico, somministrato prima, subito dopo e 12 mesi dopo il corso.
Da questultimo si evidenzia che quasi tutti i pediatri formati
sono molto motivati (7/8), ma il 50% ancora insoddisfatti del loro
operato. La loro valutazione dellimportanza della cura
dellobesità è elevata (punteggio 9 decimi),
quella della fiducia di poterla curare buona (6,3 decimi). Tutti
segnalano difficoltà per mancanza di tempo e di compliance
delle famiglie, mancanza di strutture sociali che favoriscano lo
stile di vita sano e quasi tutti (7/8) chiedono di essere sostenuti
da altre figure professionali (psicologi o esperti). Tutti hanno una
buona formazione sui concetti di educazione, educazione terapeutica,
valutazione e gestione della motivazione delle famiglie, importanza
della narrazione terapeutica. Quasi tutti (7/8) forniscono consigli
completi su alimentazione, attività motoria e sedentaria,
anziché limitarsi a parlare solo di alimentazione, esprimono
una valutazione positiva dei piccoli risultati e hanno una risposta
corretta alla richiesta delle famiglie di risultati rapidi, ai
dimagrimenti eccessivi e alleventuale voglia di abbandono
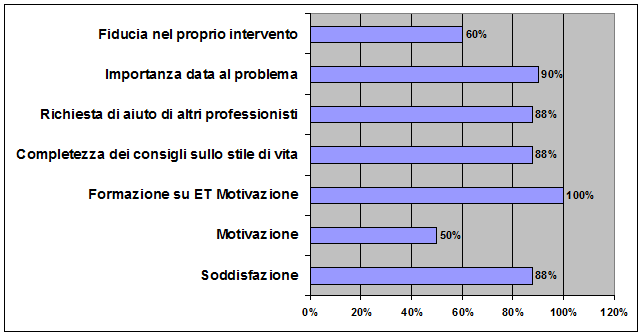
della terapia di famiglie e ragazzi (Figura 4).
Figura
3. Questionario tipo Likert a 10 punti, eseguito dai 10
partecipanti al Corso di formazione di Ferrara 2008, dopo 1 anno dal
suo termine. Punteggi medi, sul cambiamento sperimentato nelle
singole aree.
Figura
4. Valutazione dei risultati positivi (in percento) dei
questionari compilati dagli 8 pediatri di famiglia 1 anno dopo il
corso a Napoli.
Area
di valutazione |
Pensieri
tratti dalle interviste dopo il Corso |
1.
Autoefficacia
Sensazione
di avere le capacità per affrontare il problema obesità |
In
concreto penso che sia un progetto alla portata anche del PdF cioè
dotato di buona volontà e disposto più che a
formarsi a ripensare al suo modo di rapportarsi al paziente
L'impressione
che cercherò di comunicare e che l'esperienza è
realizzabile (in fin dei conti non abbiamo bisogno di un
laboratorio di biologia molecolare)
questo
lavoro nasce dal lavoro di tutti i giorni e non da esperienze da
"torre d'avorio" |
2.
Formazione Teorica
Capacità
di fornire informazioni precise e aggiornate trattamenti
possibili, abilità, strumenti pratici e consigli |
Per
i principianti ci sono tanti strumenti, tante informazioni, ma
soprattutto la prospettiva corretta: io non devo affrontare
direttamente il problema con i bambini piccoli e devo sempre
valutare e formare anche gli adolescenti con il loro gruppo
familiare perché da soli non ce la possono fare |
3.
Comunicazione e sostegno
Capacità
di sostenere e aiutare le famiglie nel prendere decisioni e
provarci |
devo
comporre la conflittualità familiare per trovare percorsi
di collaborazione
mi
pare di avere cambiato ruolo da giudice alla ricerca dei loro
errori o difetti a sostegno al loro percorso |
4.
Efficacia sulle famiglie e sui ragazzi
Capacità
di insegnare a monitorare pianificare e controllare comportamenti
e situazioni problematiche |
Capisco
che la chiave del successo non è la mia prestazione ma la
capacità di entrare in relazione e creare motivazione,
competenze e soddisfazione
sto
cominciando a capire come coinvolgere ladolescente al
percorso senza fargli danno, senza metterlo in prigione, senza
rischiare che esageri e sviluppi un disturbo alimentare
Sono
il loro aiuto, capisco il loro dolore |
5.
Motivazione
Capacità
di trattare lobesità nonostante fallimenti e
esperienze insoddisfacenti già vissute dalle famiglie |
Ciò
che ho imparato nel corso risponde al mio pensiero e sento che
funziona!
Ora
che so che i piccoli passi, la collaborazione familiare e la
riduzione della conflittualità sono più importanti
di un vero calo ponderale, tutto è più facile
Ho
scoperto che con motivazione e abilità si possono trovare
nuovi percorsi e nuove alleanze anche in situazioni familiari
raccontate e vissute come senza speranza, in cui
tutto è già stato fatto senza alcun
risultato
mi
si sono accese tante lampadine che cerano, ma spente.
Voglio provarci! |
6.
Organizzazione professionale
Capacità
di trattare lobesità nonostante i problemi di tempo |
prendo
un appuntamento doppio per un paziente obeso per la prima visita e
lo invito subito allincontro di gruppo
So
che quando voglio una cosa, trovo il tempo per realizzarla |
7.
Organizzazione sociale
Capacità
di coinvolgere la famiglia nel cambiamento |
lincontro
di gruppo mi è piaciuto moltissimo, insieme tutto è
più facile e farsi aiutare dal gruppo familiare è
meglio |
8.
Modelling
Capacità
di cambiare i comportamenti con il ruolo di modello, anche del
curante: apprendimento indiretto. |
Durante
il Corso mi sono iscritta ad un corso di balli latino-americani,
ci pensavo da tanto tempo, mi diverto moltissimo
ho
perso qualche kg e sono riuscito a mantenere il calo ponderale,
sono più attivo da quando ho iniziato questo percorso |
9.
Il rinforzo positivo
Capacità
di indurre e stabilizzare nuovi comportamenti in un clima positivo
di sostegno |
Un
ragazzo allincontro ha detto il dottore è
locchiale, che aiuta a vedere meglio in modo più
consapevole i problemi e trovare soluzioni |
I nostri
progetti sono ancora ai primi passi e non è possibile
quantificare i risultati su così pochi pediatri formati né
quelli più significativi su un eventuale aumento del numero
dei bambini presi in carico e sulla riduzione del loro BMI.
Nonostante questi limiti, noi siamo soddisfatti di quanto registrato
e ci sembra di poter dire che entrambe i progetti hanno aumentato in
modo stabile, per tutta la durata dello studio, linteresse e
le capacità professionali dei PdF di fare diagnosi e
comunicarla alle famiglie e la motivazione a curare il bambino con
eccesso ponderale, ricercando nuove opportunità terapeutiche.
Il
progetto di formazione di Ferrara, rispetto al corso esclusivamente
in aula di Napoli, sembra registrare nei partecipanti più
sicurezza e soddisfazione e, quindi, potrebbe avere un maggior
impatto sul cambiamento della pratica clinica dei professionisti
formati. Il progetto in aula, invece, lasciando una minore sensazione
di autoefficacia nei professionisti, ci sembra non rispondere
completamente alla loro richiesta di sostegno nella quotidianità.
La valutazione potrebbe essere comunque influenzata dalla diversa
formazione e motivazione dei professionisti che hanno fatto i 2
corsi: maggiore in quelli che hanno completato il corso proposto da
noi a Ferrara, rispetto a quella di chi ha aderito al corso di 2
giorni a Napoli.
In altre
3 città italiane (Cesena, Reggio Emilia e Rovigo) sono stati
richiesti e organizzati dal responsabile del programma incontri
frontali, della durata di 3-5 ore, per tutti i PdF della provincia.
I dati
oggi a nostra disposizione son ancora troppo limitati e non
permettono valutazioni statistiche, ma suggeriscono che il progetto
di formazione è fattibile e ben accolto dai pediatri e in
particolare dai PdF. Dopo le ultime revisioni della letteratura, un
programma di cura, fatto di sole tre tappe e 4 ore di contatto
professionale, è una sfida rispetto alle raccomandazioni
ufficiali di utilizzare solo programmi di durata superiore alle 2 5
ore15 da offrire a tutti i bambini di età superiore
a 6 anni, sottoposti a screening39. Questanno altri
gruppi di PdF e ospedalieri di altre località italiane ci
hanno contattato e hanno chiesto la presentazione del programma per
valutarlo e scegliere un rappresentante che svolga il corso a Ferrara
e poi sostenga il cambiamento nella loro equipe. Inoltre, il gruppo
di pediatri di Napoli sta iniziando un progetto triennale di ricerca
sulla cura dellobesità con il nostro metodo che
coinvolgerà 1000 bambini per tre anni.
Purtroppo
i corsi regionali proposti dalla SIEDP negli ultimi 3 anni e quelli
iniziati dalla SIP questanno non sono stati ben accolti dalla
pediatria di famiglia e, almeno nella nostra regione, sono stati
caratterizzati da una ridotta partecipazione dei professionisti ai
quali erano dedicati. Noi riteniamo che, come per curare lobesità
dei bambini dobbiamo fare nascere la motivazione nella famiglia,
piuttosto che dare regole o soluzioni preconfezionate, anche per far
nascere programmi terapeutici dei pediatri di famiglia dobbiamo
facilitare la motivazione aumentare linteresse e
lautoefficacia e aspettare che attivino le loro risorse. Il
programma di cura da noi proposto, come altri in sperimentazione in
diversi paesi40, ulteriormente perfezionato e attuato
sinergicamente da molti professionisti, potrebbe determinare un
cambiamento significativo nella terapia dellobesità in
età evolutiva e influire positivamente sugli obiettivi finali:
linnovazione nellorganizzazione sanitaria per la sua
prevenzione e gestione, il miglioramento della qualità della
vita, del grado di soddisfazione delle famiglie e dei bambini
trattati e la riduzione del loro BMI SDS. Ovviamente, non si può
dimenticare che lobesità non può essere
affrontata solo in ambito sanitario e che per contrastare il corrente
ambiente tossico, che la favorisce, sono necessarie
scelte politiche allargate a molti ambiti.
Ringraziamenti
Ringraziamo
tutti coloro che hanno permesso questo studio, in particolare i
pediatri e le dietiste che hanno partecipato al corso e fra loro
Nicola Corciulo, che ha gentilmente fornito i primi risultati sulla
riduzione del BMI dei bambini da lui trattati con il nostro programma
educativo.
Abbreviazioni
BMI Body
Massa Index
BMI-SDS
BMI Deviation Score
DT
Dietoterapia Tradizionale
ET
Educazione Terapeutica
FAD
Formazione a Distanza
FSC
Formazione sul Campo
MMG
Medico di Medicina Generale
PdF
Pediatra di Famiglia
SSN
Sistema Sanitario Nazionale
Gli
Autori dichiarano che non ci sono conflitti dinteresse.
1.Christakis
NA, Fowler JH. The spread of obesity in a large social network over
32 years. N Engl J Med 2007;357:370-9.
2.IL
sistema di sorveglianza sui Progressi delle Aziende Sanitarie per la
Salute in Italia (PASSI). Rapporto Nazionale 2008 pag. 21-22
[http://www.epicentro.iss.it/passi/pdf2009/report-passi08.pdf.
3.
Maffeis C, Consolaro A, Cavarzere P, et al. Prevalence of overweight
and obesity in 2- to 6-year-old Italian children. Obesity
2006;14:765-9.
4.
Baratta R, Degano C, Leonardi D, Vigneri R, Frittitta L. High
prevalence of overweight and obesity in 11-15-year-old children from
Sicily. Nutr Metab Cardiovasc Dis 2006;16:249-55.
5.
Albertini A, Tripodi A, Fabbri A, et al. Prevalence of obesity in 6-
and 9-year-old children living in Central-North Italy. Analysis of
determinants and indicators of risk of overweight. Obes Rev
2008;9:4-10.
6.Tanas
R, Albertini A, Casarini T, Armari S, Bottazzi M. Prevalence and
trends in overweight and obesity among children and adolescents in
Bologna, Italy: 1974-2002. Rivista Italiana di Medicina
dellAdolescenza 2006;4:38-40.
7.Deshmukh-Taskar
P, Nicklas TA, Morales M, Yang SJ, Zakeri I, Berenson GS. Tracking of
overweight status from childhood to young adulthood: the Bogalusa
Heart Study. Eur J Clin Nutr 2006;60:48-57.
8.Baker
JL, Olsen LW, Sorensen TI. Childhood body-mass index and the risk of
coronary heart disease in adulthood. N Engl J Med 2007;357:2329-37.
9.Perrin
EM, Finkle JP, Benjamin JT. Obesity prevention and the primary care
pediatricians office. Curr Opin Pediatr 2007;19:354-61.
10.Oude
Luttikhuis H, Baur L, Jansen H, et al. Interventions for treating
obesity in children. Cochrane Database Syst Rev 2009;(1):CD001872.
11.
Whitlock EA, OConnor EP, Williams SB, Beil TL, Lutz KW.
Effectiveness of weight management programs in children and
adolescents. Evid Rep Technol Assess (Full Rep) 2008;(170):1-308.
12.
Nova A, Russo A, Sala E. Long-term management of obesity in
paediatric office practice: experimental evaluation of two different
types of intervention. Ambulatory Child
Health 2001;7:239-48.
13.
Whitlock EP, OConnor EA, Williams SB, Beil TL, Lutz KW.
Effectiveness of weight management interventions in children: a
targeted systematic review for the USPSTF. Pediatrics
2010;125:e396-418.
14.
Lakerveld J, Ijzelenberg W, van Tulder MW, et al. Motives for (not)
participating in a lifestyle intervention trial. BMC Med Res Methodol
2008;8:17.
15.
Walker O, Strong M, Atchinson R, Saunders J, Abbott J. A qualitative
study of primary care clinicians views of treating childhood
obesity. BMC Fam Pract 2007;8:50.
16.
Golley RK, Magarey AM, Baur LA, Steinbeck KS, Daniels LA.
Twelve-month effectiveness of a parent-led, family-focused
weight-management program for prepubertal children: a randomized,
controlled trial. Pediatrics 2007;119:517-25.
17. Iaia
M. Early adiposity rebound: indicatore precoce di
rischio per lo sviluppo di obesità e di complicanze
metaboliche. Quaderni acp 2009;16:72-8.
18.
Barlow SE. Expert committee recommendations regarding the prevention,
assessment, and treatment of child and adolescent overweight and
obesity: summary report. Pediatrics 2007;120 (Suppl 4):S164-92.
19.Ministero
della Salute. Piano Sanitario Nazionale 2006-2008. Gli obiettivi di
salute del Servizio Sanitario Nazionale. Le grandi patologie: tumori,
malattie cardiovascolari, diabete
[http://www.ministerosalute.it/resources/static/primopiano/316/PSN_2006_08_28_marzo.pdf]
20.
Obesità del bambino e delladolescente: consensus su
prevenzione diagnosi e terapia. Argomenti di pediatria 1/06
[http://www.ecog-obesity.eu/papers/Consensus_Italia.pdf
21. Huang
JS, Donohue M, Golnari G, et al. Pediatricians weight
assessment and obesity management practices. BMC Pediatr 2009;9:19.
22.Pinelli
L, Elerdini N, Faith MS, et al. Childhood obesity: results of a
multicenter study of obesity treatment in Italy. J Pediatr Endocrinol
Metab 1999;12 (Suppl 3):795-9.
23.Field
AE, Austin SB, Taylor CB, et al. Relation between dieting and weight
change among preadolescents and adolescents. Pediatrics
2003;112:900-6.
24.
Neumark-Sztainer D, Wall M, Haines J, Story M, Eisenberg ME. Why does
dieting predict weight gain in adolescents? Findings from project
EAT-II: a 5-year longitudinal study. J Am Diet Assoc 2007;107:448-55.
25. Tanas
R, Marcolongo R, Pedretti S, Gilli G. A family-based education
program for obesity: a three-year study. BMC Pediatr 2007;7:33.
26. Tanas
R, Marcolongo R. Una cura senza dieta per ladolescente
soprappeso: leducazione terapeutica. Rivista Italiana di
Medicina dellAdolescenza 2007;5:17-24.
27.Tanas
R, Marcolongo R, Pedretti S, Gilli G. Leducazione terapeutica
familiare nel trattamento dellobesità. Medico e Bambino
2007;26:393-6
28.Wadden
TA, Didie E. Whats in a name? Patients preferred terms
for describing obesity. Obes Res 2003;11:1140-46.
29.Anderson
R, Funnell M. The Art of Empowerment: Stories and Strategies for
Diabetes Educators, 1 edn. Alexandria, VA: American Diabetes
Association; 2003
30.Whitlock
EP, Orleans CT, Pender N, Allan J. Evaluating primary care behavioral
counseling interventions: an evidence-based approach. Am J Prev Med
2002;22:267-84.
31. White
M, Epston D. Narrative means to therapeutic ends. 1990 Dulwich
Centre, Adelaide. South Australia. ISNB: 0-393-70098-4.
32.
Prochaska JO, DiClemente CC, Norcross JC. In search of how people
change. Applications to addictive behaviors. Am Psychol
1992;47:1102-14.
33.Cacciari
E, Milani S, Balsamo A, et al. Italian cross-sectional growth charts
for height, weight and BMI (2-20y). J Endocrinol Invest
2006;29:581-93.
34. De
Onis M, Onyango AW, Borghi E, Siyam A, Nishida C, Siekmann J.
Development of a WHO growth reference for school-aged children and
adolescents. Bull World Health Organ 2007;85:660-7.
35.
Servizio Sanitario Regionale Emilia Romagna. Azienda Ospedaliero
Universitaria di Ferrara. Edicola Form@zione. Corso di formazione
professionale teorico pratico su Terapia educativa del soprappeso e
dellobesità in età evolutiva.
http://www.ospfe.it/index.phtml?id=317.
36.
McQuigg M, Brown J, Broom J, et al. Empowering primary care to tackle
the obesity epidemic: the Counterweight Programme. Eur J Clin Nutr
2005;59 (Suppl 1):S93-100; discussion S101.
37. Katz
S, Feigenbaum A, Pasternak S, Vinker S. An interactive course to
enhance self-efficacy of family practitioners to treat obesity. BMC
Med Educ 2005;5:4.
38.
Wilfley DE, Tibbs TL, Van Buren DJ, Reach KP, Walker MS, Epstein LH.
Lifestyle interventions in the treatment of childhood overweight: a
meta-analytic review of randomized controlled trials. Health Psychol
2007;26:521-32.
39. US
Preventive Services Task Force, Barton M. Screening for obesity in
children and adolescents: US Preventive Services Task Force
recommendation statement. Pediatrics 2010;125:361-7.
40.
Pomietto M, Docter AD, Van Borkulo N, Alfonsi L, Krieger J, Liu LL.
Small steps to health: building sustainable partnerships in pediatric
obesity care. Pediatrics 2009;123 (Suppl. 5):S308-16.
Vuoi citare questo contributo?