Giugno 2013 - Volume XVI - numero 6
M&B Pagine Elettroniche
Pediatria per immagini
Sindrome
di Wallenberg in età pediatrica
1UOC di Pediatria e Neonatologia, Azienda Ospedaliera
di Ravenna, AUSL Ravenna
2Scuola di Specializzazione in Pediatria, Università
di Bari
3Neurologia Pediatrica, Ospedale di Faenza, AUSL
Ravenna
4SSD Neuroradiologia, AUSL Ravenna
4SSD Neuroradiologia, AUSL Ravenna
Indirizzo
per corrispondenza:
federico.marchetti@ausl.ra.it
E. è un bambino di 6 anni che ha presentato improvvisamente,
in condizioni di benessere, cefalea associata a ipostenia dellarto
inferiore di sinistra e atassia, disfonia e scialorrea, con respiro
rumoroso. La cefalea si è autolimitata in pochi minuti ma, per
la persistenza degli altri sintomi, è stato condotto in Pronto
Soccorso.
Allarrivo appariva in condizioni generali scadenti, in stato soporoso, ipotonico, con iporeflessia. GCS=7; rispondeva agli stimoli dolorosi, con risveglio parziale, ma presentava tendenza allassopimento; mostrava scialorrea e tendenza alla bradipnea (FR 10 atti/min) con persistenza del respiro rumoroso con, a tratti, la sensazione di stridore laringeo; la SaO2 oscillava tra 90% e 95% in aria ambiente.
La TC encefalo, lEEG e la radiografia del torace, eseguiti in urgenza, non mostravano alterazioni, così come nella norma risultavano lesame emocromocitometrico, lassetto coagulativo, la glicemia, la funzionalità epatica e renale, gli indici di flogosi.
Inizialmente ricoverato in terapia intensiva il bambino ha presentato un rapido miglioramento delle condizioni generali senza mai necessità di assistenza ventilatoria e pertanto è stato trasferito, dopo poche ore, presso il nostro reparto.
Allesame clinico-neurologico presentava ipostenia dellarto inferiore sinistro, atassia, paralisi faringo-laringea con disfagia e disfonia, ptosi palpebrale sinistra e riferiva cefalea.
A circa 24 ore dallesordio dei sintomi, è stata eseguita la RMN encefalo con studio angiografico (Figure 1, 2, 3).
Allarrivo appariva in condizioni generali scadenti, in stato soporoso, ipotonico, con iporeflessia. GCS=7; rispondeva agli stimoli dolorosi, con risveglio parziale, ma presentava tendenza allassopimento; mostrava scialorrea e tendenza alla bradipnea (FR 10 atti/min) con persistenza del respiro rumoroso con, a tratti, la sensazione di stridore laringeo; la SaO2 oscillava tra 90% e 95% in aria ambiente.
La TC encefalo, lEEG e la radiografia del torace, eseguiti in urgenza, non mostravano alterazioni, così come nella norma risultavano lesame emocromocitometrico, lassetto coagulativo, la glicemia, la funzionalità epatica e renale, gli indici di flogosi.
Inizialmente ricoverato in terapia intensiva il bambino ha presentato un rapido miglioramento delle condizioni generali senza mai necessità di assistenza ventilatoria e pertanto è stato trasferito, dopo poche ore, presso il nostro reparto.
Allesame clinico-neurologico presentava ipostenia dellarto inferiore sinistro, atassia, paralisi faringo-laringea con disfagia e disfonia, ptosi palpebrale sinistra e riferiva cefalea.
A circa 24 ore dallesordio dei sintomi, è stata eseguita la RMN encefalo con studio angiografico (Figure 1, 2, 3).
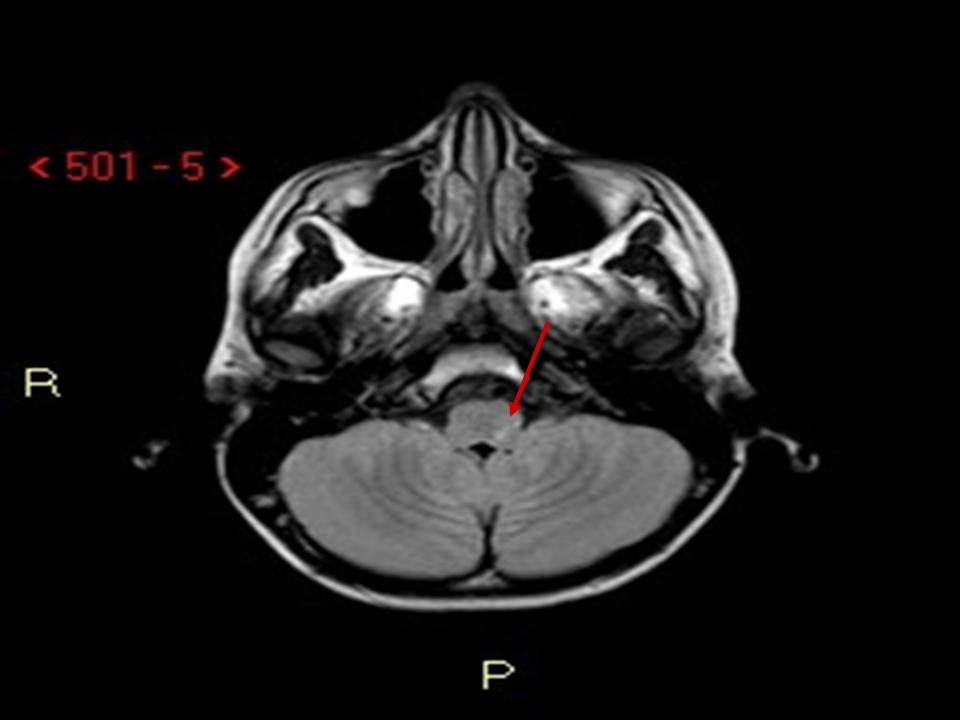
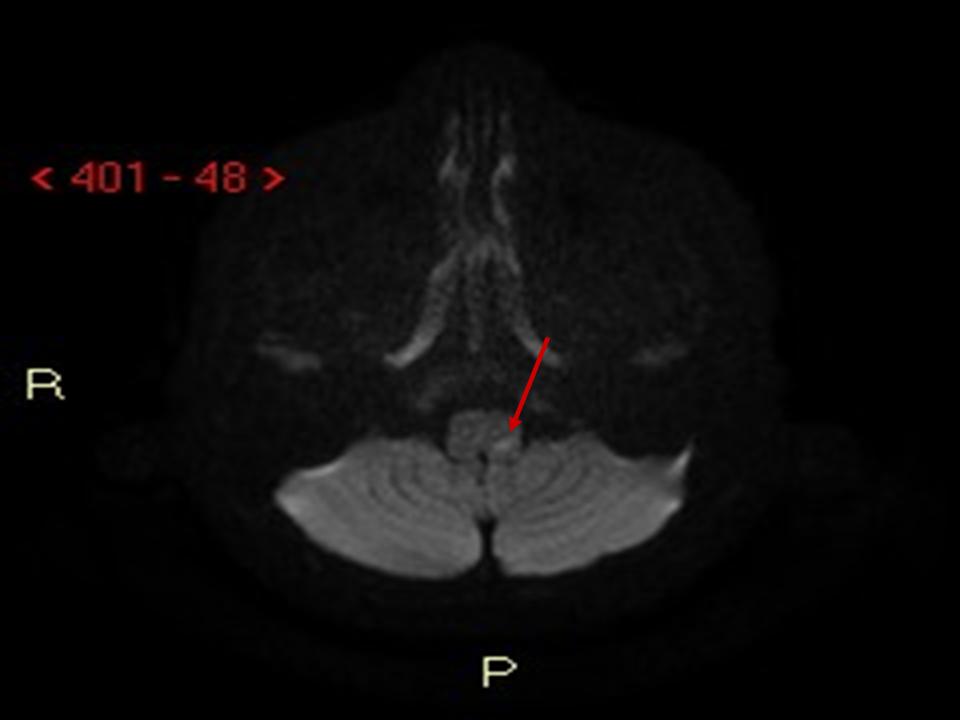
Figura
1. RMN. Assiale FLAIR (a sinistra): piccola lesione iperintensa a carico della porzione posteriore sinistra del bulbo compatibile con piccola lesione ischemica recente. DWI b1000 (a destra): piccola lesione a carico della porzione posteriore sinistra del bulbo con diffusione ristretta compatibile con piccola lesione ischemica recente.
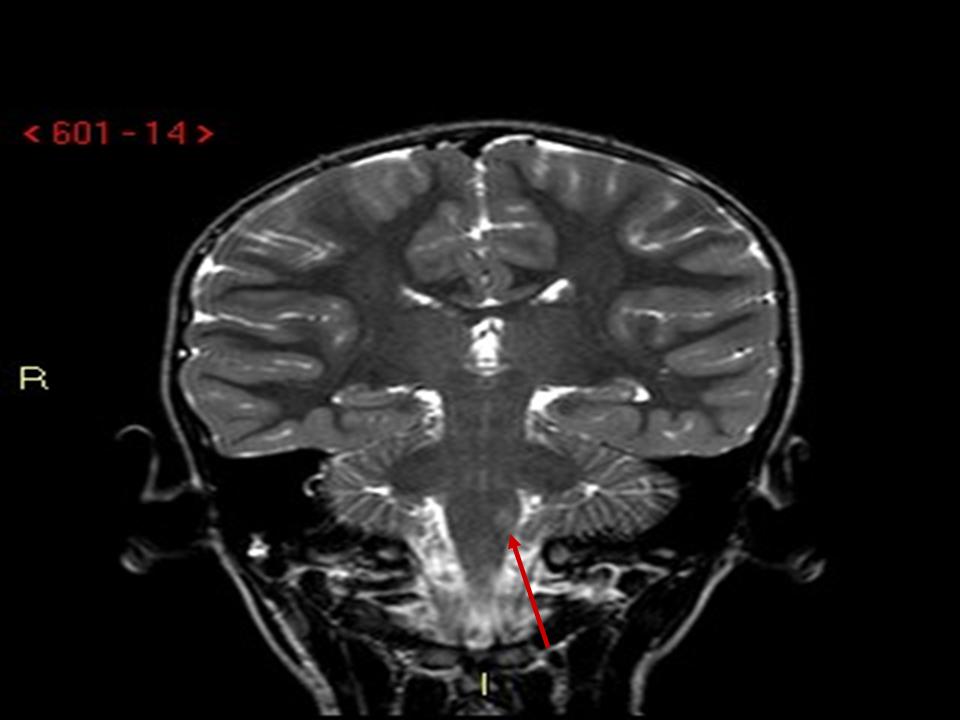
Figura
2. RMN. Coronale TSE T2: piccola lesione iperintensa a carico della porzione posteriore del bulbo compatibile con piccola lesione ischemica recente.
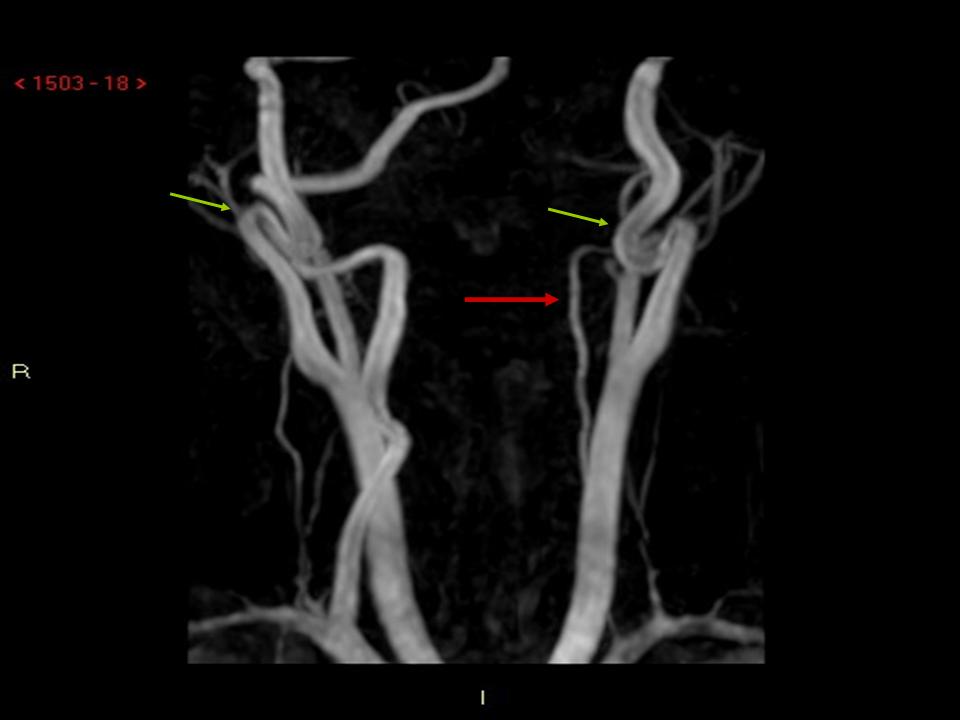
Figura
3. Angio-RMN. PC vasi epiaortici: marcata asimmetria di calibro delle arterie vertebrali per ipoplasia dellarteria vertebrale sinistra (freccia rossa). Tortuosità di decorso con kinking del tratto extracranico delle arterie carotidi interne (freccia verde).
Qual è la vostra diagnosi?
La RMN encefalo con studio angiografico ha documentato una piccola area
iperintensa a livello della porzione posteriore laterale sinistra del
bulbo compatibile con lesione ischemica recente e marcata asimmetria
delle arterie vertebrali (dx > sin). Il corteo sintomatologico
presentato da E. è conseguente allischemia bulbare da
riduzione del flusso ematico in arteria vertebrale ed è
definito sindrome di Wallenberg (Box 1).
Decorso clinico
Durante la degenza si è assistito alla completa regressione
del quadro neurologico, con riduzione progressiva della disfonia.
Tra le ipotesi eziopatogenetiche della lesione ischemica bulbare associata ad asimmetria di calibro delle arterie vertebrali andavano considerati:
Tra le ipotesi eziopatogenetiche della lesione ischemica bulbare associata ad asimmetria di calibro delle arterie vertebrali andavano considerati:
- un tromboembolismo paradosso da pervietà del forame ovale (lecocardiogramma, anche transesofageo, è risultato nella norma);
- una vasculite, tipo malattia di Takayasu, esclusa per il riscontro di polsi periferici normosfigmici, valori pressori normali ai quattro arti, assenza di anomalie aortiche, indici di flogosi negativi. Negativo è risultato lo studio dellautoimmunità (ANA, anti DNA, ANCA, ENA; complemento);
- tromboembolismo conseguente a trombofilia; la ricerca dei fattori protrombotici (fattore V Leiden, polimorfismo MTHFR C677T, polimorfismo G20210A del fattore II della coagulazione; ricerca lupus anticoagulans; dosaggio di omocisteinemia e acido folico; assetto lipidico; dosaggio di proteina C, proteina S e antitrombina) ha mostrato una condizione di eterozigosi per il polimorfismo del fattore II.
Gestione
terapeutica ed evoluzione clinica
È stata intrapresa inizialmente terapia per via sottocutanea
con eparina a basso peso molecolare, sostituita in 5° giornata
con acido acetilsalicilico, terapia che il bambino sta proseguendo a
domicilio. Ad oggi, con un follow-up di 12 mesi, E. non presenta
sequele neurologiche e limaging cerebrale è
negativa tranne che per la già nota asimmetria di calibro
delle arterie vertebrali che è rimasta immodificata.
È molto ragionevole pensare, vista lalterazione anatomica dellarteria vertebrale, che la profilassi con acido acetilsalicilico debba essere eseguita per tutta la vita.
È molto ragionevole pensare, vista lalterazione anatomica dellarteria vertebrale, che la profilassi con acido acetilsalicilico debba essere eseguita per tutta la vita.
- Aydogdu I, Ertekin C, Tarlaci S, Turman B, Kiylioglu N, Secil Y. Disphagya in lateral medullary infarction (Wallenbergs syndrome): an acute disconnection syndrome in premotor neurons related to swallowing activity? Stroke 2001;32:2081-7.
- Bernard TJ, Manco-Johnson MJ, Goldenberg NA. The roles of anatomic factors, thrombophilia, and antithrombotic therapies in childhood-onset arterial ischemic stroke. Thromb Res 2011;127:6-12.
- Beslow LA, Jordan LC. Pediatric stroke: the importance of cerebral arteriopathy and vascular malformations. Childs Nerv Syst 2010;26:1263-73.
- Franzoni E, Salerno GG, Valenti V, Garone C, Cecconi I, Cordelli DM, Marchiani V. Lo stroke in età pediatrica. Medico e Bambino 2009;28:566-71.
- Kim JS. Pure lateral medullary infarction: clinical-radiological correlation of 130 acute, consecutive patients. Brain 2003;126:1864-72.
- Kim K, Lee HS, Jung YH, et al. Mechanism of medullary infarction based on arterial territory involvement. J Clin Neurol 2012;8:116-22
- Lyle CA, Bernard TJ, Goldenberg NA. Childhood arterial ischemic stroke: a review of etiologies, antithrombotic treatments, prognostic factors, and priorities for future research. Semin Thromb Hemost 2011;37:786-93.
- Monagle P, Chan AK, Goldenberg NA, et al.; American College of Chest Physicians. Antithrombotic therapy in neonates and children: Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest 2012;141:e737S-801S.
Vuoi citare questo contributo?