Marzo 2010 - Volume XIII - numero 3
M&B Pagine Elettroniche
Pediatria per immagini
Steatonecrosi
del tessuto adiposo neonatale
Dipartimento
di Pediatria, Ospedale Materno-Infantile Salesi, Ancona
Indirizzo
per corrispondenza: debenedictis@ao-salesi.marche.it
Maschio,
nato a termine da taglio cesareo per segni di sofferenza fetale dopo
gravidanza normodecorsa, peso alla nascita 3100 g, punteggio Apgar
5/6/7 a 1/5/10 min, viene trasferito in Unità di Terapia
Intensiva per distress respiratorio e sottoposto a ventilazione
meccanica per 12 giorni. Durante la degenza presenta sepsi,
piastrinopenia grave (27.000/mmc), ipertensione polmonare, per cui
viene effettuata terapia con antibiotica sistemica e viene
somministrato ossido nitrico per via inalatoria. Alletà
di 19 giorni viene trasferito presso il nostro Reparto per la
prosecuzione delle cure. In sesta giornata di ricovero si evidenziano
lesioni eritemato-nodulari di pochi millimetri di diametro, dolenti
alla palpazione, in sede ascellare e sottoscapolare destra. Nei
giorni successivi le lesioni si estendono al volto, agli arti
superiori e al torace e assumono dimensioni maggiori, fino a 3 cm di
diametro (Figura 1 a,b). Lecografia dei
tessuti superficiali evidenzia disomogeneità
ecostrutturale del tessuto adiposo sottocutaneo. I dati di
laboratorio evidenziano VES 63 mm/h e PCR 14 mg/dl (vn: <0,6)
quali unici elementi significativi. Lecografia addominale
risulta nella norma. Per una migliore definizione diagnostica si
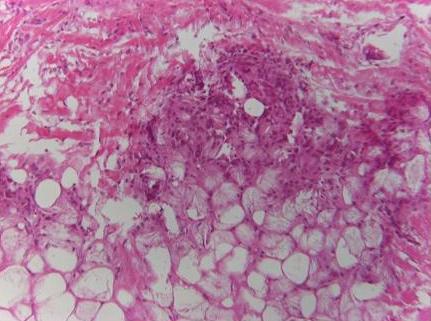
decide di effettuare una biopsia cutanea delle lesioni che mostra
steatonecrosi del tessuto adiposo sottocutaneo con formazione
di cristalli aghiformi (Figura 2).
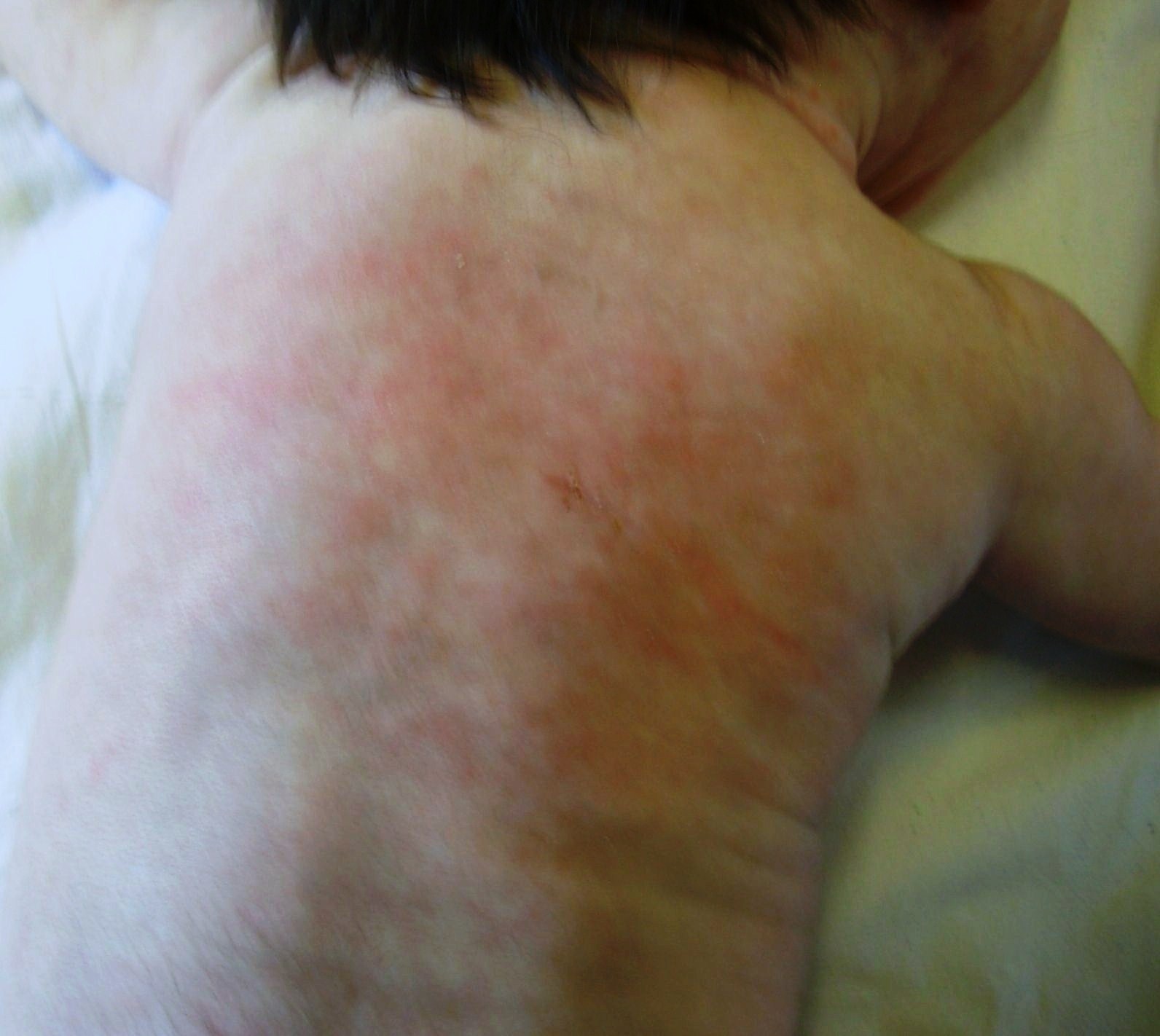 Figura
1 a Figura
1 a |
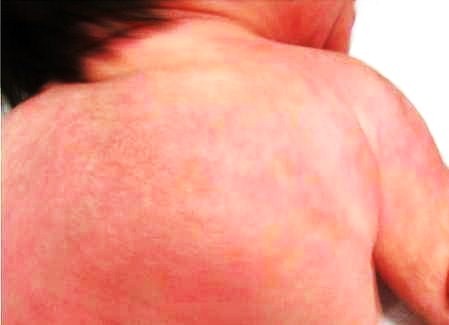 Figura
1 b Figura
1 b |
|
Qual
è la diagnosi?
Il quadro
bioptico risulta compatibile con steatonecrosi del tessuto
adiposo neonatale. Questa malattia esordisce nelle prime
settimane di vita e in genere presenta unevoluzione
favorevole. Lipercalcemia rappresenta tuttavia una possibile
complicanza che rende necessario un attento follow-up
clinico-laboratoristico.
I noduli
sottocutanei del nostro paziente hanno continuato a crescere in
numero e dimensioni per altre due settimane. Per tale motivo e per la
persistenza di indici di flogosi elevati, nel secondo mese di vita si
è deciso di intraprendere terapia steroidea. Si è
assistito a una rapida normalizzazione degli indici di flogosi e al
progressivo miglioramento del quadro cutaneo con definitiva scomparsa
delle lesioni dopo circa tre mesi.
Dagli
accertamenti di laboratorio sono emerse dislipidemia (trigliceridi
381 mg/dl; colesterolo totale 168 mg/dl) a un mese dallesordio
della malattia e ipercalcemia (11 mg/dl) al quarto mese. Entrambe le
condizioni si sono risolte nello spazio di settimane.
Discussione
La
necrosi adiposa sottocutanea del neonato è una condizione a
incidenza non nota, ma relativamente rara1. Esordisce
entro le prime settimane di vita in neonati a termine solitamente con
storia di problemi perinatali e ha carattere transitorio.
La
malattia si caratterizza per la presenza di noduli sottocutanei
singoli o multipli, isolati o confluenti in placche, di colorito
eritematoso o violaceo, talora con depressioni puntiformi,
distribuiti simmetricamente al dorso, alle spalle, ai glutei, alla
radice degli arti e alle guance, spesso dolenti al tatto. La parte
anteriore del tronco è di solito risparmiata. Le lesioni
tendono ad accrescersi per alcune settimane e in genere si risolvono
senza esiti entro pochi mesi. I noduli possono presentare
calcificazioni nellinterno o diventare fluttuanti per
liquefazione necrotica del tessuto adiposo2.
Le cause
della necrosi adiposa sottocutanea non sono ben chiare. Poiché
la maggior parte dei neonati affetti presenta storia di asfissia
perinatale o di sofferenza fetale in corso di travaglio, un danno
ischemico, lipossia, lipotermia e/o un danno da stress
sul tessuto adiposo immaturo potrebbero avere un ruolo
etiopatogenetico3-5. Quali elementi favorenti sono state
ipotizzate alterazioni del metabolismo o della composizione del
tessuto adiposo sottocutaneo. Lelevato contenuto di acidi
grassi saturi a elevato punto di fusione nel tessuto adiposo potrebbe
comportare una maggior tendenza alla cristallizzazione e una
conseguente necrosi in corso di ipotermia6,7.
Lipertensione materna, il diabete gestazionale, gli interventi
di cardiochirurgia neonatale e la familiarità per rischio
trombofilico e per dislipidemia sono ritenuti concomitanti fattori di
rischio per la malattia3,5,8.
La
diagnosi è essenzialmente clinica. Caratteristicamente, le
lesioni tendono a localizzarsi nelle aree in cui cè una
prominenza ossea. Nei casi dubbi, a supporto della diagnosi può
essere di ausilio la biopsia cutanea. Lesame istologico rivela
aree di necrosi grassa, infiltrato infiammatorio cronico
linfo-istiocitario con cellule giganti multinucleate e formazione di
granuloma, adipociti con strutture eosinofile intracitoplasmatiche
disposte radialmente riferibili a cristalli lipidici9.
Lagoaspirato delle lesioni sottocutanee può essere
considerato un metodo diagnostico alternativo alla biopsia10.
Allesame ecografico le lesioni si presentano come aree di
aumentata ecogenicità. Lo studio con risonanza magnetica si
caratterizza per la presenza di zone a segnale ridotto-intermedio in
T1 e aree a segnale intermedio-aumentato in T211.
La
diagnosi differenziale va posta innanzitutto con lo sclerema
neonatorum. Questa malattia si verifica quasi esclusivamente in
prematuri, si manifesta con indurimento generalizzato della cute con
risparmio di palmo delle mani, pianta dei piedi e genitali, e ha una
prognosi sfavorevole12. Altre condizioni da considerare
sono la cellulite batterica, gli emangiomi, i rabdomiosarcomi,
listiocitosi, la fibromatosi, la malattia di Farber12.
Lipercalcemia
rappresenta la complicanza più temibile13. Può
insorgere anche a distanza di alcuni mesi e, se non riconosciuta, può
essere fatale. Può essere asintomatica o manifestarsi con
irritabilità, letargia, ipotonia, vomito, poliuria,
polidipsia, stipsi, scarsa crescita ponderale; convulsioni, arresto
cardiaco, insufficienza renale sono le manifestazioni più
gravi2. Forme persistenti di ipercalcemia sono associate a
nefrocalcinosi e, più raramente, a calcificazioni metastatiche
di cute, cuore, fegato, miocardio e vasi6,8.
La
patogenesi dellipercalcemia non è nota, ma la presenza
di questa complicanza in forme cliniche caratterizzate da
calcificazione dermo-ipodermica delle lesioni ha indotto a ritenere
che possa essere conseguente al rilascio di calcio da parte dei
noduli sottocutanei in via di riassorbimento13. Quali
fattori patogenetici sono stati anche ipotizzati un aumentato
assorbimento intestinale di calcio, dovuto allaumentata
produzione di 1,25-diidrossi-calciferolo da parte dei macrofagi con
incremento del turnover osseo14 e unaumentata
attività degli osteoclasti con maggiore riassorbimento osseo
conseguente a elevati livelli di prostaglandina E2 e paratormone15.
Meno
frequentemente sono presenti altre complicanze come piastrinopenia
(verosimile conseguenza del sequestro di piastrine a livello del
tessuto sottocutaneo), alterazioni metaboliche (ipertrigliceridemia,
ipoglicemia) ed evoluzione atrofica delle lesioni nodulari8.
Il caso
descritto è stato caratterizzato dallaumento degli
indici di flogosi (VES, PCR), persistiti elevati per oltre un mese e
tornati nella normalità solo dopo lintroduzione della
terapia steroidea sistemica. Questo aspetto non trova riscontro nella
letteratura e non ha potuto essere attribuito da noi ad altre
patologie concomitanti. Una genesi infettiva batterica appare
comunque poco verosimile in quanto la terapia antibiotica, da noi
prudentemente instaurata, non ha mostrato alcun effetto sui suddetti
indici.
La
prognosi è generalmente buona, in quanto le lesioni risolvono
spontaneamente nel giro di alcune settimane. In presenza di noduli
estesi e fluttuanti si può ricorrere ad aspirazione per
prevenire infezioni, necrosi cutanea e cicatrici2. La
terapia dellipercalcemia si avvale di misure conservative,
quali idratazione e restrizione dellapporto di calcio e
vitamina D, fino a interventi più aggressivi con necessità
di diuretici e steroidi16. I glucocorticoidi interferiscono con il
metabolismo della vitamina D nella sua forma attiva e inibiscono la
formazione della stessa da parte dei macrofagi coinvolti nel processo
infiammatorio. Nei casi di ipercalcemia grave sono stati recentemente
utilizzati trattamenti a breve termine con i bifosfonati (es.
pamidronato), che riducono il riassorbimento osseo e potrebbero
prevenire la nefrocalcinosi17.
Bibliografia
- Aliaser F, Weinstein M. A 1-week-old newborn with hypercalcemia and palpable nodules: subcutaneous fat necrosis. Can Med Ass Jour 2008;178:1653-4.
- Tran JT, Sheth AP. Complications of subcutaneous fat necrosis of the newborn: a case report and review of the literature. Pediatr Dermatol 2003;20:257-61.
- Burden AD, Krafchik BR. Subcutaneous fat necrosis of the newborn: a review of 11 cases. Pediatr Dermatol 1999;16:384-7.
- Hicks MJ, Levy ML, Alexander H, Flaitz CM. Subcutaneous fat necrosis of the newborn and hypercalcemia: case report and review of the literature. Pediatr Dermatol 1993;10:271-6.
- Chuang SD, Chiu HC, Chang CC. Subcutaneous fat necrosis of the newborn complicating hypothermic cardiac surgery. Br J Dermatol 1995;132:805-10.
- Walker WP, Smith RJH, Cohen MB. Fine-needle aspiration biopsy of subcutaneous fat necrosis of the newborn. Diagn Cytopathol 1993;9:329-32.
- Vonk J, Janssens PMW, Demacker PNM, Folkers E. Subcutaneous fat necrosis in a neonate, in association with aberrant plasma lipid and lipoprotein values. J Pediatr 1993;123:462-4.
- Mahè E, Girszyn N, Hadj-Rabia S, et al. Subcutaneous fat necrosis of the newborn: a systematic evaluation of risk factors, clinical manifestations, complications and outcome of 16 children. British Journal of Dermatology 2007;156:709-15.
- Tajirian A, Ross R, Zeikus P, et al. Subcutaneous fat necrosis of the newborn with eosinophilic granules. J Cut Pathol 2006;34:588-90.
- Gupta RK, Naran S, Selby RE. Fine needle aspiration cytodiagnosis of subcutaneous fat necrosis of the newborn. Acta Cytol 19995;39:759-61.
- Vasireddy S,.Long SD, Sacheti B, et al. MRI and US findings of subcutaneous fat necrosis of newborn. Pediatr Radiol 2009;39:73-76.
- Jardin D, Atherton DJ, Trompter RS. Sclerema neonatorum and subcutaneous fat necrosis of the newborn in the same infant. Eur J Pediatr 1990;150:125-6.
- Dudink J, Walther FJ, Beekman RP. Subcutaneous fat necrosis of the newborn: hypercalcemia with hepatic and atrial myocardial calcification. Arc Dis Child Fetal Neonatal 2003;88:F343-5.
- Kruse K, Irle U, Uhlig R. Elevated 1,25-dihydroxyvitamin D serum concentrations in infants with subcutaneous fat necrosis. J Pediatr 1993;122:460-3.
- Sharata H, Postellon DC, Hashimoto K. Subcutaneous fat necrosis, hypercalcemia, and prostaglandin E. Pediatr Dermatol 1995;12:43-7.
- Rice AM, Rivkees SA. Etidronate therapy for hypercalcemia in subcutaneous fat necrosis of the newborn. J Pediatr 1999;134:349-51.
- Alos N, Eugene D, Fillion M, et al. Pamidronate: Treatment for severe hypercalcemia in neonatal subcutaneous fat necrosis. Horm Res 2006;65:289-94.
Vuoi citare questo contributo?