Febbraio 2008 - Volume XI - numero 2
M&B Pagine Elettroniche
Pediatria per immagini
Ecografia
polmonare nel neonato
mito o realtà?
IRCCS
Burlo Garofolo, Trieste
*Facoltà
di Medicina e Chirurgia, Università degli studi di Udine
Indirizzo
per corrispondenza: margheritalondero@yahoo.it
Avete mai
sentito parlare di ecografia polmonare? Vi sembra un'idea
assurda?
Sappiamo
tutti che il contenuto aereo del polmone dà origine a
degli artefatti, ma
se fosse possibile imparare a
interpretarli?
E se
questi si rilevassero così caratteristici e riproducibili a
seconda della patologia sottostante da permettere di identificarla
con relativa facilità?
Se
proverete a dare un'occhiata alla letteratura esistente vi
renderete conto del fatto che non è stato scritto molto a
riguardo, si tratta di un campo ancora inesplorato, relativamente
vergine dal punto di vista delle pubblicazioni
e per questo
forse ancor più affascinante. Qualcuno però ci ha
pensato. Recentemente è stato pubblicato su Neonatology
uno studio1 effettuato con lo scopo di definire il quadro
ecografico della tachipnea transitoria neonatale e valutarne la
rilevanza in ambito clinico.
Come
forse saprete, questa è nel neonato una causa comune e
benigna di distress respiratorio che compare nelle prime ore di vita
e si risolve generalmente entro 3-5 giorni; la causa è una
ritardata clearance del liquido contenuto nel polmone fetale che
comporta la ritenzione di fluidi negli alveoli e nell'interstizio.
Altri fattori coinvolti sono l'immaturità polmonare e una
anche lieve carenza di surfattante.
Raramente
si verifica un deterioramento clinico tale da richiedere il ricorso
alla ventilazione meccanica, ma nei casi più gravi la
difficoltà consiste nel differenziare questa condizione da
altri quadri patologici.
Per porre
la diagnosi ci si basa sul quadro clinico e sulla radiografia
del torace, che evidenzia la presenza di strie peri-ilari, segno
della congestione linfatica e della presenza di fluido nelle
scissure. Ma
cosa vedremmo se appoggiassimo una sonda sul torace di
questi neonati? Per capirlo dobbiamo partire dal quadro ecografico di
un paziente sano.
Nel
neonato, come nell'adulto, sono visibili gli strati superficiali
rappresentati dal tessuto sottocutaneo e dai muscoli, le coste, che
alla scansione longitudinale appaiono come strutture curvilinee
associate a un cono d'ombra posteriore e la pleura, visibile come
una linea ecogena regolare che si muove consensualmente all'attività
respiratoria1.
Oltre
l'interfaccia pleura-polmone, la presenza dell'aria non permette
la visualizzazione del parenchima, ma la grande differenza di
impedenza acustica produce degli artefatti orizzontali visibili come
una serie di linee parallele equidistanti l'una dall'altra2.
Lichtenstein
e colleghi hanno definito questi artefatti linee A3.
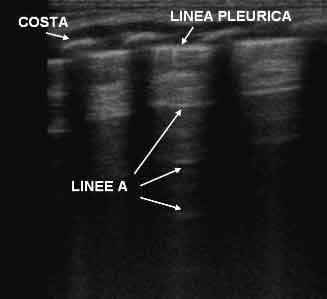
Figura
1. Polmone normale: Si evidenziano la linea pleurica iperecogena
e gli artefatti orizzontali (linee A)
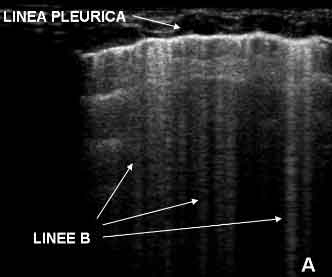
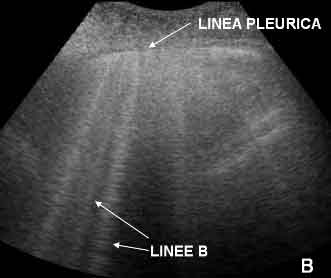
Sono
stati inoltre definiti linee B degli artefatti verticali
normalmente assenti nel polmone normale.
Essi
originano dalla linea pleurica, sono ben definiti, raggiungono il
margine inferiore dello schermo, mascherano le linee A e si muovono
consensualmente all'attività respiratoria. La loro presenza
nell'adulto identifica una sindrome alveolointerstiziale4
e deriva dalla presenza di setti interlobulari subpleurici pieni di
liquido e circondati d'aria.
Poiché
il polmone fetale è più ricco di liquidi, le
linee B sono visibili anche in neonati sani a termine nati sia da
parto spontaneo che cesareo. In questo caso però esse non sono
compatte, sono raramente numerose, possono essere visualizzate più
frequentemente nel polmone destro senza una localizzazione tipica e
scompaiono completamente nell'arco di 24-36 ore.
|
|
Figura
2. Presenza di artefatti verticali a partenza dalla linea
pleurica: linee B.
Nel
lavoro citato, Copetti e Cattarossi1 hanno eseguito
l'ecografia polmonare in 32 neonati che presentavano segni clinici
e radiologici di tachipnea transitoria, e le immagini raccolte sono
state paragonate a quelle ottenute su 60 neonati sani, 29 con
malattia delle membrane ialine, 6 con polmonite, 5 con emorragia
polmonare e 5 con atelettasia.
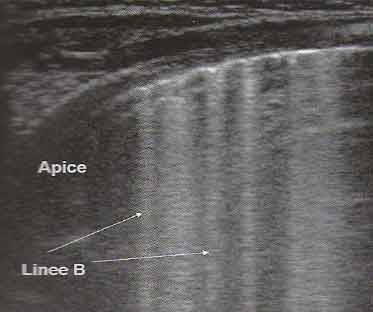
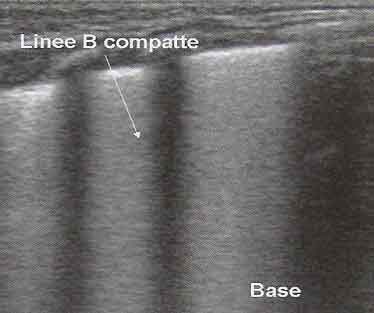
Le
immagini hanno rivelato, nei pazienti affetti da tachipnea
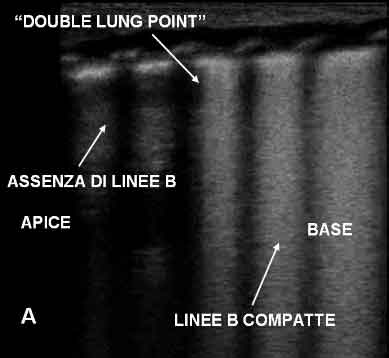
transitoria, la presenza di artefatti verticali molto compatti,
che tendono a scomparire nei campi superiori. La zona di demarcazione
tra queste due aree, molto netta, è stata definita dagli
Autori dello studio punto del polmone doppio ed è
risultata assente nei bambini sani, o affetti da malattia delle
membrane ialine, atelettasia, pneumotorace, polmonite o emorragia
polmonare, con una sensibilità e specificità vicine al
100% nella diagnosi di TTN.
|
|
Figura
3. A sinistra: TTN, scansione trasversale al 3° superiore del
polmone. Presenza di numerose ma non compatte linee B. A destra:
scansione trasversale al 3°inferiore del polmone. Presenza di
compatte linee B.
|
|
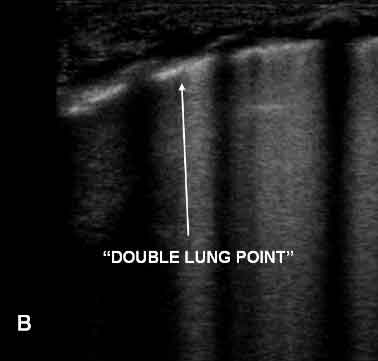
Figura
4. TTN: scansioni al 3° medio del torace che mettono in
evidenza la presenza del segno del double point
Gli
Autori hanno concluso l'articolo affermando di considerare
l'ecografia polmonare attendibile come strumento per diagnosticare
la TTN e proponendola come prima metodica da utilizzare
nell'approccio a un neonato con distress respiratorio, nell'attesa
di ulteriori studi che confermino questo dato.
La
risposta non si è fatta attendere; nel commento
all'articolo, Carlo e Bancalari5 contestano il dato di
sensibilità e specificità del 100% in una patologia già
di per sé non specifica ed eterogenea, ma riconoscono
l'importanza di confermare questi dati con ulteriori studi
prospettici e a doppio cieco. Affermano inoltre che tale metodica
potrebbe rivelarsi utile, più che nella tachipnea transitoria
per cui non esiste un trattamento specifico, nella diagnosi di
altri disordini che necessitano di un trattamento immediato.
Del resto
va sottolineato che l'ecografia come metodica presenta molti e
indiscussi vantaggi: la semplicità di esecuzione, la
non invasività, la relativa economicità, oltre al
fatto, non secondario, di permettere rispetto alle radiografie una
migliore visualizzazione dell'interstizio.
Alla luce
di questo
non pensate che varrebbe la pena di parlarne, e
approfondire l'argomento?
Bibliografia
1.
Copetti R, Cattarossi L. The Double Lung Point. An ultrasound Sign
Diagnostic of Transient Tachipnea of the Newborn. Neonatology
2007;91:203-09.
2.
Soldati G, Copetti R. Ecografia Toracica 2006.
3.
Lichtenstein D, Mezière G, Biderman P, Gepner A. The
comet-tail artifact: an ultrasound sign ruling out pneumothorax.
Intensive Care Med 1999;25:383-88.
4
Lichtenstein DA, Lascols N, Mezière G, Gepner A. Ultrasound
diagnosis of alveolar consolidation in the critically ill. Intensive
Care Med 2004;30:276-81.
5.
Lichtenstein D, Meziere G, Biderman P, Gepner A, Barrè O. The
comet-tail artifact. An ultrasound sign of alveolar-interstitial
syndrome. Am J Respir Crit Care Med 1997;156:1640-46.
Vuoi citare questo contributo?