Giugno 2008 - Volume XI - numero 6
M&B Pagine Elettroniche
Pediatria per l'ospedale
La
scoliosi
Membro
della Commissione Nazionale Vaccini
Indirizzo
per corrispondenza: bartolozzi@unifi.it
La
Scoliosi Idiopatica dell'Adolescente è la forma di scoliosi
più comune. Pur essendo una malattia sicuramente appannaggio
dell'ortopedia pediatrica, essa rappresenta per il pediatra un
banco di prova delle sue conoscenza teoriche-pratiche. Ogni bambino
che passa dalle sue mani, soprattutto se è di sesso femminile
e di età superiore ai 9-10 anni, va attentamente esaminato per
evidenziare una curva della colonna vertebrale superiore a 10-20°.
L'ortopedico pediatra è lo specialista al quale il pediatra
avvierà il suo paziente con sospetta scoliosi: a lui spetta la
diagnosi definitiva e la responsabilità del trattamento.
Ma
il primo sospetto spetta al pediatra, che durante i suoi bilanci di
salute è in grado di rilevare la presenza del famoso gibbo.
Una
recentissima pubblicazione rivede questa malattia: Weinstein SL, et
al. Adolescent idiopathic scoliosis. Lancet 2008;371:1527-37 (tre dei
cinque autori fanno parte dell'Università di Iowa (USA), uno
dell'Università di Hong Kong e uno dell'Università
di Göteborg (Svezia): le voci bibliografiche sono 145, esse
occupano 3 pagine intere su un totale di 11; tutti gli autori
dichiarano di non avere conflitti d'interesse).
La
Scoliosi Idiopatica dell'Adolescente (SIA) colpisce dall'1 al 3%
dei soggetti nella popolazione a rischio, compresa fra i 10 e i 16
anni. Purtroppo ancor oggi l'eziopatogenesi di questa malattia non
è conosciuta ed esistono ancora dei dubbi sulla sua storia
naturale. Il trattamento non chirurgico aiuta a ridurre il numero
degli interventi prevenendo la progressione delle curve della
colonna. Sebbene la ginnastica e la fisioterapia siano trattamenti
comuni in molte parti del mondo, è necessario ricordare che la
loro effettiva efficacia non è stata ancora esattamente e
rigorosamente valutata. Gli avanzamenti tecnologici hanno molto
migliorato la capacità dei chirurghi di correggere in
sicurezza la deformità della colonna, mantenendo un buon
bilancio sul piano sagittale e frontale: ci mancano tuttavia i
risultati a distanza di questi nuovi trattamenti chirurgici. Inoltre
molto ci rimane ancora da imparare sullo stato di salute generale,
sulla qualità della vita e sull'immagine di se stessi nei
pazienti con SIA trattata e non trattata.
La SIA è
una curvatura strutturale, laterale e con rotazione della
colonna che colpisce soggetti adolescenti, peraltro sani, durante la
pubertà. La diagnosi è di esclusione ed è
fatta soltanto quando altre cause di scoliosi, come le malformazioni
vertebrali, le malattie neuromuscolari e i quadri sindromici siano
stati esclusi. Lo screening sugli adolescenti va effettuato
attraverso la manovra di Adam (un chirurgo inglese vissuto alla fine
dell'Ottocento) in flessione anteriore e con uno scoliometro,
sebbene una diagnosi definitiva possa essere posta solo dopo la
valutazione dell'angolo di Cobb in una radiografia, eseguita
frontalmente (Figura 1 e Figura 2).
Se
consideriamo un angolo di Cobb di almeno 10°, attraverso studi
epidemiologici possiamo valutare che l'1-3% della popolazione a
rischio (bambini e adolescenti da 10 a 16 anni) ha un qualche grado
di curvatura della spina, ricordando che non tutte le curve
necessitano di un intervento. L'angolo di Cobb viene calcolato
tenendo conto dell'intersecazione delle perpendicolari alle linee,
tirate dal piatto della vertebra all'estremo superiore della curva
e dal piatto della vertebra all'estremo inferiore della curva.
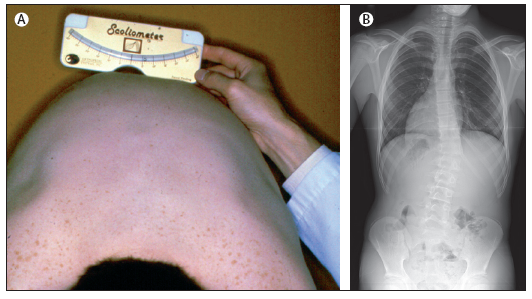
Figura
1. Screening e diagnosi di scoliosi mediante scoliometro
(Nota 1) e radiografia
A.
Misurazione della rotazione del tronco con uno scoliometro con
paziente in posizione di flessione anteriore
B.
Posteriore anteriore in un ragazzo di 13 anni, con un angolo di Cobb
di 30 gradi
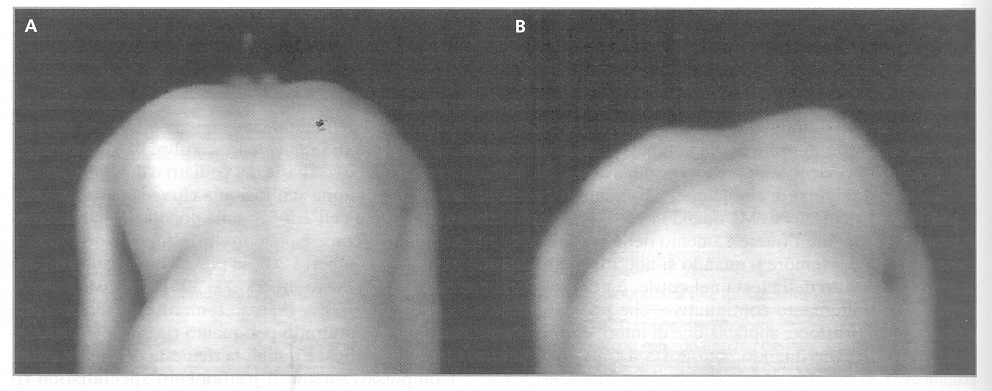
Figura
2. Comparsa del gibbo all'inizio (A) e alla fine (B) della
flessione anteriore (G. Bartolozzi, Guglielmi M. Pediatria, Principi
e pratica clinica, Elsevier 2008, pag. 1233)
Nota
1. Scoliometro (Dott. Paolo Becherucci). La dotazione
dell'ambulatorio del Pediatra di Famiglia. GIORNATE PEDIATRICHE
D'INVERNO. Madonna di Campiglio 2002
Lo
scoliometro è un semplice strumento la cui parte principale è
una pallina di mercurio che scorre in un canale curvo e si sposta in
base al dislivello fra i due lati dello strumento. L'incisione che
si vede nella figura si pone sopra l'apofisi spinosa delle
vertebre; è un utile complemento alla prova della flessione
anteriore per la scoliosi e permette di quantificare l'entità
del gibbo e quindi di confrontarne l'evoluzione nel tempo. Non
necessita di particolari attenzioni per la manutenzione; si trovano
modelli anche di basso costo ugualmente validi
Eziopatogenesi
Come
abbiano già detto l'eziopatogenesi della malattia rimane
sconosciuta. La SIA si ritrova spesso in molti membri della famiglia,
il che suggerisce una probabile origine genetica. Dagli studi sui
gemelli risulta una concordanza del 73% in gemelli monozigoti e del
365% in gemelli di zigoti. Sono stati suggeriti diversi modelli di
ereditarietà:
- Autosomico dominante
- Fattori materni
- Ereditarietà genetica multipla
- Eredità multifattoriale
- Dominante, legata al sesso.
Figura
3. Assetto delle coste nella scoliosi strutturata (G. Bartolozzi,
Gugliemi M. Pediatria, Principi e pratica clinica, Elsevier
2008, pag. 1233)
Nonostante
tanti studi non è stato identificato nessun gene in
particolare: l'ipotesi più probabile è che si tratti
di una malattia che interessi numerosi geni, con particolari
prevalenze in alcune famiglie. La SIA progressiva viene attribuita a
una relativa crescita aumentata della colonna anteriormente, durante
il rapido accrescimento puberale. Studi con la risonanza magnetica
della morfometria vertebrale mostrano che la crescita longitudinale
dei corpi vertebrali in pazienti con SIA è sproporzionata e
più veloce che nei controlli della stessa età e dello
stesso sesso: essa ha luogo principalmente per ossificazione
encondrale. Al contrario la crescita della circonferenza in seguito
alla ossificazione membranosa è più lenta sia nei corpi
vertebrali che nei pedicelli dell'arco vertebrale (Figura
3). Ricordo che l'ossificazione può essere encondrale
(tutte le ossa fuorché clavicola e ossa craniche) e membranosa
(ossa craniche, clavicola e aumento della circonferenza delle altre
ossa).
Figura
4. I pedicelli dell'arco vertebrale
Tuttavia
i meccanismi di questa crescita asimmetrica non sono ben conosciuti.
Storia
naturale della scoliosi
La storia
naturale della scoliosi varia con l'eziopatogenesi e con il tipo di
curva. I primi studi a lungo termine della SIA mostrarono un prognosi
cattiva, ribadendo l'errore concettuale che tutti i tipi di
scoliosi portano inevitabilmente a handicap gravi, dal dolore alla
schiena fino alla compromissione cardiopolmonare.
La
prognosi grave dei vecchi studi si basava sulla:
- Inclusione di pazienti con altre cause di scoliosi o con l'inserimento di scoliosi a inizio precoce
- Mancanza di assegnazione di una prognosi in relazione alla localizzazione della curva
Purtroppo
lo screening e il trattamento si basano spesso ancora su questi
errati principi.
Il
trattamento di ogni disordine è un tentativo di modificare la
storia naturale, per questo oggi sono necessari studi sia sulla
storia naturale che sul trattamento. Il trattamento deve essere
sicuramente capace di prevenire gli esiti negativi della storia
naturale senza determinare complicazioni iatrogene. Studi di questo
genere sono stati condotti nel Regno Unito, in Italia, in Svezia e
negli USA. La più frequente e temibile complicanza delle SIA
non trattate è la progressione della curva, il dolore
posteriore, i problemi cardiopolmonari e psicosociali. Sebbene
presenti nella maggioranza dei pazienti non trattati, la gravità
di queste sequele e il loro effetto sullo stato di salute e
l'attività dei soggetti è risultata essere molto variabile.
La
grandezza della curva tende ad aumentare, ma il
grado di progressione per tutta la vita e nel periodo di massima
progressione varia per molti fattori.
Fattori
che predicono la progressione della curva includono:
- L'età alla diagnosi
- L'età al menarca
- La quantità di crescita dello scheletro che rimane ancora da compiere
- La grandezza della curva
- La posizione dell'apice della curva
La
maggioranza dei ricercatori ritiene che l'apice della curva in
corrispondenza del torace ha una maggiore prevalenza di progressione,
variando dal 58 al 100%. Più immaturo è il paziente,
sia da un punto vista scheletrico che sessuale e maggiore è la
possibilità di progressione della curva. Ugualmente maggiore è
la curva alla presentazione e maggiore è la possibilità
di progressione, sia prima che dopo la maturazione. La Tabella
1 sono riportati i rischi di progressione che risultano
dall'effetto combinato della maturità e della grandezza
della curva.
Tabella
1. Percentuale di progressione della curva, grandezza della curva
e riconoscimento iniziale alle diverse età.
Angolo
di Cobb |
10-12
anni |
13-15
anni |
16
anni |
<
19° |
25% |
10% |
0 |
20-29° |
60% |
40% |
10% |
30-39° |
90% |
70% |
30% |
>
40% |
100% |
90% |
70% |
Lo scopo
del trattamento non-operatorio durante l'adolescenza è
quello di prevenire la progressione della curva.
Lo scopo
del trattamento chirurgico è quello di correggere e di
mantenere la curva.
Il solo
importante esito negativo della curva, strettamente associato alla
sua ampiezza, è la funzione polmonare. Inoltre il grado di
curvatura laterale, oltre ad altri fattori come l'alto grado di
lordosi toracica, la rotazione vertebrale e la diminuita forza dei
muscoli respiratori, colpisce la funzione polmonare. Al contrario
l'inizio precoce (0-8 anni) della scoliosi idiopatica si rado si
accompagna a perdita della capacità vitale e del volume
respiratorio forzato con ipertensione polmonare, insufficienza del
cuore destro e morte: questi problemi insorgono nella classica
scoliosi idiopatica dell'adolescente. Curve ampie (> 50°)
con apice toracico sono state associate a ridotta capacità
vitale e più di frequente ad accorciamento del respiro, ma
raramente a grave compromissione della funzionalità
cardiopolmonare.
La
maggior parte degli adulti ha dolore al dorso durante la loro vita.
Circa il 50% degli adulti ha un episodio di dolore posteriore basso
nel corso di un anno particolare e il 15% riporta frequenti dolori al
dorso e dolori che durano più di due settimane in un anno. Gli
autori italiani riportano che la frequenza del dolore in adulti con
scoliosi idiopatica (61%) è uguale a quella della popolazione
in generale, mentre altre pubblicazioni mostrano che il dolore
cronico è più frequente e ha una durata superiore e
un'intensità superiore a quello che si osserva nella
popolazione in generale.
Durante
l'intera vita la maggior parte dei pazienti con scoliosi idiopatica
sviluppa clinicamente importanti modificazioni radiografiche osteoartritiche. Tuttavia la presenza di dolore posteriore non
sembra essere in relazione con la presenza o assenza di osteoartrite.
Il dolore posteriore alla palpazione non è in relazione con il
tipo di curva o con la gravità della osteoartrite alla
radiografia, eccetto per le aree di spondilolistesi nelle curve
lombari o toracolombari. Queste curve, specialmente quelle con
listesi laterale all'estremo caudale, tendono a causare un più
frequente dolore posteriore in confronto agli altri tipi di curve.
Le SIA
non trattate e le loro possibili sequele, come il dolore posteriore e
le limitazioni polmonari, interessano complessivamente la funzione
dell'intero organismo e l'autoconsiderazione. A questo proposito
gli studi e le ricerche hanno fornito risultati contrastanti. Alcuni
mostrano che i pazienti percepiscono se stessi come meno sani e
riducono la propria attività fisica e sociale. Altri studi non
hanno messo in evidenza particolari differenze fra i soggetti con SIA
e i controlli nella loro capacità d'intraprendere attività
o nella loro qualità di vita. Rispetto agli aspetti
psico-sociali e alla presenza di depressione clinica, i pazienti con
scoliosi sono molto vicini ai controlli. Tuttavia i pazienti più
vecchi e non trattati con SIA sono molto meno soddisfatti della
propria immagine e nel comparire in costume da bagno o mezzo nudi.
Circa un terzo dei pazienti ritiene che la loro curvatura ha
ristretto la loro vita in qualche modo, come la difficoltà nel
procurarsi i vestiti, la ridotta capacità fisica e
l'autocoscienza.
Le
raccomandazioni per il trattamento debbono essere fatte su base
individuale e il paziente e la famiglia debbono essere informati
sulla storia naturale della malattia.
Trattamento
non operatorio
Sebbene
la SIA sia diagnosticata in tutto il mondo, i tipi di trattamento
variano da un Paese all'altro.
Negli
Stati Uniti e anche in Italia da parte degli ortopedici che
s'interessano di scoliosi, i pazienti che non hanno terminato il loro sviluppo, sono sottoposti a un'attenta osservazione per vedere se
la curva diviene più grande di 25°.
In
parecchi Paesi europei come prima linea di trattamento per le piccole
curve e per quelle a basso rischio di progressione viene raccomandata
la terapia fisica. Ma va ricordato che non esiste alcuna prova
definitiva che la terapia fisica o il busto:
- riduca il rischio di progressione della curva,
- corregga le deformità già presenti o
- riduca la necessità della chirurgia.
Questo
tipo di trattamento è invece molto diffuso in Spagna, Francia
e Germania.
L'apparecchio
Milwaukee venne usato per la prima volta nel 1958: esso ha lo scopo
di prevenire la progressione della curva finché il paziente
non raggiunga la maturità scheletrica, quando il rischio di
progressione della curva (e quindi il rischio di passare alla
chirurgia) è fortemente diminuito. Nel corso degli anni la
comunità medica è arrivata a due differenti
conclusioni:
- alcuni pensano che esistano prove a favore di un effetto positivo del busto sulla storia naturale della SIA
- altri pensano (USA Task Force, come molti ortopedici nel mondo) che il peso delle prove a favore dell'effetto positivo del busto sia scarso e inconcludente.
Nella
pratica molti altri tipi di busti si sono susseguiti dopo quello
rigido di Milwaukee. L'insufficiente azione del busto sarebbe
dimostrata dal continuo ricorso alla chirurgia con percentuali che
vanno dal 7 al 43%.
Chirurgia
Gli
obiettivi primari del trattamento chirurgico sono:
- arrestare la progressione
- ottenere la correzione massima permanente della deformità nelle tre dimensioni
- migliorare l'assetto equilibrato del tronco
- ridurre al minimo le complicazioni a breve e lungo termine
In
generale l'indicazione per la chirurgia negli adolescenti è
rappresentata da una curva primaria superiore a 45° di angolo di
Cobb. Negli adulti l'indicazione chirurgica è rappresentata
dal dolore all'apice della curva, dalla non risposta ai trattamenti
non operatori, dalla progressione della curva con esacerbazione dei
sintomi e infine dalla capacità funzionale.
Sebbene i
pazienti adolescenti possano scegliere di ritardare l'intervento
chirurgico, gli adulti hanno spesso
delle curve meno flessibili per cui sono necessari interventi
anteriori e posteriori. Inoltre la percentuale di complicazioni
nell'adulto è molto più alta con lo stesso tipo
d'intervento di quello che si osserva nell'adolescente.
A. Radiografia
posteriore-anteriore preoperatoria; B. Radiografia laterale
preoperatoria; C. Radiografia posteriore-anteriore postoperatoria; D.
Radiografia laterale postoperatoria.
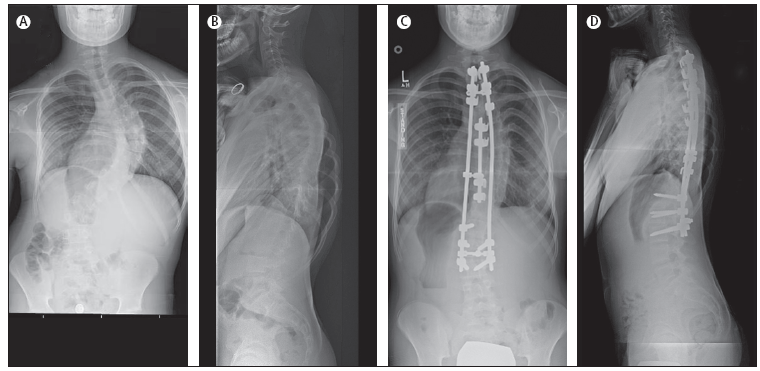
Gli
interventi sono in generale attuati per via posteriore (Figura
3 e Figura 4). La via anteriore viene
usata principalmente per curve isolate toraciche e lombari (Figura
5).
Risultati
del trattamento versus la storia naturale
Classicamente
vengono riportati tre tipi di risultati:
- radiografici
- clinici
- di autovalutazione.
Conclusione
Sebbene,
come abbiamo visto, esistano numerose controversie e mancate risposte
nei confronti della scoliosi idiopatica dell'adolescente, la
difficoltà principale risiede nell'assenza di informazioni
sulla sua eziopatogenesi.
Non
sappiamo ancora se la scoliosi idiopatica è un'entità
unica o una manifestazione di molte cause. Siamo ancora incerti sulla
conoscenza di tutti i fattori che portano alla progressione delle
manifestazioni secondarie delle deformità della colonna.
L'identificazione dei fattori eziopatogenetici sarebbe capace di
permettere l'arresto della progressione della lesione e potrebbe
aiutare nello sviluppo di più specifici tipi di trattamento.
Per
l'assenza di queste informazioni fondamentali, tutti gli sforzi del
trattamento sono rivolti alla prevenzione o correzione della
manifestazione primaria della malattia, cioè della deformità
della colonna. Sebbene il busto sia stato considerato come la cura
standard per pazienti ad alto rischio di progressione (curve fra 25 e
40° in pazienti scheletricamente immaturi) non siamo ancora
sicuri al 100% sia sulla sua efficacia che sulla sua efficienza.
A.
Radiografia laterale preoperatoria; B. Radiografia
posteriore-anteriore preoperatoria; C. Radiografia laterale
postoperatoria; D. Radiografia posteriore-anteriore postoperatoria.
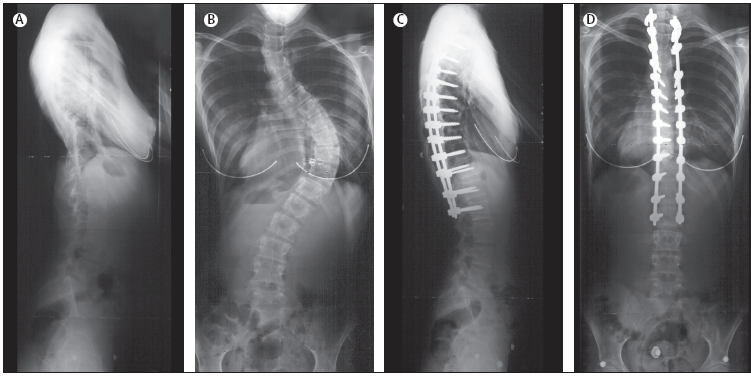
Figura
6. Radiografia di un adolescente con scoliosi toracica idiopatica
trattata chirurgicamente per via anteriore.
A.
Radiografia laterale preoperatoria; B. Radiografia
posteriore-anteriore preoperatoria; C. Radiografia laterale
postoperatoria; D. Radiografia posteriore-anteriore postoperatoria.
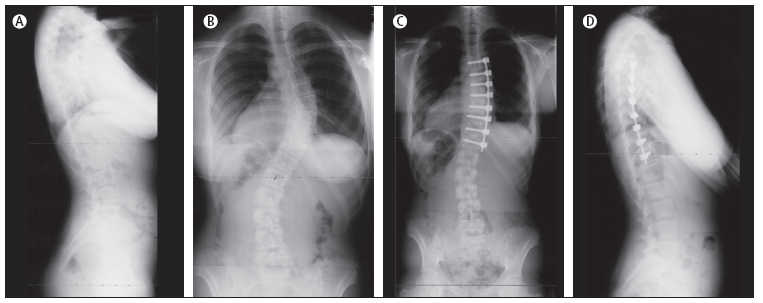
Per
quanto riguarda il trattamento chirurgico, sebbene la tecnologia
abbia aumentato fortemente il grado di sicurezza, con il quale è
possibile correggere la deformità spinale e preservarne il
bilanciamento, mancano ancora i risultati alla lunga distanza dei
nuovi metodi di trattamento.
Figura
7. Radiografia di un bambino di10 anni, scheletricamente
immaturo, la cui curva toracica è progredita da 35° a 42°
nonostante il busto.
A.
Radiografia posteriore-anteriore dopo aver posto il busto; B.
Radiografia postero-anteriore, tre anni dopo l'intervento, con un
angolo di Cobb di 28°. Radiografia laterale postoperatoria; C.
Radiografia laterale, tre anni dopo l'intervento.
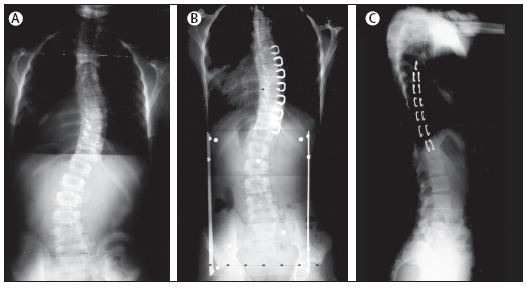
Vuoi citare questo contributo?