Ottobre 2009 - Volume XII - numero 8
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Limportanza
dellecografia addominale nella diagnosi di invaginazione
intestinale
UO
di Pediatria, Ospedale Madonna Delle Grazie, Matera
Indirizzo
per corrispondenza: madda_bone@yahoo.it
The
importance of abdominal ecography in diagnosing intussusception
Key
Words
Intussusception,
Case report, Sonographic diagnosis
Summary
The
present work describes the case of a 4-year-old girl who
presented with a final ecographic diagnosis of intussusception
The insidious clinical onset of this pathology and the
sonographic signs of reducibility are underlined. |
A.,
una bambina di 4 anni, si ricovera perché da circa una
settimana presenta qualche episodio di vomito associato a dolori
addominali di tipo crampiforme. È stata trattata con
paracetamolo e un antispatico con scarso beneficio. Nonostante il
dolore e il vomito, si alimenta regolarmente e non presenta
alterazioni dellalvo. Ha a tratti un aspetto sofferente e con
lieve sonnolenza. Presenta labbra secche, lingua impaniata, alito
acetonemico, attività cardio-respiratoria regolare, addome
piano, trattabile, organi ipocondriaci nei limiti,
apiressia. Si ipotizza una virosi
gastrointestinale in via di risoluzione.
In
prima giornata esegue i seguenti esami:
Emocromo: GR. 4.600.000, Hb 12.8, PTL 306.000, GB. 11.010 (N 63,5 L
28,5% M 5,8% E 1,3% B 0,6%), glicemia 43, creatininemia 0,5, GOT 37,
GPT 17, amilasi 80, VES 35, PCR 0,7, multistix nelle urine: ph 5, ps
1020, sangue +, chetoni ++, ECG: ritmo sinusale (freq. 108/min.).
Tracciato EEGrafico nei limiti fisiologici per età. Si decide
di iniziare la reidratazione per via ev con soluzione
idroelettrolitica bilanciata. Presenta un vomito alimentare ma poi
trascorre la notte senza problemi.
In
seconda giornata le condizioni generali
sembrano migliorate sebbene persista un dolore addominale
periombelicale. Al controllo del multistix nelle urine permangono
tracce di chetoni. Per escludere un diverticolo di Meckel si invia un
campione di feci per la ricerca del sangue occulto (SOF).
In
terza giornata viene sospesa la
reidratazione ev. La dolenzia addominale è ancora presente. Si
invia un secondo campione per SOF.
In
quarta giornata la piccola sta bene e si
decide di dimetterla ma, per il riscontro di SOF positivo in entrambi
i campioni di feci, si trattiene ancora fino a sera per eseguire
unecografia delladdome. Nel frattempo laddominalgia
si ripresenta.
In
serata, prima dellesecuzione dellecografia, la
palpazione delladdome evidenzia, in
regione paraombelicale destra, una massa
duro elastica a forma di salsicciotto.
Lecografia
delladdome si esegue con qualche difficoltà per la
scarsa collaborazione della piccola. Il quadro ecografico è il
seguente: pancreas, reni, fegato e milza nella norma per ecostruttura
ecogenicità e dimensioni. Vescica semivuota. Peristalsi
intestinale vivace a sx, assente a destra ove si evidenzia, fra il
margine inferiore del fegato e il rene, una grossa formazione con
forma a bersaglio in scansione traversa allasse principale, e
forma reniforme in scansione longitudinale. La massa
presenta pareti ispessite, prevalentemente iperecogene al centro,
ipoecogene in periferia e discreta vascolarizzazione sia allinterno
che allesterno. Nel contesto della massa si evidenziano
due-tre linfonodi ipoecogeni di volume lievemente aumentato con Æ
max di mm 6. A sinistra le anse intestinali sono regolari (Figura
1).
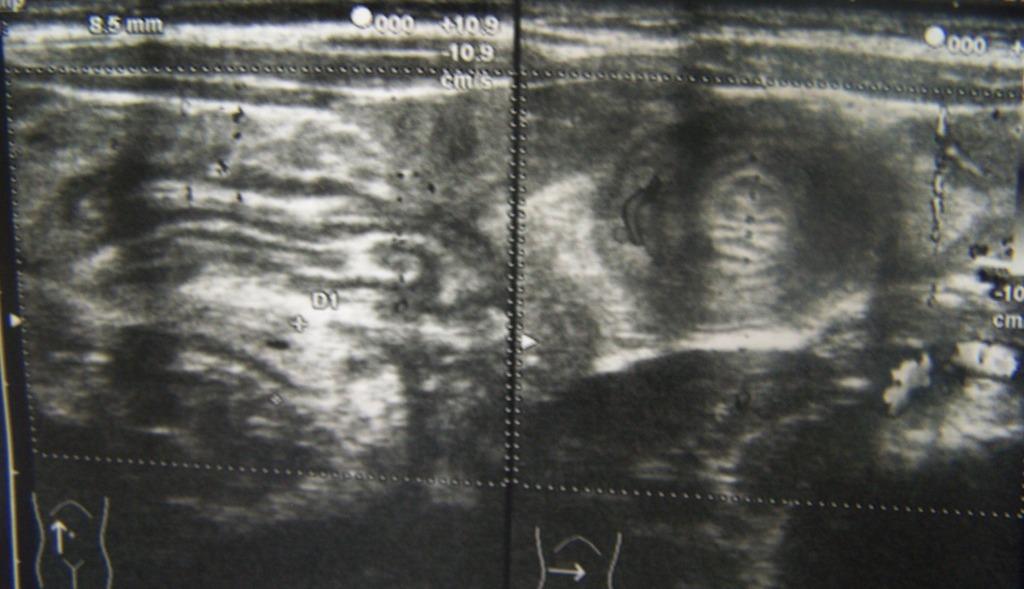
Laspetto
è compatibile con invaginazione colo-colico ma letà
e la sintomatologia di lunga durata fanno sorgere qualche dubbio
nelloperatore, e il sospetto che possa trattarsi di un linfoma
o di un ascesso. Si esegue un tentativo di riduzione dellinvaginato
praticando un clisma di soluzione fisiologica riscaldata (circa 500
cc di soluzione fisiologica). Lintroduzione del liquido viene
eseguita con pressioni moderate per non correre il rischio di ledere
la parete intestinale (il più vicino centro di chirurgia
pediatrica è a circa 60 km dal nostro ospedale!).
Il quadro
ecografico dopo il clisma si modifica un poco (riduzione dellasse
maggiore della massa e comparsa di minima quantità di liquido
nel suo contesto) (Figura 2a). Il segnale
doppler è ben apprezzabile (Figura 2b).
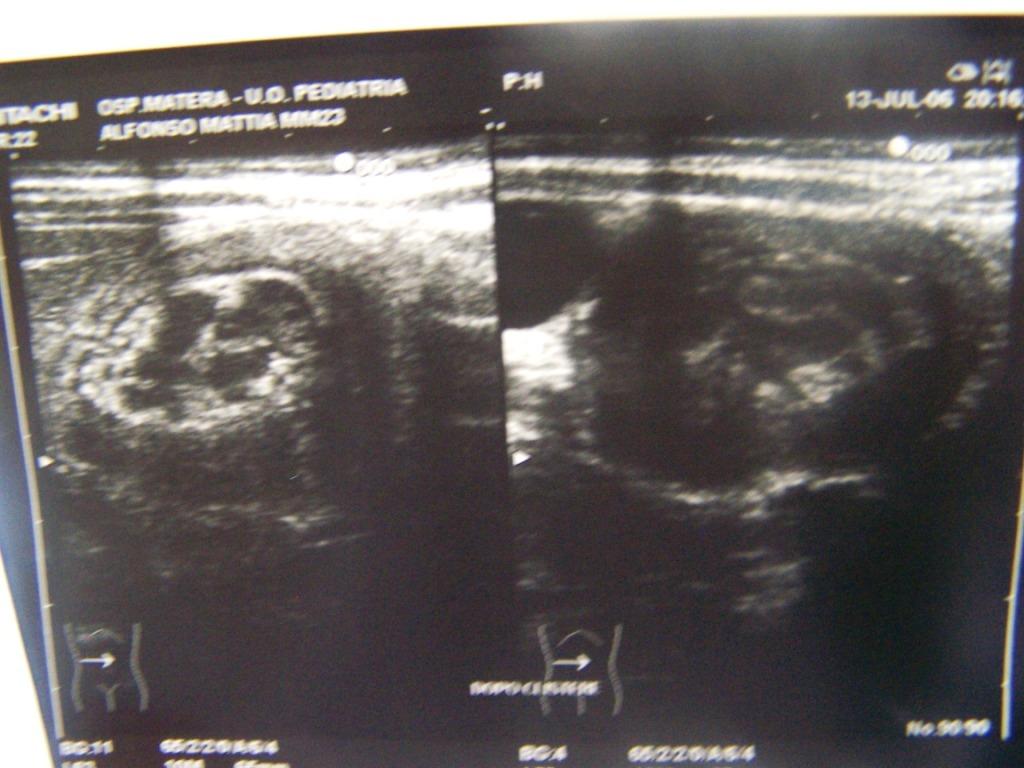
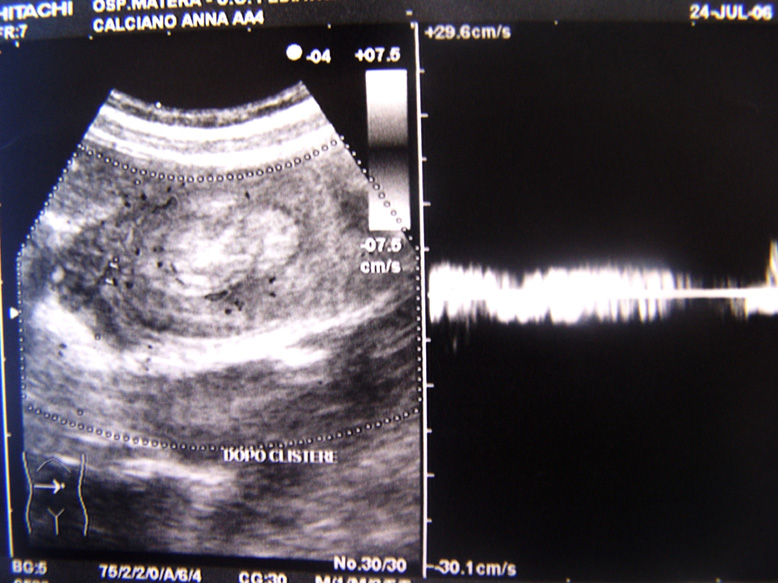
La
preoccupazione che possa insorgere una situazione di emergenza
durante le ore notturne, porta alla decisione di eseguire anche una
Rx diretta delladdome che mostra un quadro sostanzialmente
negativo per occlusione (cornice colica non contrastata da gas sino
in sede ampollare. Alcune anse del piccolo intestino affastellate in
epigastrio, distese e senza livelli idroaerei. Non aria libera in
addome.)
Il dolore
addominale non è più presente e la bambina riposa tutta
la notte tranquillamente.
La
mattina successiva si esegue un controllo ecografico. Per studiare al
meglio le anse intestinali, onde escludere il sospetto di linfoma o
ascesso avanzato la sera precedente, si somministra (eccesso di zelo
dellecografista!) una soluzione di lattulosio (0,2 g/kg) e
mannitolo al 2% (2 cc/kg) più 300 cc circa di acqua per os,
unora prima dellesame. Alleco la massa
in parte è ancora visibile ma il suo asse maggiore si è
ulteriormente ridotto e le anse intestinali circostanti sono dilatate
da liquido e presentano vivace peristalsi.
Lecografista
conferma la diagnosi di invaginazione in via di risoluzione e
consiglia cauta attesa e un ulteriore controllo ecografico dopo 24
ore per escludere una recidiva. La piccola viene comunque trasferita
nel più vicino centro di chirurgia pediatrica per maggiore
tranquillità (ancora un eccesso di zelo ma del medico di
guardia, questa volta!). Allecografia eseguita dopo qualche
ora non cè più evidenza dellinvaginazione.
È verosimile che il clisma di soluzione salina abbia avviato
il processo di riduzione che poi si è concluso spontaneamente
anche grazie alla presenza del liquido accumulatosi nelle anse
intestinali in seguito alla somministrazione di lattulosio e
mannitolo.
Col senno
di poi, sorprende che nessuno abbia pensato allinvaginazione,
nonostante il dolore sia stato descritto come crampiforme e ad
accessi.
Letà
poco consueta per la patologia, la lunga durata delladdominalgia
(dieci giorni dallinizio!), il dolore non particolarmente
violento, la normalità dellalvo e dellalimentazione
hanno orientato verso lipotesi di addominalgia da causa virale
o di origine funzionale. Lassenza di indici di flogosi
alterati e di dimagrimento escludevano una MICI.
Secondo
la nostra esperienza linvaginazione è quasi sempre una
diagnosi difficile per il pediatra sia quando
si presenta subdolamente, sia quando si presenta con quadri
drammatici in lattanti che arrivano allosservazione già
in stato di shock ma senza emissione di feci a gelatina di ribes. In
questultimo caso si pensa più facilmente a una
meningite, a uno stato postcritico o a malattie sistemiche.
Per
diagnosticare linvaginazione bisogna
pensarci, fare unanamnesi approfondita e palpare accuratamente
laddome.
LINVAGINAZIONE
INTESTINALE
Linvaginazione
definita come penetrazione di un segmento dellintestino nel
tratto immediatamente successivo, rappresenta una delle più
frequenti cause di addome acuto nella prima
infanzia. Colpisce in particolare lattanti fra i tre mesi e i due
anni di vita, meno frequentemente fino ai cinque anni con incidenza
massima fra i tre e gli otto mesi. Raramente si presenta prima dei
due mesi.
Quattro
sono i tipi
possibili: 1) Ileo-ileale, 2) Ileo-colica con interessamento della
valvola ileo-cecale, 3) Ileo-colica senza interessamento della
valvola ileo-cecale, 4) Colo-colica.
Può
essere idiopatica o secondaria a patologie intestinali quali il
diverticolo di Meckel, tumori, polipi, duplicazioni dellintestino,
gastroenteriti in particolare da rotavirus e adenovirus.
1.
Sintomatologia ed evoluzione spontanea
Può
presentarsi nel 38-68% dei casi con la triade sintomatologica
classica:
- dolore crampiforme violento che insorge allimprovviso in apparente benessere e che si ripete alternato a momenti di quiete.
- massa addominale palpabile generalmente al fianco dx.
- feci a gelatina di ribes in fase avanzata.
Il
paziente, solitamente lattante di 8-15 mesi, arriva in PS o dal
pediatra di famiglia perché ha improvvisamente presentato
pianto inconsolabile, flessione degli arti inferiori, rifiuto del
cibo, talvolta vomito, alvo chiuso a feci e gas o diarrea prima con
feci normali poi muco-sanguinolente.
Allinsorgenza, lesame clinico può anche essere
negativo ma, con il passare delle ore, compare il dolore e spesso è
possibile palpare una massa duro-dolente in fossa iliaca destra.
Può
risolversi spontaneamente e rimanere misconosciuta o evolvere in
sofferenza intestinale e in tal caso, se non viene effettuata una
precisa diagnosi, la clinica diventa progressivamente ingravescente
fino al configurarsi di una situazione di emergenza, una delle più
frequenti nella prima infanzia fra tutte le altre cause di addome
acuto.
La
parete intestinale interessata può andare incontro a ischemia
grave a causa della ostruzione venosa e perforarsi.
2. Il
trattamento
Se
la diagnosi è precoce si può ridurre linvaginato
con metodiche non cruente. Se tali manovre non sono risolutive o sono
già presenti segni di sofferenza intestinale è
necessario intervenire chirurgicamente per eseguire o una semplice
svaginazione manuale quando la parete intestinale è integra, o
la resezione del tratto interessato nel
caso di grave sofferenza dellintestino.
Lintervento
risolutivo di tipo non invasivo più comunemente usato e più
conosciuto consiste nellintroduzione per via rettale di un
mezzo di contrasto radioopaco (aria o bario) a pressione controllata
fino a raggiungere la parte di intestino invaginato in modo tale che,
spinto dalla pressione del mezzo di contrasto, scivoli fuori
dallinvaginante..
A
tale metodica molti preferiscono attualmente, come primo approccio,
il clisma eco guidato con soluzione salina
preriscaldata (500-1000 ml in circa 15-30 minuti) poiché ha il
vantaggio di non esporre a radiazioni, ha la stessa efficacia delle
altre due tecniche eseguite in fluoroscopia, minori rischi di
perforazione, riduzione dei tempi di intervento, riduzione dei tempi
necessari per linvio in sala operatoria qualora richiestoe non aumenta lincidenza di recidiva
dellinvaginazione.
Il
primo tentativo di riduzione idrostatica si può eseguire
immediatamente nel corso dellesame ecografico e dopo aver
escluso segni ecografici di rischio.
Il
successo della manovra non sembra influenzato dalla durata dei
sintomi. In un lavoro del 2005 è riportata una percentuale di
successi dell81% dei casi con sintomi che duravano da meno di
dodici ore, nell81% dei casi con sintomi da 12 e 24 ore e nel
71% di invaginazione con sintomi presenti da oltre 24 ore.
3.
La Diagnosi ecografica
Sebbene
a tuttoggi il clisma opaco venga ancora preferito da molti per
la conferma del sospetto di invaginazione, lecografia si è
dimostrata strumento diagnostico affidabile, non invasivo e privo di
effetti collaterali e con valori di sensibilità di 98-100% e
di specificità di 88-100% tanto da indurre molti operatori a
preferire lecografia sia per la diagnosi precocesia per un primo tentativo di riduzione non
cruenta ecoguidata.
Ecograficamente
linvaginazione si presenta in
scansione traversa allasse dellintestino (Figura
3), solitamente allipocondrio destro, come una massa
rotondeggiante con aspetto a bersaglio, con parete esterna ipoecogena
e ispessita a causa delledema parietale, e con area centrale
iperecogena (Doughnut-like pattern). Nella periferia della massa è
più comune limmagine ad anelli concentrici con gli
anelli esterno e interno ipoecogeni e lanello intermedio
iperecogeno.
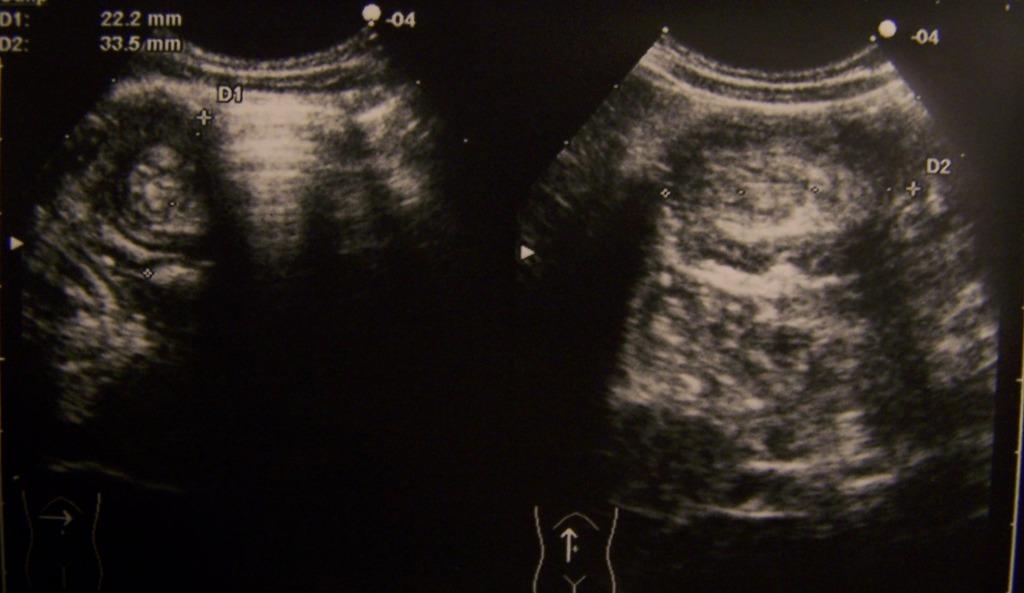
Figura
3. Scansioni
traversa e longitudinale in ipocondrio dx: evidenza di due immagini a
bersaglio da attribuirsi a invaginazione ileo-colica che interessa un
lungo tratto di intestino (ileo, colon ascendente e traverso).
Tali
anelli corrispondono rispettivamente a parete esterna, parete interna
e interfaccia fra le due pareti (target-like pattern).
In
scansione longitudinale è possibile visualizzare due strati
esterni ipoecogeni (parete esterna dellinvaginato) e due
interni ipoecogeni (parete interna) separati fra loro da 3 interfacce
iperecogene. Laspetto dellinvaginato perde
queste caratteristiche quando la stasi venosa eccessiva comporta
edema imponente e/o ematoma sottosieroso. In tal caso è
possibile apprezzare una massa solida senza evidenza di
stratificazione.
Talvolta
allinterno dellinvaginato è possibile
evidenziare linfonodi di volume aumentato e ipoecogeni e mesentere
ispessito e iperecogeno. La presenza di liquido peritoneale libero e
di anse intestinali dilatate a monte dellinvaginazione sono
segni di complicazione (Figura 4).
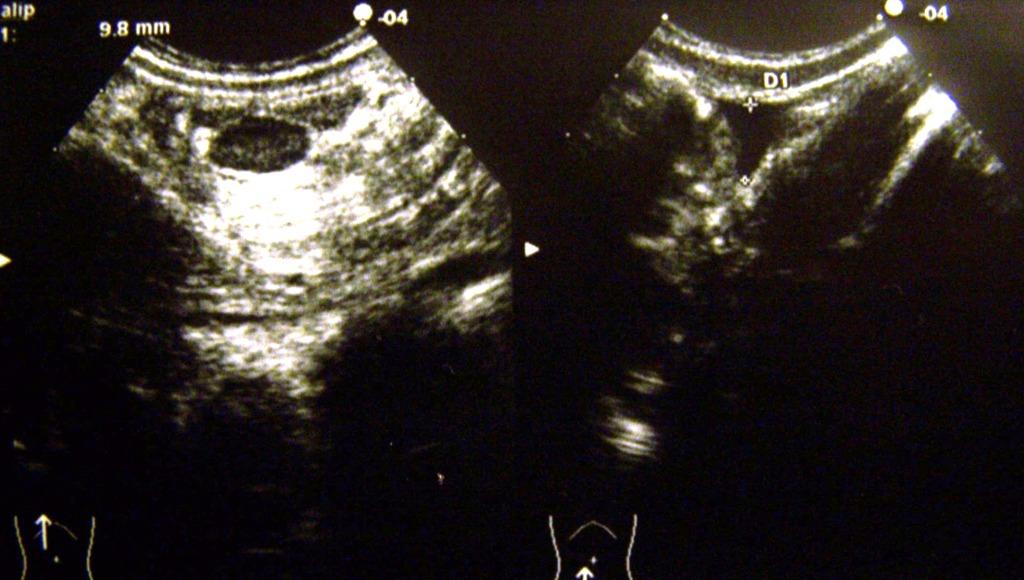
Figura
4. Grosso linfonodo reattivo (a sx) e
falda liquida (a dx) in un caso di invaginazione complicata.
Sono
stati individuati alcuni segni ecografici che controindicano
qualsiasi tentativo di riduzione non cruenta dellinvaginazione.
Fra i più significativi sono segnalati: assenza di segnali di
flusso parietale, presenza di linfonodi con diametro maggiore di 12
mm allinterno dellinvaginato (Figura
5), presenza di liquido libero in peritoneo, presenza di liquido
intrappolato allinterno dellinvaginazione,
doughnut-like pattern.
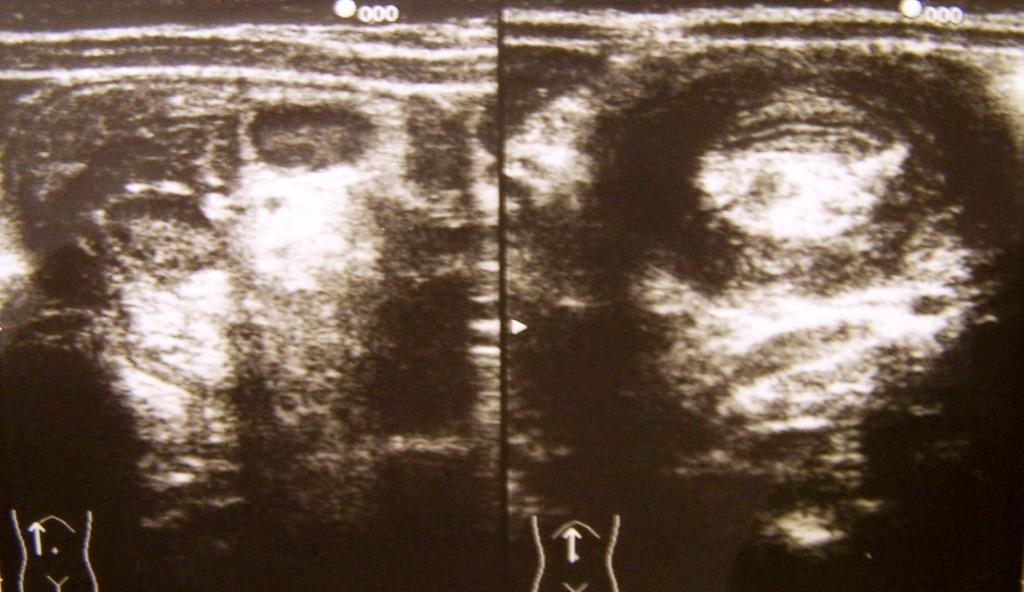
Figura
5. Linfonodi di volume aumentato nel
contesto del mesentere ispessito allinterno di parte
dellinvaginato.
È
stata segnalata una differenza statisticamente significativa
nellesito delle riduzioni idrostatiche di invaginati
contenenti più di un linfonodo, di cui uno con asse maggiore
di 11 mm (46,4%) e invaginati senza linfonodi o altri segni di
rischio (81,1%). La
presenza di linfonodi è più frequente nelle
intussuscezioni post gastroenterite.
Sorantin
E, Lindbichler F. Management of intussusception. Eur Radiol 2004;14
Suppl 4:L146-54.
Applegate
KE. Clinically
suspected intussusception in children: evidence-based review and
self-assessment module. AJR Am J Roentgenol 2005;185(3
Suppl):S175-83
Applegate
KE. Intussusception in children: evidence-based diagnosis and
treatment. Pediatr Radiol 2009;39 Suppl 2:S140-3.
Hryhorczuk
AL, Strouse PJ. Validation of US as a first-line diagnostic test for
assessment of pediatric ileocolic intussusception. Pediatr Radiol
2009;39:1075-9.
Lehnert
T, Sorge I, Till H, Rolle U. Intussusception in children--clinical
presentation, diagnosis and management. Int J Colorectal Dis
2009;24:1187-92.
Vuoi citare questo contributo?