Gennaio 2007 - Volume X - numero 1
M&B Pagine Elettroniche
Contributi Originali - Ricerca
Screening
per la displasia evolutiva dell'anca:
impatto
sull'outcome diagnostico e terapeutico su una popolazione di 6152
bambini
UO
Pediatria, Azienda Ospedaliera Mellino Mellini, Chiari (BS)
Indirizzo
per corrispondenza: dhpedchiari@libero.it/div>

|
Developmental
dysplasia of the hip:
Results from a population-based screening
Key
words
Developmental
Dysplasia of the Hip, Population-based screening
Summary
Developmental
Dysplasia of the Hip (DDH) is the most important congenital
deformity with regard to its incidence, functional and
aesthetical consequences and treatment difficulties. The
objective of our study was to evaluate a population-based
screening programme for DDH. Overall, 6152 children aged 1 to 92
days were enrolled in the programme. The screening consisted of
completing a form to detect relevant history and clinical risk
factors for DDH in all newborns. In those newborns with signs of
DDH at physical examination, hip ultrasounds were performed
within 60
days
if risk factors were detected, and within 3 months in the absence
of risk factors. A total of 51 DDH were detected and followed- up
to verify their clinical evolution. Our study showed a beneficial
association between the proposed DDH screening programme and
successful DDH treatment.
|
|
Il
termine Displasia evolutiva dell'anca (DDH), Developmental
Dysplasia of the Hip, si riferisce a una varietà di
dimorfismi della cavità cotiloidea, dell'estremo cefalico
del femore e dell'apparato capsulo-ligamentoso che possono portare
alla perdita subtotale o totale dei rapporti articolari1.
In particolare questa denominazione comprende tutti i gradi di
alterazioni della morfologia e della funzione dei capi articolari
dell'anca individuabili alla nascita o nei mesi successivi2.
La correlazione terminologica in base all'esame diagnostico
utilizzato è riportato nella Tabella 1.
Tabella
1. Correlazione terminologica in base all'esame diagnostico
utilizzato3.
|
Esame
clinico
|
Esame
radiologico
|
Esame
ecografico
|
Classificazione
di Graf
|
|
Anca
normale
|
Anca
normale
|
Anca
normale
|
1A,
1B, 2A+
|
|
Anca
ipermobile
|
Displasia
semplice
|
Anca
displasica
|
2A-,
2B, 2C, 2D
|
|
Anca
lussabile
|
Sublussazione
Prelussazione
|
Anca
decentrata
|
3A,
3B
|
|
4
|
|||
|
Anca
lussata
|
Lussazione
|
La DDH
rappresenta la deformità congenita più importante, per
incidenza, evolutività, difficoltà terapeutiche e per
la gravità dei danni funzionali ed estetici che può
provocare. Lo screening della DDH (clinico e/o ecografico) nei nuovi
nati è diventato procedura comune. Il razionale di questo
screening si fonda sulla osservazione che esiste un periodo
preclinico in cui la diagnosi è possibile e che un appropriato
intervento terapeutico precoce possa cambiare positivamente la storia
naturale di questa malattia4.
L'obiettivo
del presente lavoro è stato quello di valutare l'utilità
di uno screening di popolazione per la DDH, condotto dall'UO di
Pediatria dell'Azienda Ospedaliera di Chiari, ai fini della
diagnosi precoce e della terapia.
Nel
periodo gennaio 2000/dicembre 2005 presso i due punti nascita
dell'azienda ospedaliera di Chiari sono nati 7554 di cui 3667 femmine
e 3887 maschi (rapporto 1:1,05). Hanno partecipato al programma di
screening 6152 bambini (81,4%), di cui 3027 femmine (49,%) e 3125
maschi (51%). Tra questi 1257 stranieri. L'età dei bambini
esaminati è compresa tra 1 e 92 giorni.
Per tutti
i neonati è stata compilata una scheda di rilevazione
anamnestico-clinica alla nascita. L'esame obiettivo ha considerato
i segni di Ortolani e Barlow, la limitata abduzione e l'asimmetria
delle pieghe glutee e delle cosce. Sono stati rilevati i seguenti
fattori di rischio per DDH: familiarità, presentazione
podalica, oligoidramnios, malformazioni scheletriche degli arti
inferiori, peso elevato (superiore al 97° percentile per l'età
gestazionale: indicativamente superiore a 4 kg). Al fine di
anticipare quanto più possibile la diagnosi si è
stabilito di eseguire l'esame ecografico subito nei neonati con
obiettività patologica, entro i 60 giorni in quelli con
fattori di rischio positivi, entro i 90 giorni nei rimanenti.
L'ecografia
delle anche è stata condotta con ecografo di ultima
generazione, real time con sonda lineare a fuoco variabile da 5
a 10 MHz e programma di calcolo automatico degli angoli alfa e beta;
non è stato utilizzato alcun dispositivo di contenzione.
L'esame ecografico è stato eseguito da un gruppo di 4
pediatri di cui uno con lunga esperienza in ecografia dell'anca
(più di 10 anni) che ha tutorato i colleghi durante
l'apprendimento, visionato tutte le immagini, ripetuto l'esame
ecografico in caso di referto patologico. Sono state adottate
rigorosamente la metodica e la classificazione di Graf5,
sono state considerate patologiche le anche tipo 2A-,2B, 2C, 2D, 3A,
3B, 4. E' stata praticata manovra da stress nei casi in cui vi era
discordanza tra esame obiettivo e quadro ecografico e nei tipi
2A-,2B, 2C, 2D. Secondo le indicazioni di Graf sono stati controllati
mediante esame ecografico a 3 mesi, i bambini con anca di tipo 2A
(2A+, 2A-). Abbiamo inviato all'ambulatorio di ortopedia pediatrica
degli Spedali Civili di Brescia per visita e trattamento i bambini
con tipo di displasia tipo 2B, 2C, 2D, 3A, 3B, 4. è stata
verificata l'evoluzione delle DDH trattate mediante intervista e
visione dei referti degli specialisti ortopedici, con un follow-up da
3 mesi a 5 anni dalla fine del trattamento.
Venti
neonati presentavano esame obiettivo positivo alla nascita (5 segni
di Ortolani-Barlow, 8 asimmetrie delle pliche, 7 ridotta abduzione
dell'anca) e sono stati sottoposti a esame ecografico entro 5
giorni; 598 bambini presentavano 1 o più fattori di rischio
(Tabella 2) e sono stati sottoposti a ecografia entro i 2 mesi
(media: 43 gg); i restanti 5534, senza indicazioni
clinico-anamnestiche, entro i 92 giorni.
Tabella
2. Prevalenza dei fattori di rischio su 6152 bambini

Mediante
esame ecografico sono state riscontrate 58 anche patologiche (Tabella
3).
Tabella
3. Distribuzione dei tipi di anche esaminate (secondo Graf)
-
Anca displasicaAnca decentrata
Tipo1 A/B2 A+2 A-2 B2 C2 D3 A3 B4Tot.no1206718031313413312304%98,01,460,250,0240,10,030,0080,0240,024100
Delle 180
anche tipo 2A+, 31 erano bilaterali, 115 monolaterali, 2 erano
associate ad anca tipo 2C e una ad anca tipo 2D.
Delle 31
anche tipo 2A-, 2 erano bilaterali, 25 monolaterali, 2 associate ad
anca tipo 2C.
Le 3
anche tipo 2B erano monolaterali.
Delle 13
anche 2C, 1 era bilaterale, 7 erano monolaterali, 2 associate ad anca
tipo 2A+ e 2 associate a anca di tipo 2A-.
Delle 4
anche tipo 2D, 3 erano monolaterali e 1 associata ad anca tipo 2A+.
Delle 3
anche tipo 3B, 1 era monolaterale e 1 era bilaterale.
Delle 3
anche tipo 4, 1 era monolaterale e 1 era bilaterale.
Nel
classificare il bambino affetto da DDH abbiamo considerato solo
l'anca con maggior grado di displasia.
Tabella
4. Distribuzione delle DDH in 6152 bambini esaminati con
ecografia (standard e dinamica)
|
Tipo
ecografico* (secondo Graf)
|
N
Bambini
|
Percentuale
assoluta
|
Percentuale
relativa
|
|
1
A/B
|
5955
|
96,769%
|
96,77%
|
|
2A+
|
146
|
2,373%
|
2,37%
|
|
2A-
|
27
|
0,439%
|
0,49
%
|
|
2B
|
3
|
0,049%
|
|
|
2C
|
12
|
0,195%
|
0,26%
|
|
2D
|
4
|
0,065%
|
|
|
3A
|
1
|
0,016%
|
0,08%
|
|
3B
|
2
|
0,033%
|
|
|
4
|
2
|
0,033%
|
|
|
*
considerata solo l'anca con alterazioni ecografiche più
gravi
|
|||
Sono
state diagnosticate 51 DDH: 30 displasie lievi (0,49%), 16 displasie
intermedie (0,26%) e 5 displasie gravi (0,08%) (Tabella 4). Di questi
bambini 45 sono femmine e 6 maschi con rapporto F/M 7,5:1.
Dei 6
maschi con DDH, 5 presentavano anca tipo 2A- e 1 anca tipo 2B, 2
familiarità e 3 presentazione podalica.
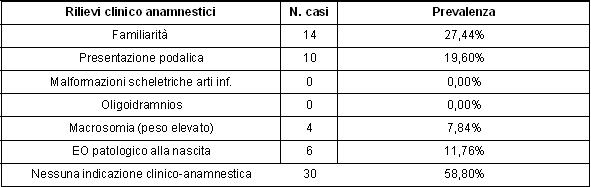
Nei
bambini con DDH esame obiettivo patologico è stato rilevato in
6 casi (11,7%), familiarità in 14 casi (27,4%, VPP 3,5%),
presentazione podalica in 10 casi (19,6%, VPP 5%), peso elevato in 4
casi (7,8%, VPP 3,3%), nessuna indicazione clinico-anamnestica in 30
casi (58,8%) (Tabella 5).
Tabella
5. Prevalenza dei rilievi clinico anamnestici (EO e fattori di
rischio)

Dei 27
bambini 2A-,10 con familiarità, 6 con presentazione podalica
,2 con elevato peso alla nascita sono stati diagnosticati entro 60
giorni.
Dei 3
bambini 2B nessuno presentava fattori di rischio e EO patologico:
diagnosi a 92 gg.
Dei 12
bambini con anca critica 2C solo 1 aveva EO positivo: diagnosi a 2
gg, 6 presentavano fattori di rischio ed E.O. negativo: diagnosi
entro i 50 gg, 7 non presentavano alcun fattore clinico anamnestico
positivo e quindi sono giunti all'esame ecografico e alla diagnosi
tra il 2° e il 3° mese.
Dei 4
bambini con anca 2D, 3 avevano EO positivo alla nascita + familiarità
e presentazione podalica e sono stati diagnosticati entro 5 gg, 1 non
presentava EO patologico né fattori di rischio ed è
stato diagnosticato a 81 gg .
Dei 3
bambini con anca decentrata 3A-3B, 1 si presentava podalico: diagnosi
a 60 giorni; 2 non presentavano né EO patologico alla nascita
né fattori di rischio e quindi sono stati diagnosticati solo a
68 e 77 gg.
Dei 2
bambini con anca tipo 4, 1 presentava familiarità ma entrambi
avevano E.O. positivo alla nascita e sono stati diagnosticati subito
(Tabelle 6 e 7).
Tabella
6. Correlazione tra tipo di DDH e rischio clinico-anamnestico
|
Tipo
|
2A-
|
2B
|
2C
|
2D
|
3A
|
3B
|
4
|
Totale
|
|
N°
bambini
|
27
|
3
|
12
|
4
|
1
|
2
|
2
|
51
|
|
NON
indicazioni
clinico
anamnestiche
|
17
|
3
|
7
|
1
|
-
|
2
|
-
|
30
|
|
Familiarità
|
10
|
-
|
2
|
1
|
-
|
-
|
1
|
14
|
|
Presentazione
podalica
|
6
|
-
|
2
|
1
|
1
|
-
|
-
|
10
|
|
Peso
elevato
|
2
|
-
|
2
|
-
|
-
|
-
|
-
|
4
|
|
EO
patologico alla nascita
|
-
|
-
|
1
|
3
|
-
|
-
|
2
|
6
|
Tabella
7. Correlazione tra tipi di anca patologica ed età alla
diagnosi
|
Tipo
DCA
|
No
bambini
|
Età
min alla diagnosi (gg)
|
Età
max alla diagnosi (gg)
|
Età
media alla diagnosi (gg)
|
|
2
A-
|
27
|
37
|
88
|
62,5
|
|
2
B
|
3
|
90
|
92
|
90,6
|
|
2
C
|
12
|
2
|
81
|
52,25
|
|
2
D
|
4
|
1
|
81
|
22,75
|
|
3
|
3
|
60
|
77
|
68,3
|
|
4
|
2
|
1
|
3
|
2
|
Secondo
le indicazioni di Graf5 tutti i bambini con anca tipo 2A+ ( 146 pari
al 2,4%) sono stati controllati mediante esame ecografico al 3°
mese, non era stato consigliato alcun trattamento e in tutti i casi
il quadro si è normalizzato. Dei 27 bambini con anca tipo 2A-,
3 casi borderline sono stati trattati con divaricatore di Camp 117,
per 1-2 mesi; al controllo dopo il 3° mese, 26 presentavano anca
matura, 1 con quadro ecografico invariato, è diventato 2B.
I 24 più
1 bambino con anca tipo 2B, 2C, 2D, 3, 4 sono stati inviati
all'ortopedico del centro di riferimento. Abbiamo verificato
l'evoluzione della DDH in 21 di questi bambini (4 non sono
reperibili) (Tabella 8): nessuno ha presentato complicanze durante e
dopo il trattamento e la DDH è evoluta favorevolmente in tutti
i casi.
Tabella
8. Tipo e tempi di trattamento nei bambini inviati presso il
centro ortopedico
|
Tipo
DDH
|
Paziente
|
Età
alla diagnosi
|
Trattamento
|
Durata
|
Metodica
di follow-up
|
|
2B
|
R.P.*
|
92
gg
|
Milgram
|
2
mesi
|
Visite
-Eco+Rx
|
|
M.T.
|
90
gg
|
Milgram
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
C.F.
|
90
gg
|
Milgram
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
C.S.
|
92
gg
|
Milgram
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
2C
|
P.A.
|
75
gg
|
Milgram
|
3
mesi
|
Visite
-Eco+Rx
|
|
F.Z.
|
30
gg
|
Pavlik+Camp
117
|
3+2
mesi
|
Visite
-Eco+Rx
|
|
|
C.S.
|
55
gg
|
Milgram
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
Y.N.
|
44
gg
|
|
|
|
|
|
H.A.
|
68
gg
|
DIVARICATORE
|
4
mesi
|
Visite
-Eco+Rx
|
|
|
S.L.
|
67
gg
|
Pavlik
+ Milgram
|
2+2
mesi
|
Visite
-Eco+Rx
|
|
|
A.E.
|
30
gg
|
DIVARICATORE
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
K.A.
|
2
gg
|
DIVARICATORE
|
2
mesi
|
Visite
-Eco+Rx
|
|
|
C.A.
|
75
gg
|
Milgram
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
A.Y.
|
75
gg
|
Milgram
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
C.E.
|
73
gg
|
DIVARICATORE
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
G.M.
|
73
gg
|
|
|
|
|
|
2D
|
C.A.
|
5
gg
|
|
|
|
|
T.S.
|
5
gg
|
Pavlik+Milgram
|
2,5+1
mesi
|
Visite
-Eco+Rx
|
|
|
A.G.
|
81gg
|
Pavlik
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
S.N.
|
1
gg
|
DIVARICATORE
|
2
mesi
|
Visite
-Eco+Rx
|
|
|
3A
|
P.S.
|
60
gg
|
|
|
|
|
3B
|
R.E.
|
68
gg
|
DIVARICATORE
|
3
mesi
|
Visite
-Eco+Rx
|
|
Z.D.
|
77
gg
|
Trazione+Pavlik
|
3
mesi
|
Visite
-Eco+Rx
|
|
|
4
|
B.Y.
|
3
gg
|
Pavlik+
Milgram
|
3
mesi
|
Visite
-Eco+Rx
|
|
P.G.
|
1
gg
|
Trazione+Divaricatore
|
4
mesi
|
Visite
-Eco+Rx
|
|
|
|
|
|
|
|
|
Da
diversi anni in molti paesi vengono condotti screening per la DDH. Si
è molto discusso sui test diagnostici da utilizzare, sui tempi
in cui lo screening deve essere effettuato, sull'opportunità
di eseguire l'esame a tutta la popolazione o soltanto a bambini con
fattori di rischio per DDH3. Per la grande variabilità di
terminologia oltre che di metodo adottato e poiché non si
hanno sufficienti dati sugli esiti funzionali dei trattamenti
effettuati, risulta impossibile una comparazione dei risultati e una
valutazione di efficacia. Recenti revisioni sistematiche6-7
hanno messo in discussione la stessa validità dello screening
giungendo a conclusioni controverse e sicuramente non definitive:
l'alta percentuale di risoluzione spontanea delle DDH individuate
con all'esame clinico o con l'esame ecografico (>80%) ha
creato incertezza su quale sia l'approccio più appropriato
per i neonati positivi allo screening, è stato evidenziato che
lo screening ecografico rispetto a quello clinico individua un
maggior numero di DDH e per questo comporta il rischio di trattamenti
inutili se non dannosi. Non conoscendo la storia naturale della
malattia non si sa quali siano le DDH che necessitano effettivamente
di trattamento, risulta inoltre che i trattamenti chirurgici e non,
comportano un alto rischio di necrosi asettica della testa del
femore. Per tutti questi motivi i benefici dello screening per la DDH
non sono chiari.
I dati di
questo studio indicano una incidenza di DDH dello 0,34% se si
considerano le forme intermedie e gravi (dal tipo 2C al 4), dello
0,08% se si considerano solo le lussazioni franche (tipo 3 e 4).
La
variabilità di incidenza, secondo i gradi di displasia
considerati, può giustificare le discordanze talora cospicue
emergenti dalla letteratura. A nostro parere l'incidenza della DDH
derivante da uno screening di popolazione deve fare riferimento a
tutti i gradi anche minimi: l'incidenza da noi rilevata è
dello 0,76%.
Per
quanto riguarda il rapporto femmina/maschio, abbiamo osservato una
netta prevalenza nel sesso femminile con un rapporto F/M di 7,5:1. Le
forme gravi non sono appannaggio del sesso maschile: abbiamo
osservato solamente cinque casi 2 A - ed un caso 2B.
Relativamente
ai fattori di rischio è risultato, in ordine di prevalenza, il
sesso femminile, la familiarità, la presentazione podalica ed
il sovrappeso. Il peso superiore al 97° percentile per l'età
gestazionale è risultato avere un valore predittivo simile
alla familiarità. Non hanno avuto rilevanza l'oligoidramnios
e le malformazioni dell'apparato scheletrico. In letteratura, il
peso non risulta fra i fattori di rischio maggiore, mentre lo è
la familiarità. Va sottolineato che essa è un dato
anamnestico non oggettivamente controllabile; può essere
sottostimata soprattutto in riferimento a diagnosi di DDH lieve,
appannaggio dell'era ecografica. I genitori possono ricordare solo
i famigliari sottoposti a trattamento per anche con obiettività
positiva quindi con DDH di grado elevato o quelli con esiti di DDH
non trattate.
I nostri
dati confermano che nella maggior parte dei casi di DDH non sono
evidenti fattori di rischio 7.
L'esame
clinico del neonato consente di individuare anomalie
dell'articolazione coxo-femorale per cui la testa del femore è
o può essere allontanata dal fondo dell'acetabolo2.
D'importanza
primaria sono il segno di Ortolani, scatto di entrata, ed il segno di
Barlow, scatto di uscita. Se presenti sono sinonimo rispettivamente
di lussazione e lussabilità dell'anca. Nei cinque casi con
Ortolani-Barlow positivi abbiamo sempre riscontrato anche patologiche
(dal tipo 2D a 4). Al contrario se il segno di Ortolani-Barlow è
negativo e l'ecografia è patologica come in quattro anche
risultate poi di tipo 3, si deve pensare ad errori di esecuzione, fra
cui i tentativi intempestivi quando il neonato non calmo e rilassato
si oppone alle manovre.
Minima
importanza alla nascita, hanno i rilievi di asimmetria delle pliche
e/o ridotta abduzione, raramente dovute alla dislocazione dell'anca
e al conseguente aumento del tono dei muscoli adduttori. Una sola
volta la ridotta abduzione si è accompagnata ad una DDH in
particolare ad un tipo 2C. Questi due segni diventano più
significativi nei mesi successivi alla nascita quando la dislocazione
ha provocato alterazioni della funzionalità articolare e
risalita della testa femorale. Di converso in tale epoca perdono
sensibilità i segni di Ortolani e Barlow 7.
Nel
nostro studio l'esame clinico anormale alla nascita (considerando
tutti i 4 segni ricercati) non ha avuto corrispettivo patologico
ecografico in 14 casi, pari al 70%; ha mostrato inefficacia nella
individuazione di 42 casi di displasie lievi e intermedie: 27 DDH
tipo 2A-, tre 2B, undici 2C ed una 2D. Se a questi 42 casi si
aggiungono anche i tre con DDH tipo 3 (una bilaterale) riferiti
clinicamente negativi, la percentuale di mancata diagnosi con il solo
esame obiettivo risulta dell' 88% delle DDH.
E'
comunque riconosciuto che nella maggior parte delle anche di tipo 2
(2A, 2B, 2C, 2D) i segni clinici sono negativi e nella maggior parte
dei tipi 3 e 4 sono positivi2, questo soprattutto se ci si riferisce
al segno di Ortolani-Barlow.
L'ecografia
risulta avere un'alta sensibilità6. Essa permette di
visualizzare e descrivere in modo dettagliato le alterazioni
dell'articolazione coxo-femorale fino dai primi giorni di vita5. La
classificazione di Graf, da noi adottata, prendendo in considerazione
tutte le fasi maturative dell'anca, arriva ad individuare ben dieci
tipi di quadri ecografici. I gradi di displasia lieve-intermedia
differiscono tra loro per modesti seppur precisi particolari
ecografici ed è necessaria un ottima esperienza da parte
dell'esaminatore. Riteniamo sia stato utile per l'apprendimento
della corretta classificazione dei tipi di Graf disporre di un
ecografo con software per il calcolo automatico dell'angolo alfa e
beta soprattutto per i gradi lievi e intermedi di DDH; i tipi 3-4
hanno aspetti ecografici inequivoci.
La
difficoltà di definire in maniera riproducibile i tipi lievi e
intermedi di DDH può tradursi in diagnosi diverse tra
operatore ed operatore in fase di apprendimento. Per ovviare a questa
eventualità un ecografista esperto ha tutorato il team degli
ecografisti e visionato tutte le immagini prima del referto.
Segnaliamo
la falsa negatività all'ecografia standard in un caso con
Ortolani-Barlow positivo alla nascita, probabilmente per il fatto che
la testa femorale , al momento della ecografia, avvenuta dopo circa
48 ore, si trovava in sede. Per la discordanza tra esame obiettivo e
diagnosi ecografica è stata eseguita ecografia dinamica cioè
con manovra di Barlow, che ha comportato l'immediato decentramento
della testa femorale configurando un quadro tipo 4. Questa manovra
da stress viene utilizzata al fine evidenziare il grado di
instabilità della testa femorale nei casi di anca 2A-, 2B, 2C
(anca critica) e 2D (anca in via di decentramento) 8.
Se la manovra da stress lateralizza l'epifisi femorale peggiorando
il tipo di DDH, verrà segnalata nel referto questa
integrazione diagnostica che potrà essere decisiva nella
strategia terapeutica. Nella nostra esperienza due casi 2C e 2D sono
diventati rispettivamente 2D e 3A. E' possibile che alcune
discordanze tra operatori riconoscano come causa il non ben
dichiarato uso di ecografia dinamica piuttosto che standard.
Il caso
clinicamente positivo ed ecograficamente negativo ed i casi con
clinica negativa ed ecografia positiva, mettono in evidenza che il
test clinico e quello ecografico non sono alternativi, ma
complementari 8-9
poichè identificano gruppi differenti di neonati a rischio di
DDH.
Una
frequente critica allo screening ecografico è dovuta al fatto
che riconosce un alto numero di anche 2A 4-6. Se il 60-80% delle
anche con esame clinico anormale o dubbio va incontro a guarigione
spontanea e non richiede terapia7, a maggior ragione le anche tipo
2A, immature, evidenziabili solo con ecografia, dovrebbero tutte
evolvere verso la maturità e non richiedere terapia. Sarebbe
quindi perfettamente inutile individuarle, se non addirittura
dannoso, considerando lo spreco di risorse per ecografie di
follow-up, l'ingenerarsi di paure ingiustificate nei parenti, il
ricorso a terapie cautelative che si configurano come overtreatment.
Vengono riportate in letteratura guarigioni spontanee di anche con
displasia lieve, riconosciute mediante test ecografico, in più
del 90% dei casi7. Nella nostra esperienza, a differenza di altri
studi4 abbiamo individuato solo 211 anche di tipo 2A. Il 100% dei
tipi 2A+ e l'85% dei tipi 2A- sono maturate spontaneamente .
Riteniamo
che la differenziazione fra 2A+ e 2A- abbia una sua rilevanza in
quanto nei casi 2A+ non è previsto trattamento, mentre nei 2A-
borderline, (quando l'angolo alfa si avvicina ai 50° e
l'acetabolo appare deficitario, in particolare se la manovra da
stress è positiva), vi è l' indicazione al
trattamento in abduzione 2-5. Comunque, se lo screening ecografico ha
il difetto di riconoscere i tipi 2A con il rischio di controlli
e terapie inutili, ha però il pregio di riconoscere sei tipi
di anche più gravi: per essi è previsto un trattamento
che sarà tanto più breve e meno invasivo quanto più
precocemente instaurato 3-6-10.
Da ciò nasce il razionale di concretare la diagnosi e
l'eventuale terapia della DDH nei primissimi mesi di vita.
I dati
riportati relativi al rischio di necrosi della testa del femore
conseguente a trattamento chirurgico e non (con oscillazioni che
vanno dallo 0 al 60% nei diversi centri)7, non impattano sul valore
dello screening, ma mettono semplicemente in risalto che la terapia
non è scevra di rischi e quindi va intrapresa solo per alcuni
tipi di DDH. Lo screening di per sé, non è responsabile
di incongrui trattamenti. Abbiamo già chiarito che
l'indicazione al trattamento comincia a porsi solo a partire da
casi 2A- borderline.
Nella
nostra esperienza i trattamenti sono stati instaurati precocemente e
hanno consentito di raggiungere rapidamente la guarigione. Non è
risultata nei 24 casi della nostra serie (tre casi 2A- trattati
presso il nostro ambulatorio e 21 casi più avanzati trattati
dagli ortopedici) alcuna necrosi della testa femorale la cui
patogenesi è da ricondurre a una prolungata pressione sulla
testa femorale con conseguente danno vascolare e necrosi asettica.
Questa evenienza si può maggiormente realizzare per
trattamenti di prolungata immobilizzazione a cui purtroppo si deve
far ricorso nei casi più tardivamente diagnosticati e che
possono giustificare l'alta percentuale descritta di questa
complicanza.
Mentre è
nota l' evoluzione delle forme lievi e delle forme gravi di DDH,
quindi è codificato il relativo approccio terapeutico, ben
poco si sa circa la storia naturale dei tipi 2B, 2C, 2D. Tale vuoto
nosologico è dovuto al fatto che la DDH intermedia comincia ad
essere formulata negli anni relativamente recenti in cui si inizia a
utilizzare l'esame ecografico e che tali casi sono stati
invariabilmente trattati, nel dubbio di evoluzione peggiorativa.
Quale
sarebbe stata l'evoluzione se non fossero stati trattati? Si pensa
che molti adulti affetti da scoliosi o coxartrosi, da piccoli abbiano
avuto displasie dell'anca di tipo intermedio non diagnosticabili
alla nascita poiché clinicamente negative e rimaste
indiagnosticate11-12.
E' stata riscontrata una condizione di DDH non diagnosticata in più
del 60% dei giovani adulti sottoposti a artroprotesi dell'anca 3.
Lo
screening, così come è stato disegnato, mirava
soprattutto alla individuazione precoce della DDH al fine di
instaurare, se necessario, una tempestiva terapia. Dalla valutazione
dei risultati emerge invece una relativa latenza diagnostica in
dodici femmine (due casi 3B, uno 2D, sette 2C , due 2B) e in un
maschio tipo 2B. Il ritardo è da imputare al fatto che l'esame
ecografico era previsto tra il 2° e 3° mese nei casi con
anamnesi e EO negativi. Una diagnosi di DDH, per tipi fra l'altro
avanzati, a tre mesi non è sufficientemente precoce, anzi la
consideriamo abbastanza tardiva. Sulla scorta di queste osservazioni
riteniamo opportuno raccomandare l'esame ecografico di screening
entro i 2 mesi di vita. Non è consigliabile anticiparlo
ulteriormente poiché verrebbero individuate molte anche
fisiologicamente immature e aumenterebbe il numero di inutili
controlli fino alla maturazione.
Nell'ottica
del contenimento dei costi, sosteniamo che, vista la costante
maturazione spontanea delle anche tipo 2A+, si debba evitare il
controllo ecografico; per il tipo 2A- è sufficiente un solo
controllo al 3° mese. In considerazione che nella nostra realtà
epidemiologica la DDH nei maschi è rara e di tipo lieve,
riteniamo possa essere indicato/sufficiente uno screening selettivo:
Ecografia alla nascita in tutti i casi con Ortolani-Barlow positivo
(maschi e femmine) ed ecografia a 2 mesi di vita a tutte le femmine e
ai soli maschi con familiarità e/o presentazione podalica.
Lo studio
da noi condotto mette in relazione diretta lo screening per la DDH
con gli esiti favorevoli dei trattamenti conseguentemente effettuati
e dimostra l'utilità dello screening stesso.
Dalla
nostra esperienza risulta che il test clinico, da solo, non è
sufficiente alla diagnosi e deve essere utilizzato in modo
complementare all'esame ecografico che risulta irrinunciabile.
L'esame ultrasonografico, condotto da operatori preparati, è
rapido, innocuo e riproducibile; permette una diagnosi precoce,
requisito indispensabile per un trattamento efficace, a basso rischio
di complicanze. Pensiamo sia sufficiente e conveniente effettuare lo
screening selettivo sui soggetti a maggior rischio entro i 2 mesi di
vita. Riteniamo inutili i controlli ecografici delle anche tipo 2A+.
In accordo con la letteratura più recente sosteniamo la
necessità di ulteriori studi sulla naturale evoluzione della
DDH e sugli esiti dei trattamenti in uso, al fine di definire con
maggior sicurezza se, quando e come sia effettivamente necessario
intervenire sulla displasia evolutiva dell'anca.
1
Marrè Brunenghi G. Clinica e trattamento della lussazione
congenita dell'anca. Gaslini 2005;2:38-44.
2
Atti G. La diagnosi della displasia congenita dell'anca. Riv Ital
Pediatr (IJP) 1996;22:478-82.
3
Massimetti M, Perri G, Talenti E, Tomà P. Displasia congenita
dell'anca. Ecografia pediatrica 1992-571.
4
Baronciani D, Atti G, Andiloro F, et al.
Screening for developmental Displasya of the Hip:
from theory to practice. Pediatrics 1997;99(2):E5.
5
Graf R, Shuler P. Guide to Sonography of the Infant Hip. 1987
6
Woolacott N F, Puhan M A, Steurer J et al. Ultrasonography in
screening for developmental dysplasia in newborns: systematic
review. BMJ 2005; 330: 1413.
7
US Preventive Services Task Force. Screening for developmental
Displasia of the Hip: recommendation statement. Pediatrics
2006; 117: 898-902.
8
Accademia delle Scienze e Società Medico-Chirurgica di
Ferrara. Consensus su Indicazioni per la diagnosi precoce della
lussazione congenita dell'anca; Medico e Bambino 1988;7(9):583-6.
9
Shipman S A, Helfand M, Moyer V A. Screening for developmental
dysplasia of the hip: a systematic literature review for the US
preventive service task force. Pediatrics 2006;117:557-76.
10
Dunn P M, Evans R E, Thearle M J et al. Congenital dislocation of
the hip: early and late diagnosis and management compared. Arch Dis
Child 1985;60:407.
11Biasini
GC, Baronciani D, Atti G, Valdisserri L, Vullo C. Lussazion
congenita dell'anca: screening o no? Medico e Bambino
1992;11(5):311-4.
12
Nonato M G. La displasia dell'anca. Medico e Bambino
1983;8:482-534.
Vuoi citare questo contributo?