Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Luglio 2020 - Volume XXIII - numero 26
M&B Pagine Elettroniche
Pediatria per l'ospedale
Gestione dei liquidi e del sodio nella reidratazione per via endovenosa in età pediatrica
1Nefrologia, Dialisi e Trapianto Pediatrico, Fondazione IRCCS Ca Granda, Ospedale Maggiore Policlinico di Milano
2Scuola di Specializzazione in Pediatria, IRCCS Policlinico San Matteo, Università degli Studi di Pavia
Indirizzo per corrispondenza: ardissino@centroseu.org
Nota dellAutore
Tornando indietro con la memoria a quasi 30 anni orsono, quando ero giovane specializzando in Pediatria, ricordo distintamente le personali incertezze e difficoltà ad acquisire un metodo per la corretta reidratazione del bambino. Ciascuno dei miei Maestri di allora sembrava utilizzare un approccio diverso e non univoco, come se largomento non avesse una sua regola precisa: cera chi utilizzava sistematicamente la soluzione fisiologica, chi una soluzione ipotonica (a 20, 40 o 60 mEq/l di NaCl) e chi preparava la soluzione aggiungendo NaCl ipertonico alla glucosata. Per non parlare dei volumi da infondere e quindi delle velocità di infusione; anche questi gestiti con variabilità che non consentivano mai di derivarne una regola. In tali condizioni appariva impossibile imparare un metodo, forse anche perché, di fatto, un metodo non cera. Le stesse mie difficoltà e incertezze le percepisco oggi negli specializzandi che si susseguono al nostro fianco come se il problema di una corretta reidratazione, per quanto basilare in Pediatria, rimanesse invariato nel tempo.
La mia vita professionale mi ha poi portato dalla Pediatria alla Nefrologia pediatrica, ove lequilibrio idrico ed elettrolitico sono elemento fondamentale del sapere. In tale contesto e per superare lhandicap una volta per tutte, ho sviluppato un metodo per la reidratazione del bambino che oggi credo sia giunta lora di condividere. Il metodo al quale alludo, infatti, si è rivelato efficace nel corso di decenni di attività non solo nelle condizioni di disidratazione semplice ma anche in condizioni estreme: dal prematuro di 380 g al ragazzone di 110 kg, dalla natremia di 99 mEq/l a quella di 203 mEq/l, dal disidratato con grave insufficienza renale (urea di 604 mg/dl) a quello con sindrome nefrosica (e albuminemia di 0,6 g/dl).
A chi avrà la bontà di leggere questo nostro scritto e la pazienza di comprenderlo, promettiamo non solo di superare per sempre le incertezze e difficoltà che agitano i pediatri ospedalieri più giovani (e talvolta anche quelli meno giovani) nellapproccio alla disidratazione, ma promettiamo anche molte soddisfazioni nel veder puntualmente accadere quello che era stato preventivato e anticipato da una grande dimestichezza con la materia che consentirà loro di giocare con gli equilibri del sodio e dellacqua e avere riscontri sempre positivi.
Gianluigi Ardissino
Introduzione
La somministrazione di fluidi in un bambino disidratato può essere eseguita per via enterale (os o tramite sondino naso-gastrico - SNG), per via parenterale (endovenosa) oppure può avvalersi di entrambe le modalità.
È bene sottolineare che, quando possibile, la prima linea di trattamento deve essere quella enterale, che resta di pari efficacia e maggiore sicurezza, come ampiamente riportato in letteratura.
Qualora tale strada non risulti possibile, come ad esempio in presenza di ripetuti episodi di vomito, oppure improponibile, come nel caso di compromissione dello stato di coscienza o riscontro di diselettrolitemie importanti non correggibili per via orale, allora è opportuno ricorrere alla via endovenosa. Il nostro lavoro si concentrerà essenzialmente su questultima fattispecie.
Il metodo che proponiamo presuppone di scomporre il programma di reidratazione di un bimbo disidratato in 3 componenti fondamentali e separate: 1. il recupero delle perdite già avvenute; 2. il recupero delle perdite prevedibili; e 3. i liquidi di mantenimento per le successive 24 ore. A ciascuna delle 3 componenti dovranno essere assegnati un volume di acqua e una quantità di NaCl (Tabella I).

Il recupero delle perdite e i liquidi di mantenimento avranno composizione diversa sia quantitativamente che qualitativamente. Le varie componenti confluiranno poi in un totale unico, ovvero nella sola soluzione da somministrare che costituirà il programma di reidratazione.
Va sottolineato che la componente relativa al recupero delle perdite prevedibili andrà tenuta in considerazione solo in condizioni molto particolari ovvero nel caso in cui risulti ingente (SNG in aspirazione, drenaggi di liquidi sequestrati, diarrea con decine di scariche al giorno). In tali condizioni, se non considerata rischierebbe di annullare parzialmente o totalmente il programma di reidratazione prescritto. Laddove non sussistano queste condizioni, tale quota potrà essere semplicemente trascurata.
Diremo subito che, qualora ci si trovasse a dover iniziare un programma di reidratazione in un bambino di cui non si disponga degli esami per conoscerne la natremia (disidratazione iso-, ipo- o ipernatremica), o la glicemia (per escludere si tratti di disidratazione nel contesto di esordio di diabete mellito), o ancora la creatininemia (per escludere la disidratazione associata a grave insufficienza renale) la sola soluzione da utilizzare è la soluzione fisiologica (SF). Il quantitativo da infondere e la velocità di infusione dipenderanno dal contesto clinico (v. infra).
La SF è una soluzione contenente NaCl allo 0,9% (154 mEq/l) e, se usata in attesa degli esami, reidrata il paziente senza apportare modifiche significative né alla natremia, nelliponatremico come nellipernatremico, né alla glicemia del diabetico. In questultimo caso infatti, se usassimo soluzione glucosata al 5%, rischieremmo di portare la glicemia verso valori di 5000 mg/dl!
Luso prolungato e sistematico della SF nella disidratazione ha due soli difetti, che non si realizzano certo per lesposizione iniziale di poche ore:
- Nella SF il sodio risulta equimolare al cloro (154 mEq/l entrambe), diversamente da quanto osservato nei liquidi biologici ove a una natriemia di 140 mEq/l corrisponde una cloremia di 105 mEq/l. Luso prolungato della SF quindi, comporterà un progressivo aumento della cloremia fino a livelli che aggraveranno lacidosi (acidosi ipercloremica) già normalmente presente nel disidratato.
- In caso di disidratazione ipernatremica, la SF non consentirà alcuna correzione dellipernatremia per cui il giorno successivo il bambino potrà non essere più disidratato ma continuerà a essere ipernatremico finché la pietosa vis sanatrix naturae non interverrà a colmare le lacune conoscitive del collega che evidentemente non aveva letto il presente scritto.
Al sopraggiungere dellesito degli accertamenti, esclusi lesordio di diabete e linsufficienza renale grave, potremo categorizzare la disidratazione in relazione alla natriemia (sNa): disidratazione isonatremica se lsNa è compresa tra 135 e 145 mEq/l, iponatremica se sNa < 135 mEq/l o ipernatremica se sNa > 145 mEq/l.
In funzione di questo dato, il totale di acqua e sodio che andremo a calcolare potranno essere somministrati come tali in caso di disidratazione isonatremica. Si profila invece la necessità di aggiungere o sottrarre NaCl alla quantità calcolata in prima battuta, rispettivamente in caso di disidratazione iponatremica o ipernatremica (v. infra).
Recupero delle perdite
Prima di tutto bisogna essere ben consapevoli che la disidratazione si associa sempre a una riduzione acuta del peso così come viceversa una riduzione acuta del peso (nel giro di pochi giorni) è sempre ascrivibile a perdita di acqua e quindi a disidratazione.
Quindi, stimando la riduzione acuta del peso si ottiene una quantizzazione dellentità della disidratazione, funzionale alla stima delle perdite da recuperare.
Laddove non fosse disponibile un peso anamnestico ragionevolmente affidabile da confrontare con quello attuale, la stima dellentità della disidratazione potrà essere fatta in modo meno preciso ma comunque efficace partendo dai dati clinici e di laboratorio.
Per una disidratazione lieve, quindi appena sospettabile dallesame obiettivo, può essere stimata una perdita di liquidi pari al 3% del peso corporeo.
Se la disidratazione è chiaramente percettibile con riscontro di mucose e labbra secche, pianto senza lacrime, occhi alonati, allora si può considerare una perdita di liquidi nellordine del 7% del peso corporeo.
Anche gli esami di laboratorio possono essere di aiuto: il paziente disidratato presenterà alcuni segni evidenti di emoconcentrazione (albuminemia > 4,5 g/dl, Hb ai limiti superiori per letà, acido urico > 6 mg/dl) e, oltre a un valore di urea elevato, soprattutto un rapporto azotemia (in mg/dl) / creatinemia (in mg/dl) > 75.
Infine, se la disidratazione appare clinicamente severa, oltre ai precedenti segni potrà riscontrasi una cute sollevabile in pliche, un refill capillare prolungato, tachicardia e tendenza allipotensione. In tal caso sarà utile considerare una perdita di liquidi di almeno il 10% del peso corporeo attuale.
In capo al quantitativo di sodio perso da far corrispondere al volume stimato, gioverà sottolineare che, in prima ipotesi, le perdite sono state di liquidi biologici (con Na di 140 mEq/l) e quindi andranno recuperati con liquidi isotonici con il plasma ovvero 140 mEq per ogni litro di liquidi da recuperare.
Perdite prevedibili
Quanto detto finora è valido anche per le perdite prevedibili (ovvero che si andranno a realizzare nel corso delle 24 ore a venire) che saranno rimpiazzate anchesse con soluzione isotonica con il plasma. Tali perdite potranno essere stimate in vario modo a seconda della modalità con cui i liquidi vengono persi: per diarree molto profuse (> 20 scariche al giorno) si potranno pesare i pannolini o più semplicemente calcolare una quota convenzionale di 50 ml per ogni scarica; le perdite da sondino naso-gastrico in aspirazione possono essere facilmente misurate; le perdite da aumentata perspiratio dovuta a temperatura corporea persistentemente elevata potranno essere considerate pari a circa l1,5% del peso corporeo attuale.
Mantenimento
I quantitativi da allocare ai liquidi di mantenimento saranno determinati in base al peso del bambino essendo quelli dei fabbisogni idrici standard (Tabella II). Anche per il calcolo dellNaCl corrispondente alla voce di mantenimento considereremo un fabbisogno giornaliero di circa 4 mEq/kg di peso corporeo nel bambino di età scolare e nelladolescente.
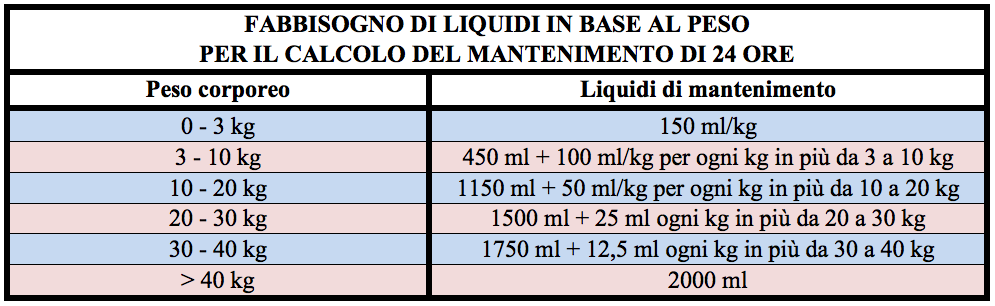
Le tre componenti fin qui stimate per i liquidi e per NaCl potranno essere semplicemente sommate in un totale come nello schema sotto riportato (Tabella III).
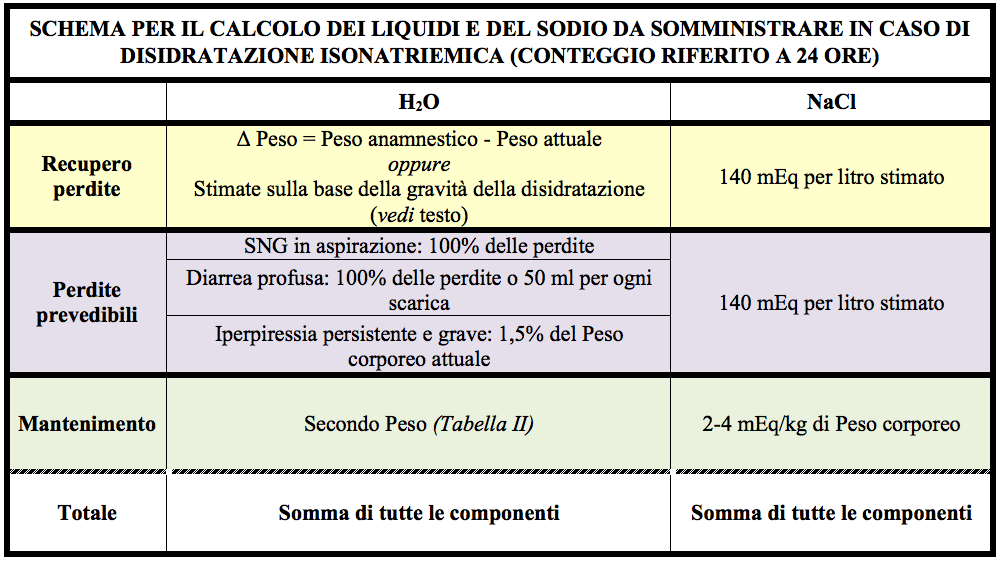
Il totale calcolato potrà essere somministrato interamente per via endovenosa oppure si potrà prevedere una quota da somministrare per os (o per SNG).
Per i liquidi somministrati per via endovenosa si potrà utilizzare una soluzione glucosata al 5% addizionandola di NaCl nelle quantità calcolate. Nel caso di volumi ingenti, sarà sempre necessario verificare che lapporto di glucosio non superi la massima capacità metabolica spontanea, che è pari a 10 mg/kg/min nel neonato prematuro e si riduce a circa 5 mg/kg/min nel bambino grande e nelladolescente.
A titolo esemplificativo, in un bambino di 20 kg non converrà dare più di 140 g/die di glucosio altrimenti si rischiano liperglicemia e la diuresi osmotica, con il risultato di perdite superiori a quanto stimato.
Infine, nelle disidratazioni più significative, converrà velocizzare le prime fasi dellinfusione prevedendo di somministrare nelle prime 8 ore almeno metà di quanto calcolato. Nelle forme gravi (in particolare in presenza di shock ipovolemico), il programma di reidratazione dovrà prevedere la somministrazione di un bolo di soluzione fisiologica alla dose di 20 ml/kg in 10-30 min.
In tutti i casi, quando sarà disponibile la natremia e si procede allintroduzione della soluzione definitiva, andrà scalato dal computo totale quanto eventualmente già somministrato (sia come volume che come NaCl). Il rimanente sarà somministrato nelle ore rimanenti.
E se la disidratazione fosse iponatremica?
Nel soggetto iponatremico resta valido lintero percorso seguito in caso di isonatremia salvo che alla quota di sodio calcolata servirà aggiungerne in misura da correggere liponatremia stessa. Tale quota sarà stimata dalla differenza tra la natriemia attuale e quella desiderata, espressa in mEq per ognuno dei litri del volume di distribuzione del sodio. Questultimo, in condizioni di normoidratazione, corrisponderebbe all80% del peso corporeo nel bambino piccolo e 70% in quello grande. In caso di disidratazione però, in particolar modo se severa, il volume di distribuzione del sodio dovrà, più correttamente, essere calcolato rispettivamente per il 70% e 60% del peso corporeo. Quindi, un bambino disidratato che pesa 20 kg avrà un volume di distribuzione del sodio pari a circa 14 l (20 kg x 0,7 l/kg). Ipotizzando che questo paziente abbia un sNa di 119 mEq/l, la quota totale di NaCl da aggiungere al computo generale sarà di (140 mEq/l - 119 mEq/l) x 14 l = 294 mEq, che andranno annoverati nella casella deficit di sodio (Tabella IV).
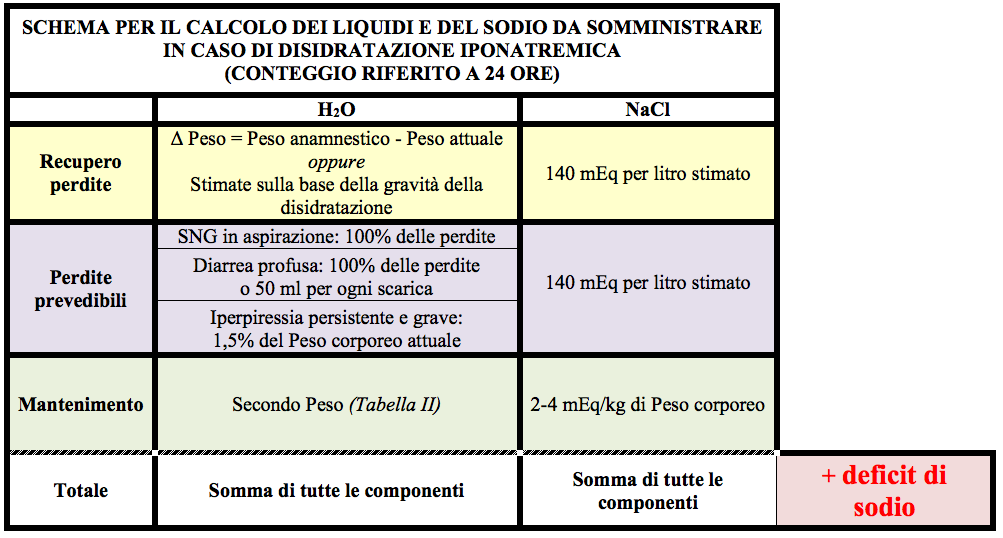
Per sNa superiore a 115 mEq/l, la correzione potrà essere attuata nellarco delle successive 24 ore, quindi con una velocità di salita massima di 24 punti in 24 ore ovvero ≤ 1 mEq/l/h in assenza di franco rischio di complicanze neurologiche, tra cui la più temibile resta la mielinolisi.
Qualora la sNa fosse inferiore a 115 mEq/l la reidratazione potrà avvenire con lusuale approccio, ma la correzione dovrà essere più graduale ovvero con velocità ≤ 0,5 mEq/l/h se sNa compresa tra 105 e 115 mEq/l, o con velocità ≤ 0,25 mEq/l/h se sNa < 105 mEq/l. In questi casi quindi, ai fini del calcolo del deficit di Na invece di porre per target della correzione il valore di 140 mEq/l si porranno rispettivamente 12 mEq o 6 mEq in più dellsNa attuale, quindi la normalizzare del sNa avverrà in in 2, 3 o anche più giorni.
In caso di iponatremia grave e/o sintomatica (spesso perché realizzatasi rapidamente) può essere utile recuperare in breve tempo la situazione rialzando la natremia a valori di sicurezza che coincidono con 2-3 mEq/l in più della natremia attuale. Ciò può essere raggiunto solo mediante la somministrazione di una soluzione ipertonica di NaCl al 2,7% (1 ml = 0,5 mEq) in misura di 2 ml/kg da somministrare in bolo, ripetibili dopo 5 minuti in caso di necessità. Basteranno 2 mEq/kg di NaCl per raggiungere lobiettivo di incrementare velocemente la natremia di 2-3 mEq/l e, con ciò, interrompre le convulsioni iponatremiche, o evitarle laddove queste appaiano probabili per la rapidità dellinsorgenza delliponatremia stessa senza determinare correzioni eccessive e potenzialmente dannose (mielinolisi pontina) (Tabella IV).
Cosa fare in caso di ipernatremia?
In caso di disidratazione ipernatremica il nostro comportamento sarà solo speculare a quello adottato per la disidratazione iponatremica: poiché cè già sodio in eccesso, sarà necessario sottrarne una quota dal totale.
Se lipernatremia è contenuta (sNa < 165 mEq) scaleremo tutto leccesso di sodio, calcolato per differenza rispetto alla natremia ottimale di 140 mEq/l, dal totale delle prime 24 ore. Il metodo per il calcolo della quota da sottrarre sarà lo stesso precedentemente descritto per la disidratazione iponatremica ovvero attraverso la differenza tra il sodio attuale e quello desiderato.
Quindi, per il solito bambino di 20 kg, con un volume di distribuzione del sodio pari a circa 14 l (20 kg x 0,7 l/kg), ipotizzando un sNa di 157 mEq/l, la quota totale di NaCl da sottrarre al computo generale sarà di (157 mEq/l - 140 mEq/l) x 14 l = 238 mEq (Tabella V).
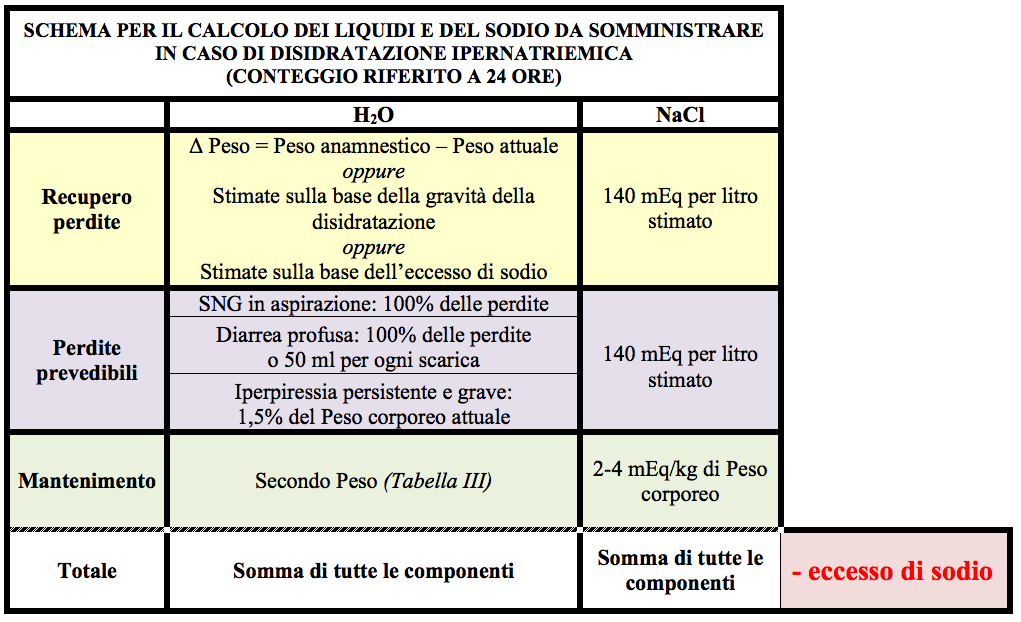
Come per le iponatremie estreme, anche per le ipernatremie più gravi (> 165 mEq/l) la normalizzazione della natremia andrà ottenuta in maniera tanto più lenta quanto più severa è la natremia: variazioni non superiori a 12 punti di natremia in 24 ore per sNa comprese tra 165 e 175 mEq/l e non superiori a 6 punti in 24 per sNa > 175 mEq/l. La correzione dellipernatremia, in questi ultimi casi, avverrà quindi in non meno di 2, 3 o anche 4 giorni durante i quali il bambino sarà reidratato ma continuerà a essere ipernatremico.
Solo ed esclusivamente nel caso di disidratazione ipernatremica, e laddove non si conosca il peso anamnestico, il volume minimo relativo al recupero delle perdite può essere agevolmente calcolato dalleccesso di sodio. Questo calcolo poggia sul principio che, a eccezione della persona abbandonata in mare, la quale poco saggiamente decide di abbeverarsi con acqua salata (NaCl al 3,4% rispetto allo 0,9% della SF), lipernatremia si realizza solo per perdite di sola acqua o di quantità di acqua superiori rispetto a quelle di sodio (disidratazione da mancata assunzione di liquidi o diabete insipido).
In tali condizioni, una volta calcolato leccesso di sodio in rapporto al proprio volume di distribuzione potremo dedurre che questultimo non è accompagnato dalla fisiologica presenza dellacqua (persa o non introdotta) in quantità pari a 1 litro per ogni 140 mEq di sodio in eccesso. Quindi, se leccesso del pool del sodio fosse di 350 mEq sapremmo per certo che mancano un minimo di 2,5 litri di acqua (350 mEq / 140 mEq/l) che andranno quindi computati come liquidi alla voce "reintegro perdite".
Esempi
Per brevità espositiva negli esempi seguenti, riporteremo solo gli elementi indispensabili per il calcolo del programma di reidratazione.
Caso clinico 1
Martina, 6 mesi, dallinizio dello svezzamento rifiuta il cucchiaino e si attacca mal volentieri al seno. Da qualche giorno ha anche il raffreddore.
Parametri
- Peso: 5,840 kg
- TC: 37,3 °C
- FC: 140 bpm
- PA: 84/47 mmHg
Dal pediatra curante, 2 settimane prima, pesava 6,320 kg.
Accertamenti
- Glicemia: 58 mg/dl
- Na+: 137 mEq/l
- K+: 4,2 mEq/l
- Cl: 105 mEq/l
- HCO3: 18 mEq/l
Essendo disponibile un peso anamnestico affidabile, potremo agilmente calcolare il recupero perdite dalla differenza di questultimo rispetto al peso attuale (v. prospetto di calcolo) con una corrispondente quota di Na di 140 mEq/l. Le perdite prevedibili sono trascurabili in questo specifico caso e il mantenimento di liquidi e di NaCl sarà quello appropriato per il peso (Tabella VI).
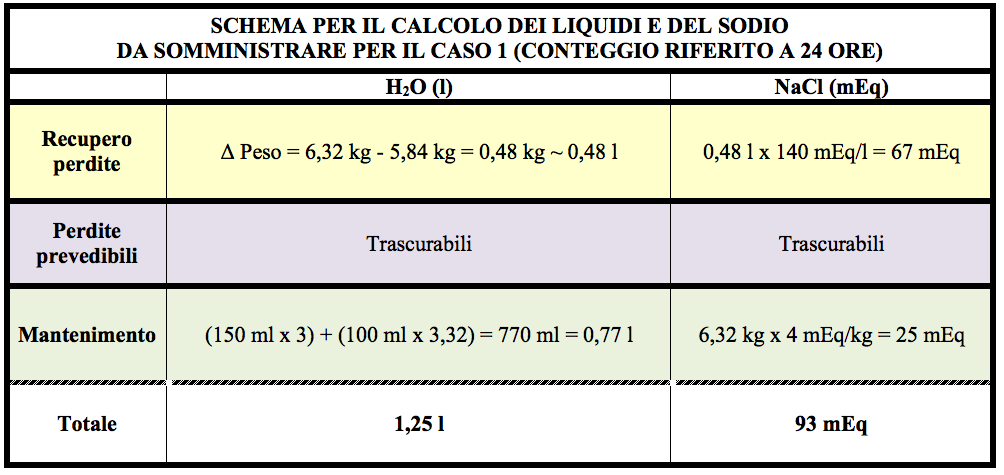
Trattandosi di una disidratazione isonatremica non sono necessarie ulteriori modifiche. Una parte del totale dei liquidi (ad es. il 30%) potranno essere anche somministrati per os (latte); tutto il resto andrà somministrato ev come glucosata al 5% (vista anche lipoglicemia), addizionata della totalità dellNaCl. Peraltro la quota ev (circa 0,9 l) che conterrà 45 gr di glucosio, non supererà la capacità metabolica spontanea di questultimo (45 g/6,32 kg/1440 min = 4,9 mg/kg/min).
Lacidosi lieve non richiede interventi correttivi poiché il pH si andrà a normalizzare spontaneamente con la correzione della disidratazione.
Caso clinico 2
Sofia, 7 anni, giunge presso il Pronto Soccorso pediatrico accompagnata dal 118 per episodio pre-sincopale.
La mamma riferisce che da qualche giorno ha nausea, mangia meno del solito. La piccola è affetta da fibrosi cistica, esegue regolari controlli fin dai 18 mesi di vita, quando è stata posta la diagnosi.
Parametri
- Peso: 17,5 kg
- TC: 37 °C
- FC: 135 bpm
- PA: 92/54 mmHg
Esame obiettivo
Condizioni generali discrete. Risponde allo stimolo verbale. Lievemente tachipnoica. Cute pallida, labbra secche, lingua impaniata, occhi alonati. Refill capillare: 3 secondi. Toni cardiaci validi, tachicardici, pause libere. Obiettività toraco-addominale nei limiti della norma.
Accertamenti
- Glicemia: 52 mg/dl
- Na+: 125 mEq/l
- K+: 3.9 mEq/l
- Cl: 109 mEq/l
- HCO3: 15 mEq/l
In questo caso non abbiamo a disposizione un peso anamnestico, dobbiamo quindi affidarci allesame obiettivo per stimare lentità della disidratazione che appare essere grave con iniziali segni di shock ipovolemico. Possiamo dunque stimare una perdita di liquidi pari (o superiore) al 10% del peso corporeo attuale. Anche in questo caso le perdite prevedibili sono trascurabili, il mantenimento di acqua e sodio sarà calcolato secondo il peso.
Vista liniziale compromissione del circolo, iniziamo il programma di reidratazione con un bolo di SF, 20 ml/kg in 15 minuti. Proseguiremo poi, data lipoglicemia, con una soluzione glucosata al 5% addizionata della quota di NaCl calcolata, compresa la quota deficitaria. Il valore di sNa attuale rende possibile e sicura la correzione dellintero deficit nelle 24 ore (Tabella VII).
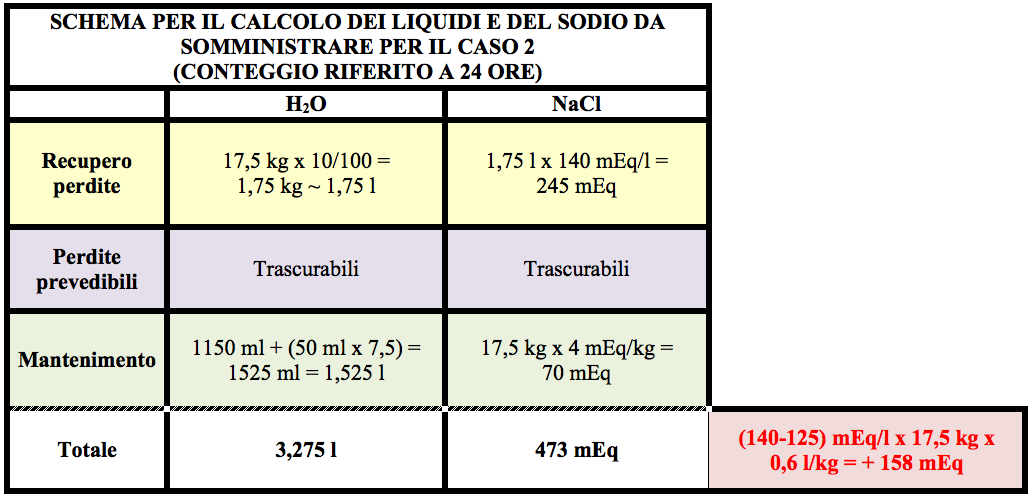
Al totale così ottenuto dobbiamo sottrarre le quote di acqua e sodio già somministrate con il bolo di SF, ovvero 350 ml di acqua e di 54 mEq di NaCl.
Proseguiremo la reidratazione con 2,9 l di soluzione glucosata al 5% addizionata con NaCl a una concentazio-ne di 145 mEq/l (120 ml/h per le successive 24 ore). La capacità metabolica spontanea del glucosio anche in que-sto caso non verrà superata (145 g/17,5 kg/1440 min = 5,7 mg/kg/min).
La correzione dellacidosi avverrà spontaneamente con il raggiungimento di un corretto stato di idratazione.
Caso clinico 3
Giovanni, 5 anni, giunge in PS accompagnato dai genitori per gastroenterite acuta.
La mamma riferisce che da 2 giorni presenta numerose scariche liquide (più di 10 al giorno), ha vomitato 5 volte e non ha voglia di mangiare.
Parametri
- Peso: 15,5 kg
- TC: 37,5 °C
- FC: 127 bpm
- PA: 86/52 mmHg
Accertamenti
- Glicemia: 50 mg/dl
- Na+: 153 mEq/l
- Cl: 116 mEq/l
- HCO3: 9 mEq/l
Non avendo a disposizione un peso anamnestico e in mancanza di dati clinici, possiamo stimare il deficit di acqua dalleccesso di sodio, il quale andrà successivamente sottratto al totale calcolato.
Tra le perdite prevedibili dobbiamo tener conto di almeno 10 scariche nelle 24 ore successive. Il mantenimento di acqua e sodio verrà calcolato secondo il peso attuale (Tabella VIII).
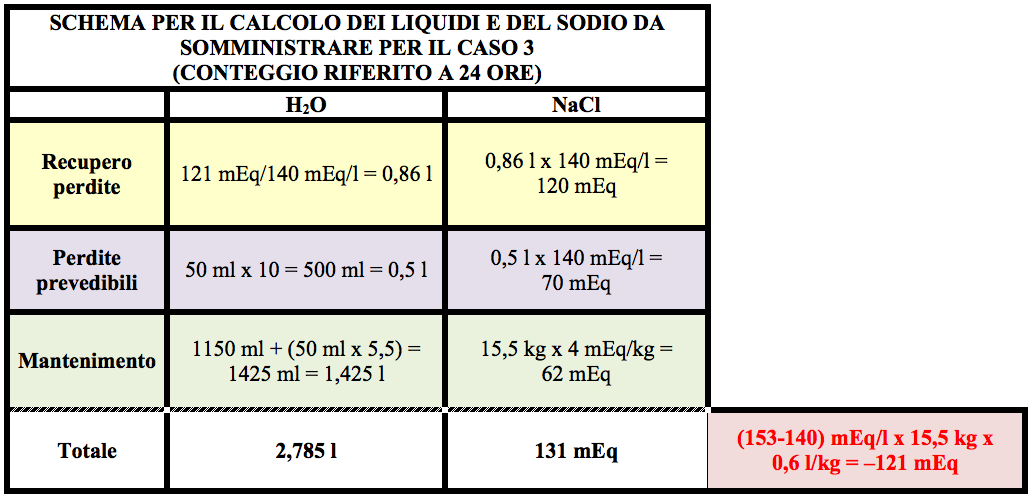
Possiamo prevedere la somministrazione di una quota di liquidi per os o mediante sondino nasogastrico (30% del totale, corrispondenti a circa 800 ml). Il resto, circa 1,9 l, possiamo somministrarlo ev come soluzione glucosata al 5% addizionata della quota di sodio calcolata. Anche in questo caso il rate del glucosio è rispettato (95 g/15,5 kg/1440 min = 4,2 mg/kg/min).
Considerazioni finali
Il metodo proposto presenta lindubbio vantaggio di poter decidere il valore della natremia che si desidera ottenere a termine della terapia reidratante. Tuttavia, non in tutti i contesti ospedalieri il personale infermieristico ha labitudine di preparare le soluzioni finalizzate alla reidratazione, avvalendosi di preparati a contenuto standard di glucosio e/o di NaCl.
In tal caso, le soluzioni disponibili potranno essere miscelate mediante un accesso venoso a 2 vie, mantenendo però invariata la somma dei costituenti come da calcolo (ad esempio glucosata al 5% + SF). A ogni modo, è bene sottolineare che qualsiasi soluzione reidratante può essere addizionata di NaCl per ottenere le concentrazioni desiderate.
Per concludere risulta importante specificare che è stato volutamente finora omesso ogni riferimento alla correzione di eventuali altre diselettrolitemie, come si evince dal titolo del lavoro.
Vale la pena di specificare però, che in caso di terapie protratte (48 ore o più) risulta indicato supplementare la soluzione reidratante anche con una quantità di potassio pari al mantenimento (1-2 mEq/kg/die). Anche in questo caso, qualora non risulti possibile preparare ununica soluzione, si può utilizzare il metodo delle 2 vie (esempio: glucosata al 5% + Ringer lattato) per ottenere quanto risultato dal calcolo.
Da quanto detto, si evince che lapproccio terapeutico alla disidratazione, in particolare in età pediatrica, risulta essere un problema sempre attuale e mai scontato.
Il nostro intento, con la condivisione di questo metodo, è quello di mettere in evidenza, anche in questambito, limportanza di una terapia personalizzata. Così come le preparazioni per la nutrizione parenterale, anche una semplice soluzione reidratante deve avere una composizione precisa per poter curare al meglio il piccolo paziente e, ancora più importante, evitare di arrecare danni. A questo proposito infatti, è bene ricordare che il riscontro di iponatremia in corso di ricovero ospedaliero riconosce primariamente uneziologia iatrogena. Limpegno del medico nella prescrizione, e dellinfermiere nella preparazione della soluzione, risulta a nostro parere una scelta vincente.
Vuoi citare questo contributo?
