Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Dicembre 2008 - Volume XI - numero 10
M&B Pagine Elettroniche
Pediatria per l'ospedale
Trattamento
della dermatite atopica nella popolazione pediatrica
Lo
stato dell'arte (Parte seconda)
Membro
della Commissione Nazionale Vaccini
Indirizzo
per corrispondenza: bartolozzi@unifi.it
La
dermatite atopica è una delle più comuni
affezioni del bambino: la sua prevalenza va dal 10 al 20%.
Una
recente pubblicazione sul Pediatrics di ottobre 2008
(Krakowski AC, Eichenfield LF, Dohil MA. Management of atopic
dermatitis in the pediatric population. Pediatrics
2008;122:812-24) riguarda lo STATO DELL'ARTE. La sua lettura offre
considerazioni teoriche e pratiche di grande interesse, anche per chi
sia già uso a trattare la dermatite atopica del bambino.
La
dermatite atopica (DA) è una malattia infiammatoria cronica
della cute, altamente pruriginosa.
Il
bambino è colpito da questa affezione circa 10 volte più
spesso dell'adulto: ha una prevalenza del 10-20% contro l'1-3%
dell'adulto. Nel periodo compreso tra il 1997 e il 2004 i pazienti
pediatrici con DA (dalla nascita a 18 anni) hanno richiesto 7,4
milioni di visite, solo negli Stati Uniti.
La
malattia colpisce bambini nel primo anno di età nel 60% dei
casi e nell'85% sul totale dei pazienti nei primi 5 anni.
Trattamento
farmacologico della dermatite acuta
Nonostante
un appropriato trattamento della cute e i tentativi di evitare le
riprese della sintomatologia, la maggior parte dei bambini presenta
una ricaduta e richiede un trattamento farmacologico. Le ricadute, da
lievi a moderate, sono caratterizzate da prurito, eritema ed
escoriazioni, da papule e lichenizzazione. Le ricadute più
gravi si presentano con prurito intenso e persistente, estese lesioni
da grattamento, secrezione/croste e lichenizzazione.
In questo
caso vengono utilizzate principalmente due classi di farmaci
(vedi Tabella 4):
- Gli steroidi per via locale
- Gli inibitori della calcineurina (TCI) per via locale
Ambedue
queste classi di farmaci inibiscono le risposte infiammatorie,
attraverso due diversi meccanismi di azione.
Corticosteroidi
topici
I
corticosteroidi topici hanno dominato la terapia della dermatite
atopica per più di 4 decadi e hanno portato a un efficace
controllo delle riprese della sintomatologia, attraverso la loro
azione antinfiammatoria, antiproliferativa, immunosoppressiva e
vasocostrittrice. Essi bloccano la liberazione di citochine
infiammatorie e agiscono su una varietà di cellule immuni,
inclusi i linfociti T, i monociti, i macrofagi, le cellule
dendritiche e i loro precursori.
Secondo
la classificazione statunitense i corticosteroidi topici si
suddividono in gruppi sulla base della loro potenza vasocostrittrice:
dalla classe I (la più potente) alla classe VII (la meno
potente). Nella classe I è posizionato il clobetasol
propionato allo 0,05%, che è circa 1800 volte più
potente dell'idrocortisone, unguento all'1%, che appartiene alla
classe VII. Esistono ovviamente altri fattori che influenzano la
risposta terapeutica, quali la barriera cutanea, la sede interessata,
l'estensione della malattia, l'età del paziente,l'uso
dell'occlusione, la quantità di steroide applicato e la
durata del trattamento. Tuttavia la classificazione proposta si
correla bene con l'efficacia clinica e fornisce una ragionevole
guida per la valutazione potenziale degli eventi avversi.
Fra gli
effetti avversi locali vanno ricordate:
- Atrofia cutanea
- Strie
- Teleangectasie
- Ipopigmentazioni
- Rosacea
- Dermatite periorale
- Acne
- Cataratta
- Glaucoma
Queste
lesioni sono più frequenti quando il corticosteroide è
usato sul viso, sul collo o sull'inguine.
Sono
state riscontrate inoltre conseguenze, come la soppressione
dell'asse ipotalamo-ipofisi-surrene, ritardo di crescita nei
bambini e ridotta densità ossea. Il timore nell'uso di
steroidi è comune, per cui spesso si assiste a un uso
sotto-ottimale dei corticosteroidi.
Tabella
4. Studi sui corticosteroidi topici e sulla soppressione
dell'asse ipotalamo-ipofisi-surrene in pediatria
Classe |
Steroidi |
Veicolo |
Dosaggio
e frequenza |
Età |
Quadro
clinico |
Durata
della prova |
Studi
sull'asse |
Nome
italiano |
VII |
Idrocortisone
1% |
Unguento |
48,7-232,2
mg/m2
al
giorno |
3-7
anni |
Da
moderato
a
grave |
3-10
anni |
Non
cambiamenti |
Locoidon
0,1%
crema,
unguento |
VII |
Idrocortisone
2,5% |
Unguento |
2
volte al giorno |
Aperto |
4
settimane |
Tutto
normale |
Lenirit
0,5%
crema | |
VI |
Alclometazone
dipropionato
allo
0,05% |
Crema |
2
volte al giorno |
Aperto |
3-4
settimane |
Tutto
normale |
Legederm
0,1%
unguento | |
VI |
Desonide
0,05% |
Idrogel |
2
volte al giorno |
6
mesi
6
anni |
Da
moderato a grave |
4
settimane |
Normale |
- |
VI |
Fluocinolone
acetonide
allo
0,01% |
Olio
di arachidi |
2
volte al giorno |
1,3
mesi
12
anni |
Da
moderato a grave
Aperto |
4
settimane |
Normale |
Localyn
0.025%
lozione |
V |
Fluticasone
propionato 0,05% |
Crema |
2
volte al giorno |
3
mesi
6
anni |
Da
moderato a grave
Aperto |
3-4
settimane |
2/43
p.
con
prove
anormali |
Flixotide
0,05% crema |
V |
Fluticasone
propionato 0,05% |
Lozione |
2
volte al giorno |
3
mesi
6
anni |
Da
moderato a grave
Aperto |
3-4
settimane |
Tutto
normale |
Flixotide
0,05%
unguento |
V |
Prednicarbate
0,1% |
Crema |
2
volte al giorno |
4
mesi
12
anni |
Da
moderato a grave
Aperto |
3
settimane |
Tutto
normale |
Dermatop
0,25%
crema |
IV |
Mometasone
furoato 0,1% |
Crema |
1
volta al giorno |
6-23
mesi |
Aperto |
3
settimane |
16%
p. con prove anormali |
Elocon
0,1% crema |
III |
Fluticasone
propionato 0,005% |
Unguento |
≥35%
del corpo colpito |
3-4
settimane |
4
p. con prove anormali |
- | ||
III |
Triamcinolone
acetonide
0,1% |
Unguento |
4
volte al giorno |
7
mesi
8
anni |
Grave |
6
settimane |
Tutto
normale |
Assocort
0,1% crema |
II |
Mometasone
furoato 0,1% |
Unguento |
1
volta al giorno |
7-24
mesi |
Media
39% del corpo colpito |
3
settimane |
27%
p.
con
prove
anormali |
Elocon
0,1% unguento |
I |
Fluocinonide
0,1% |
Crema |
1-2
volte al giorno |
2,6-<
18 anni |
Da
moderato a grave
Aperto |
2
settimane |
1-2
di 15-16 pazienti |
Topsin
0,05% pomata |
I |
Clobetasol
propionato 0,05% |
Lozione |
2
volte al giorno |
12-17
anni |
Da
moderato a grave |
2
settimane |
9
di 14 pazienti con prove anormali |
Clobesol
0,05%
crema |
L'uso
esteso dei corticosteroidi nella pratica clinica è confermato
anche da numerosi dati ricavati dalle ricerche, che forniscono al
pediatra precise raccomandazioni sulla quantità, sulla
frequenza e sulla durata della terapia corticosteroidea topica. Le
modalità di uso sono diverse fra gli stessi dermatologi.
Alcuni clinici preferiscono iniziare con le preparazioni più
potenti per indurre la remissione e passare poi a preparazioni meno
potenti, quando la dermatite atopica sia migliorata. Altri
preferiscono usare i preparati farmacologici a seconda della gravità
della forma.
Una
seconda modalità d'intervento usa brevi periodi di
trattamento con uno steroide forte, seguiti da un periodo di luna di
miele, senza steroidi, durante il quale si usano solo degli
emollienti, finchè non compare la ricaduta.
Un altro
regime di trattamento preferisce un trattamento continuo con
preparazioni meno potenti.
D'altra
parte è stato visto che l'uso di due applicazioni al giorno
non sembra più efficace di una sola applicazione. Infine
recenti considerazioni lasciano al paziente la libertà di
usare o meno una preparazione, dopo averlo educato e istruito
sull'uso degli steroidi topici.
Inibitori
locali della calcineurina
I due più
diffusi inibitori della calcineurina sono il tacrolimus (Protopic:
unguento 0,03e 0,1%), il pimecrolimus (Elidel: 1% crema ): essi sono
presentati come alternativi dei corticosteroidi e sono stati
approvati dall'AIFA, dall'EMEA e dalla Food and Drug
Administration (FDA). La FDA li ha approvati come agenti di
seconda linea per il trattamento a breve termine (non continuo) della
dermatite atopica da moderata a grave, in pazienti immunocompetenti
in età ≥ 2 anni. Gli inibitori della calcineurina bloccano
la produzione e la liberazione di citochine proinfiammatorie dopo
attivazione antigene-specifica o non specifica delle cellule T e
delle mastcellen.
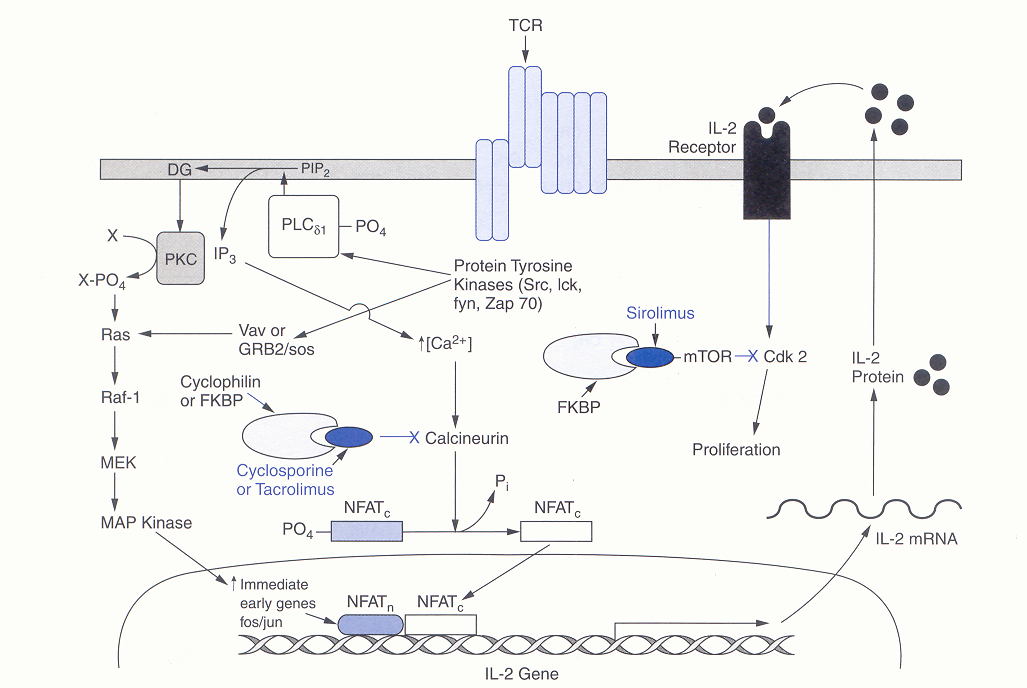
Figura
1. Meccanismi di azione del tacrolimus, della ciclosporina e del
sirolimus sulle cellule T. Sia il tacrolimus che la ciclosporina si
legano, alle immunofiline (ciclofilina e proteina-legante FK506
(FKBP) rispettivamente) per formare un complesso che si lega alla
calcineurina fosfatasi e inibisce la defosforilazione, catalizzata
dalla calcineurina, essenziale per permettere i movimenti del fattore
nucleare delle cellule T attivate (NFAT), nel nucleo. L'NFAT è
necessario per la trascrizione dell'interleuchina 2 (IL-2) e di
altre citochine (linfochine), associate alla crescita e alla
differenziazione. Il sirolimus agisce in uno stadio più
tardivo della differenziazione delle cellule T, a valle del recettore
dell'interleuchina 2. Il sirolimus non è indicato nel
trattamento della dermatite atopica. (Krensky AM, et al, in Goodman
and Gilman's. The pharmacological basis of theraupetics, 11°
ed. McGraw-Hill, New York, 2006, pag.1410).
TCR
= recettore della cellula T.
Dati
clinici mostrano che gli inibitori della calcineurina riducono il
numero e la gravità delle fiammate da dermatite atopica,
estendono la lunghezza del tempo che intercorre fra la loro comparsa,
diminuiscono il prurito e gli altri segni cutanei associati.
L'incidenza di eventi avversi è generalmente bassa.
Al 1°
gennaio 2006 è stato pubblicato un avvertimento della FDA di
non usare queste sostanze prima dei due anni di età.
D'altra
parte studi clinici hanno messo in evidenza un minimo assorbimento
generale, la mancanza d'immunosoppressione sistemica, di
modificazioni della risposta d'ipersensibilità di tipo
ritardato e dell'associazione col cancro della cute. Gli studi su
queste sostanze sono proseguiti ugualmente, ma è stata
cambiata l'indicazione, da terapia di breve periodo, o a
intermittenza nel lungo periodo, nel trattamento di pazienti con
dermatite atopica da moderata a grave, come uso alternativo delle
terapie convenzionali, o nel trattamento di pazienti che non avevano
risposto o erano intolleranti alle terapia classiche, con
l'indicazione di terapia di seconda linea per trattamenti di breve
durata e non per il trattamento cronico, anche non continuo, della
dermatite atipica grave in adulti e in bambini non immunocompromessi,
che non avevano risposto alla terapia locale riconosciuta come
efficace o per i quali il trattamento classico non era stato ritenuto
come consigliabile (bambini ≤ 2 anni).
Gli
inibitori della calcineurina sono particolarmente utili nei pazienti
con dermatite atopica nei quali il decorso clinico sia caratterizzato
dalla persistenza delle lesioni e/o da frequenti fiammate e che
richiedano la continua somministrazione di corticosteroidi topici.
Gli inibitori sono anche particolarmente utili nei pazienti con
lesioni in aree cutanee sensibili, come intorno agli occhi, al volto,
al collo e nell'area genitale, dove è presente un forte
assorbimento sistemico e dove c'è il rischio di atrofia
cutanea dopo trattamento con corticosteroidi. I dati di sicurezza
sull'uso degli inibitori della calcineurina nella popolazione
pediatrica si stanno ancora raccogliendo ed essi saranno utili nel
futuro per l'uso da parte dei pediatri di questi particolari
agenti.
La terza
e ultima parte comparirà nel fascicolo elettronico di
gennaio 2009.
Vuoi citare questo contributo?
