Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Maggio 2019 - Volume XXII - numero 5
M&B Pagine Elettroniche
Il punto su
Il versamento pericardico può essere considerato una complicanza del disturbo della condotta alimentare?
UOC di Pediatria e Neonatologia, Ospedale di Ravenna, AUSL Romagna
*Scuola di Specializzazione in Pediatria, Università di Ferrara
**UO di Cardiologia, Ospedale di Rimini, AUSL Romagna
*Scuola di Specializzazione in Pediatria, Università di Ferrara
**UO di Cardiologia, Ospedale di Rimini, AUSL Romagna
Indirizzo per corrispondenza: anna.bulian@gmail.com
Ragazza di 14 anni con disturbo della condotta alimentare (DCA). Viene ricoverata a un anno dallinizio di una severa condotta alimentare restrittiva, con un calo ponderale di circa 20 kg, in amenorrea da 7 mesi e scadimento delle condizioni generali.
Allingresso in reparto si presenta in condizioni generali compromesse: colorito pallido, estremità fredde. Ha un peso di 39 kg, BMI 14,1 kg/m2, PA 81/58 mmHg, FC 45-50 bpm, SatO2 100%, non presenta segni di scompenso cardiaco. Rifiuto completo dellalimentazione, umore estremamente depresso.
Gli esami ematochimici evidenziano leucopenia con neutro- e linfopenia (GB 2,25 cell/mm3, N 880 cell/mm3, L 1140 cell/mm3), creatinina plasmatica 0,98 mg/dl, elettroliti e protidemia ai limiti di norma (Na 141 mMol/l, K 3,6 mMol/l, Cl 102 mMol/l, Ca tot 9,2 mg/dl, Mg 1,9 mg/dl, P 3,6 g/dl, proteine totali 69 g/l, albumina 47 g/l, prealbumina 0,19 g/l). Il profilo lipidico e lassetto tiroideo sono risultati nella norma, celiachia negativa.
Lemogasanalisi evidenzia una lieve acidosi respiratoria (pH 7,31, pCO2 61 mmHg, HCO3- 30 mMol/l, BE 2 mMol/l). Allelettrocardiogramma presenza di bradicardia sinusale con QTc nei limiti.
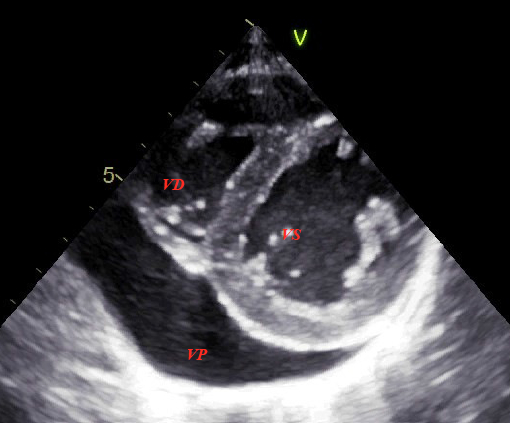
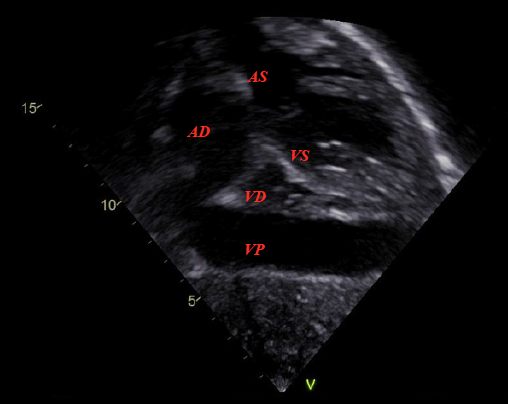
Allecocardiografia viene evidenziato un versamento pericardico postero-mediale e anteriore al ventricolo destro dello spessore di 22 mm (Figura 1 e 2), in assenza di segni di interferenza emodinamica; la volumetria cardiaca, la funzione contrattile biventricolare globale e la flussimetria Doppler appaiono normali.
Allingresso in reparto si presenta in condizioni generali compromesse: colorito pallido, estremità fredde. Ha un peso di 39 kg, BMI 14,1 kg/m2, PA 81/58 mmHg, FC 45-50 bpm, SatO2 100%, non presenta segni di scompenso cardiaco. Rifiuto completo dellalimentazione, umore estremamente depresso.
Gli esami ematochimici evidenziano leucopenia con neutro- e linfopenia (GB 2,25 cell/mm3, N 880 cell/mm3, L 1140 cell/mm3), creatinina plasmatica 0,98 mg/dl, elettroliti e protidemia ai limiti di norma (Na 141 mMol/l, K 3,6 mMol/l, Cl 102 mMol/l, Ca tot 9,2 mg/dl, Mg 1,9 mg/dl, P 3,6 g/dl, proteine totali 69 g/l, albumina 47 g/l, prealbumina 0,19 g/l). Il profilo lipidico e lassetto tiroideo sono risultati nella norma, celiachia negativa.
Lemogasanalisi evidenzia una lieve acidosi respiratoria (pH 7,31, pCO2 61 mmHg, HCO3- 30 mMol/l, BE 2 mMol/l). Allelettrocardiogramma presenza di bradicardia sinusale con QTc nei limiti.
Allecocardiografia viene evidenziato un versamento pericardico postero-mediale e anteriore al ventricolo destro dello spessore di 22 mm (Figura 1 e 2), in assenza di segni di interferenza emodinamica; la volumetria cardiaca, la funzione contrattile biventricolare globale e la flussimetria Doppler appaiono normali.

Figura 1. Ecocardiografia, proiezione dellasse corto (VD: ventricolo destro; VS: ventricolo sinistro; VP: falda di versamento pericardico postero-mediale).

Figura 2. Ecocardiografia, proiezione sottocostale capovolta (VD: ventricolo destro; VS: ventricolo sinistro; VP: falda di versamento pericardico anteriore; AD: atrio destro; AS: atrio sinistro).
VERSAMENTO PERICARDICO E DCA: QUALE RELAZIONE?
- Perché è presente un discreto versamento pericardico?
- È un riscontro frequente nei pazienti con DCA?
- È necessario prendere provvedimenti specifici?
- È indice di gravità di malattia?
Nell87% dei pazienti con diagnosi di DCA sono riscontrabili alterazioni cardiovascolari di varia natura e gravità1,2. Tra le alterazioni più frequenti si trovano: la bradicardia sinusale (come adattamento a uno stato ipometabolico con iperattività vagale iniziale, che esita però in tachicardia a riposo nelle anoressie di lunga durata per disfunzione autonomica e ipovolemia cronica), lipotensione, lallungamento dellintervallo QTc (fisso o esacerbato dallesercizio fisico), il prolasso della valvola mitrale e il versamento pericardico1,2.
Anche a livello strutturale miocardico possono essere presenti alcune alterazioni in corso di malattia: il rigonfiamento e la riduzione dei mitocondri, ledema interstiziale, la deposizione di materiale lipofuscinico o mixoide, la fibrosi e latrofia miofibrillare. Questo porta a una riduzione della massa miocardica, in particolare del ventricolo sinistro (la riduzione dellindice di massa ventricolare correla con il BMI), con riduzione delle dimensioni telesistoliche e telediastoliche1,3.
Per quanto riguarda il versamento pericardico, in diversi studi emerge come né il deficit calorico-proteico né le alterazioni elettrolitiche o della funzione tiroidea siano isolatamente sufficienti a spiegarne la patogenesi3,4.
Nel lavoro di Dokx e coll.1 circa il 22% dei pazienti con diagnosi di anoressia nervosa presentano versamento pericardico, nella maggior parte dei casi di lieve entità (il 65,5% entro 0,8 cm) e senza segni o sintomi correlati.
I pazienti con versamento pericardico appartengono statisticamente alla popolazione più giovane, con BMI inferiore, indice di massa del ventricolo sinistro, frequenza cardiaca e livelli di IGF1 minori, e azotemia aumentata. Nel 34,5% dei pazienti con versamento pericardico (e nel 22% dei casi con anoressia nervosa ma senza versamento) si osserva euthyroid sick syndrome.
Non ci sono invece differenze significative per quel che riguarda la pressione arteriosa e i parametri elettrocardiografici come intervallo QTc e voltaggi. Interessante è osservare come dopo 3 settimane di rialimentazione il versamento non è più riscontrabile nel 32% dei casi1.
La euthyroid sick syndrome consiste in unalterazione del profilo tiroideo, tipica di pazienti con gravi patologie sistemiche o malnutrizione severa, caratterizzata principalmente da una riduzione dei valori di T3, causata da ridotta deiodinazione periferica per alterazioni ormonali, metaboliche e citochiniche complesse. Il quadro si risolve con la normalizzazione delle condizioni di base del paziente5.
Nello studio di Kastner e coll.3 lincidenza di versamento pericardico allinizio del trattamento per anoressia nervosa raggiunge il 35%; anche in questo caso la maggior parte è di entità moderata (2-20 mm), senza significatività emodinamica e senza necessità di trattamento. La presenza di versamento risulta correlata al BMI e alla presenza di euthyroid sick syndrome, con risoluzione nell88% dei casi in seguito a incremento ponderale e normalizzazione di valori sierici di T33,6.
In letteratura nella maggior parte dei casi il versamento pericardico non è emodinamicamente significativo. Raramente sono stati segnalati casi in cui è stata documentata la necessità di arrivare a trattamento invasivo con pericardiocentesi per progressivo peggioramento del versamento con compromissione emodinamica o per franco tamponamento cardiaco7,8.
Lesatta eziopatogenesi non è nota ma è stato evidenziato che, dopo la ripresa dellalimentazione, con incremento ponderale e recupero di valori di T3 normali, in buona parte dei casi si assiste a riduzione o risoluzione del quadro ecocardiografico3,8. Fattori di rischio specifici per la presenza di versamento pericardico sembrano essere: un BMI inferiore a 13,5 kg/m2, un calo ponderale superiore al 25% e valori di IGF1 al di sotto dei 100 ng/ml1.
Nel nostro caso lemogasanalisi dimostrava una lieve acidosi respiratoria. Tale riscontro è relativamente frequente nei pazienti affetti da DCA, correla principalmente con la percentuale di peso perso e può essere considerato un indicatore di gravità di patologia (Box 1)9.
|
Box 1 - ACIDOSI RESPIRATORIA E DISTURBO DELLA CONDOTTA ALIMENTARE
|
|
Nello studio di Kerem e coll.9 è stato evidenziato come lacidosi respiratoria sia unalterazione comune negli adolescenti con DCA e come si osservi un miglioramento con la rialimentazione e il riposo. I meccanismi alla base dellacidosi respiratoria riscontrata in questi pazienti sono unalterazione della forza e della performance dei muscoli respiratori, in particolare del diaframma, e alterazioni del centro del respiro. Il valore di pCO2 al momento del ricovero risulta correlabile alla percentuale di peso perso dal paziente, mentre si è visto che non correla con la durata di malattia né con il BMI. Linsorgenza dellipercapnia nei pazienti con DCA è ritardata sia dallo stato ipometabolico (ridotto consumo di ossigeno e ridotta produzione di CO2) sia dal fatto che richiede un calo della forza muscolare di almeno il 30% del valore predetto per età.
Lipercapnia è quindi un indice di gravità di malattia che merita di essere evidenziato e controllato nel follow-up. Le alterazioni del centro del respiro descritte consistono essenzialmente in una riduzione della capacità di risposta allipercapnia dovuta a unalterazione della dinamica respiratoria (con respiro più lento e superficiale) che è risultata essere proporzionale al deficit ponderale. Con la ripresa dellalimentazione e il riposo rigoroso si assiste a una riduzione dellipertono vagale, a un progressivo aumento del drive respiratorio e a un miglioramento dellipercapnia9. |
Quali implicazioni per la pratica?
La presenza di versamento pericardico è un riscontro piuttosto frequente nei pazienti affetti da anoressia nervosa (22-35%), è generalmente non emodinamicamente significativo e asintomatico, e per questo probabilmente sotto-diagnosticato. Potrebbe essere considerato un parametro utile nel delineare con una maggior completezza il quadro clinico del paziente con DCA al momento della sua presa in carico. Tuttavia in letteratura non vi è accordo sullopportunità che tale indagine rientri a far parte del follow-up di tutti i casi con DCA, salvo che non vi siano indicazioni cliniche. Si tratta infatti di una condizione abitualmente priva di complicanze e di sintomatologia specifica, che non richiede trattamento e che può rientrare con il miglioramento dello stato nutrizionale e delle condizioni generali del paziente.
|
Messaggi chiave
|
|
- Docx MK, Gewillig M, Simons A, et al. Pericardial effusions in adolescent girls with anorexia nervosa: clinical course and risk factors. Eat Disord 2010;18(3):218-25.
- Giovinazzo S, Sukkar SG, Rosa GM, et al. Anorexia nervosa and heart disease: a systematic review. Eat Weight Disord 2019;24(2):199-207.
- Kastner S, Salbach-Andrae H, Renneberg B, Pfeiffer E, Lehmkuhl U, Schmitz L. Echocardiographic findings in adolescents with anorexia nervosa at beginning of treatment and after weight recovery. Eur Child Adolesc Psychiatry 2012;21(1):15-21.
- Frölich J, von Gontard A, Lehmkuhl G, Pfeiffer E, Lehmkuhl U. Pericardial effusions in anorexia nervosa. Eur Child Adolesc Psychiatry 2001;10(1):54-7.
- Ganesan K, Wadud K. Euthyroid sick syndrome. Treasure Island (FL): StatPearls Publishing, 2018.
- Sachs KV, Harnke B, Mehler PS, Krantz MJ. Cardiovascular complications of anorexia nervosa: a systematic review. Int J Eat Disord 2016;49(3):238-48.
- Polli N, Blengino S, Moro M, Zappulli D, Scacchi M, Cavagnini F. Pericardial effusion requiring pericardiocentesis in a girl with anorexia nervosa. Int J Eat Disord 2006;39(7):609-11.
- Kircher JN, Park MH, Cheezum MK, et al. Cardiac tamponade in association with anorexia nervosa: a case report and review of the literature. Cardiol J 2012;19(6):635-8.
- Kerem NC, Riskin A, Averin E, Srugo I, Kugelman A. Respiratory acidosis in adolescents with anorexia nervosa hospitalized for medical stabilization: a retrospective study. Int J Eat Disord 2012;45(1):125-30.
Vuoi citare questo contributo?
