Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Gennaio 2008 - Volume XI - numero 1
M&B Pagine Elettroniche
Contributi Originali - Casi contributivi
Linfoadenite
laterocervicale tubercolare: terapia medica, chirurgica ed effetti
paradossi
Clinica
Pediatrica, IRCCS Burlo Garofolo, Trieste
1Unità
Operativa di Pediatria, Azienda Ospedaliera
Bianchi-Melacrino-Morelli, Reggio Calabria
2Dipartimento
di Chirurgia Pediatrica, IRCCS Burlo Garofolo, Trieste
3Settore
di Microbiologia Polmonare, Ospedale di Cattinara, Trieste
Indirizzo
per corrispondenza: tornese@burlo.trieste.it
Laterocervical tubercular lymphadenitis: medical tratment, surgery and paradoxical upgrading reaction
Key
words
Tuberculosis;
Laterocervical lymphadenitis; Paradoxical upgrading reaction;
Atypical
Summary
We
report a case of a 1-year-old girl with persistent fever and
enlargement of laterocervical lymph nodes on the left side,
fluctuant and with erythematous overlying skin. A positive
Mantoux skin test first (induration of 20 mm in 72 hours) and
then the DNA amplification by polymerase chain reaction (PCR) and
the culture confirmed the diagnosis of Mycobacterium tuberculosis
complex, in particular M. bovis. Nonetheless, after 1 month of
standard mycobacterial regimen (isoniazid, rimpaficin,
ethambutol, pyrazinamide), she developed new lymph nodes on the
same and on the opposite side, apart from the residual ones. She
underwent surgery three times (excision of a lymph node, incision
and drainage of the others) for the definitive diagnosis and for
the excessive enlargement of the nodes with risk of compression
of underlying structures and diffusion. A drug resistance was
ruled out by antibiogram. Paradoxical upgrading reaction (PUR) to
the therapy offer a plausible explanation for this phenomenon,
and this is supported by a prompt answer to steroids. |
Ines è
una bambina di 1 anno in ottima salute, che viene ricoverata per la
comparsa di febbre persistente (38-5-39°C) con tumefazione
linfonodale sottomandibolare sinistra. Questa tumefazione risulta
fluttuante, di aspetto colliquativo, e la cute sovrastante è
eritemato-violacea. In quanto linfoadenopatia asimmetrica con aspetti
di colliquazione, e soprattutto per il caratteristico eritema
roseo-violaceo, viene eseguita subito una introdermoreazione di
Mantoux che risulta francamente positiva (già a 12 h 20 mm di
infiltrato ed eritema - a 72 h 20 mm di indurimento e 30 mm di
eritema). Gli esami di laboratorio mostrano una leucocitosi
linfomonocitaria (GB 22.950/mm3 - L 8721/mm3 -
M 2226/mm3), lieve anemia (Hb 9,3 g/dl), indici di flogosi
elevati (VES 84 mm/h, PCR 4.2 mg/dl). L'RX torace esclude la
presenza di alterazioni parenchimali focali. Non sono evidenziabili
altre localizzazioni dell'infezione tubercolare. Gli anticorpi
anti-bartonella, anti-EBV, anti-toxoplasma risultano negativi, mentre
gli anticorpi anti-CMV sono positivi.
Le
caratteristiche della linfoadenite erano fortemente indicative per
una forma da micobatteri, tubercolare (MBT) (più rara) o non
tubercolare (MNTB) (relativamente molto più frequente). La
forte positività della Mantoux ha fatto pensare che si potesse
trattare di una forma da MBT. E' stata pertanto iniziata la terapia
medica standard per adenite tubercolare con quattro farmaci:
isoniazide (12,5 mg/kg in unica somministrazione), rifampicina (10
mg/die in 2 somministrazioni), etambutolo (12,5 mg/kg in 2
somministrazioni), pirazinamide (30 mg/die in unica
somministrazione).
Vi è
stata un'iniziale remissione della febbre, un miglioramento dei
parametri di laboratorio e delle condizioni generali, mentre non si
sono modificate le caratteristiche del linfonodo interessato. Vista
la persistenza della tumefazione con tendenza ad un'iniziale
colliquazione si è deciso di eseguire l'incisione e il
drenaggio della tumefazione linfonodale; il materiale ottenuto ha
confermato, con l'amplificazione del DNA con PCR la presenza di
micobatteri appartenenti al complesso Mycobacterium tuberculosis
(MTB). La bambina è stata dimessa con l'indicazione di
proseguire la terapia con i quattro farmaci.
A
domicilio dopo pochi giorni vi è la comparsa di una
tumefazione anche nei linfonodi sottomandibolari controlaterali: a
sinistra la bambina presenta un pacchetto linfonodale
angolo-sottomandibolare con cute sovrastante eritemato-violacea e
tramite fistoloso nel punto in cui era stata drenata (Figura 1);
a destra si evidenzia una tumefazione di circa 4 cm con cute
eritemato-violacea (Figura 2).
Si decide
per il ricovero. Gli esami mostrano ancora una linfomonocitosi, Hb 10
g/dl, anticorpi anti-CMV, IgG positivi e IgM negativi. La ricerca
dell'antigene pp65 del CMV con immunofluorescenza indiretta risulta
positiva, ma a bassa carica (infezione non attiva). Viruria per CMV
negativa. Le indagini rivolte ad escludere una condizione di
immunodeficienza risultano negative: non vi è linfopenia, le
immunoglobuline risultano nella norma così come le
sottopopolazioni linfocitarie; viene negata l'infezione da HIV.
Viene
aggiunta in terapia la clindamicina (per supposta sovrainfezione
batterica) e il cortisone per 10 giorni e si assiste ad una chiara
riduzione di entrambe le tumefazioni. Viene proseguita la terapia
antitubercolare.
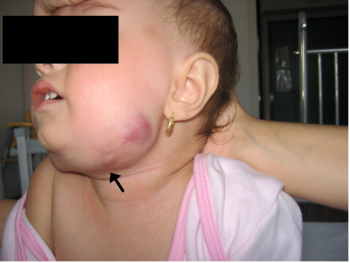
Figura
1. La freccia indica la sede del primo linfonodo ingrandito dov'è
visibile il tramite fistoloso nel punto di drenaggio; subito sopra il
pacchetto linfonodale angolo-sottomandibolare fluttuante con cute
sovrastante rosso-lilla comparso a circa 1 mese dall'avvio
della quadruplice terapia antitubercolare.
Dopo
circa 3 settimane Ines ha di nuovo la febbre e la ricomparsa delle
tumefazioni linfonodali bilateralmente, con alterazione della cute
sovrastante, di nuovo con aumento degli indici di flogosi. Viene
nuovamente ricoverata.
Nell'ipotesi
di una farmacoresistenza del MTB è stata aggiunta in terapia
la ciprofloxacina (25 mg/kg/die). L'ecografia evidenzia in sede
laterocervicale bilateralmente multiple grossolane tumefazioni
linfonodali, rotondeggianti, ipoecogene, alcune delle quali con
aspetti colliquativi nel contesto; le più superficiali (con
livello ipo/iperecogeno nel contesto) superano la fascia cervicale
portandosi nel tessuto sottocutaneo; il tessuto sottocutaneo presenta
diffusa disomogeneità, a margini sfumati, in prossimità
delle tumefazioni linfonodali, in particolare nei settori più
anteriori e craniali.
La
mancata risposta alla terapia medica, il quadro ecografico e
l'obiettività eclatante, con tumefazioni che aumentano
giornalmente di dimensioni e la cui cute sovrastante tende alla
fistolizzazione imminente rendono obbligatoria l'opzione
chirurgica. All'incisione vi è fuoriuscita di abbondante
materiale necrotico e caseoso; viene asportato un linfonodo
sottomandibolare sinistro; le strutture anatomiche risultano però
completamente sovvertite e non pare opportuno procedere
all'asportazione di ulteriori linfonodi, vista la difficoltà
a distinguere le strutture anatomiche e l'alto rischio di lesione
delle strutture nervose. Viene posizionato drenaggio dal quale
vengono effettuati lavaggi con rifamicina locale.
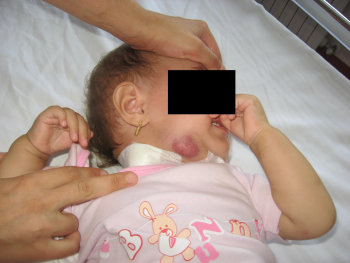
Figura
2. Tumefazione fluttuante di circa 4 cm con cute
eritemato-violacea comparsa in sede controlaterale a circa un mese
dall'inizio della quadruplice terapia antitubercolare.
L'esame
istologico condotto sul linfonodo sottomandibolare sinistro ha
indicato una linfoadenite cronica granulomatosa necrotizzante
polifocale a impronta gigantocellulare con fenomeni di flogosi dei
tessuti molli circostanti; i test immunoistochimici per
l'evidenziazione di bacilli alcool-acido resistenti sono risultati
positivi (positività focale); negativa, invece, la ricerca di
anaerobi sull'essudato. La PCR ha confermato trattarsi di un
micobatterio tubercolare.
L'esame
colturale con relativo antibiogramma ha messo in evidenza un
Mycobacterium tuberculosis complex con resistenza alla sola
pirazinamide (quindi NON multiresistente) e che ai test biochimici è
risultato essere un Mycobacterium bovis.
Nei
giorni successivi Ines viene sottoposta ad altri 2 interventi
chirurgici di pulizia e drenaggio, sempre per l'espansione lenta ma
progressiva di nuove tumefazioni ed la tendenza alla fistolizzazione
spontanea. Nell'ipotesi di una reazione paradossa di aumento (PUR)
ha iniziato terapia con Prednisone (1 mg/kg/die) con regressione
totale delle tumefazioni residue e nessuna tendenza alla
fistolizzazione spontanea.
Ines ha
sospeso la terapia con ciprofloxacina e a 2 mesi dall'inizio della
quadruplice terapia ha interrotto la somministrazione di pirazinamide
(comunque non efficace) ed etambutolo, mentre ha proseguito con
isoniazide e rifampicina per un periodo complessivo di 6 mesi.
La
tubercolosi dei linfonodi superficiali (scrofola) è la forma
più frequente (70%) di TBC extrapolmonare nei bambini. Un
interessamento dei linfonodi superficiali laterocervicali,
consensuale o da diffusione retrograda, si può avere solo
nelle forme severe di infezione tubercolare ed è rarissimo
nella nostra pratica comune, mentre nei Paesi in via di sviluppo
(dove la carica infettante è molto maggiore, le disseminazioni
bacillari, anche discrete, sono comuni, e l'interessamento
linfonodale ilomediastinico della tubercolosi primaria può
essere massivo) la presenza di una tumefazione linfonodale
laterocervicale è considerata già clinicamente
suggestiva di tubercolosi.
Una
localizzazione primaria ai linfonodi superficiali (sottomandibolari o
laterocervicali, solitamente) con tendenza alla suppurazione si può
invece avere per la varietà bovina del Mycobacterium
tubercolosis, ovvero il Mycobacterium bovis, storicamente
causata dall'assunzione di latte vaccino non pastorizzato infetto.
Anche questa forma è ormai molto rara nella nostra realtà
per la diffusione della pratica vaccinale degli animali da latte.
I
micobatteri più spesso in causa nelle adeniti superficiali
sono invece i micobatteri atipici o non tubercolari (M. kansasii,
M. avium, M. scrofulaceum, M. marinum
).
Ci siamo
posti alcune domande sui problemi che questo caso insolito ci
ha presentato.
1.
Si tratta di un micobatterio tipico o atipico?
In
presenza di una linfoadenite monolaterale suppurativa con aspetto
cutaneo rosso-violaceo, in termini di frequenza, l'eziologia da
micobatterio atipico (MNTB) era senza dubbio la prima ipotesi da
prendere in considerazione (Box 1) e in tal caso il
trattamento indicato sarebbe stato chirurgico tout court e/o
associato a terapia medica specifica1,2. Ma la forte
positività della Mantoux (20 mm di indurimento e 30 di
eritema) mettevano fortemente in dubbio l'eziologia da MNTB.
L'intradermoreazione con PPD tubercolinica rimane il test più
sensibile (sebbene poco specifico) per ricercare un'infezione
tubercolare, soprattutto nei pazienti immunocompetenti e non
vaccinati con BCG. Solitamente si considera che la PPD tubercolinica
dia risultati negativi o debolmente positivi nei casi di infezione da
MNTB, e invece francamente positivi nei casi di infezione da MTB3.
Nei casi dubbi, è possibile utilizzare anche PPD specifiche
per i MNTB più comuni, ma nella pratica comune questi sono
poco utilizzati perché molto costosi e di difficile
reperibilità.
Ovviamente
la diagnosi di certezza si può avere soltanto ricercando il
micobatterio sul materiale ottenuto per puntura del linfonodo o con
la classica coltura (che però ha per contro una latenza di
risposta incompatibile con una terapia pronta ed efficace, dovuta ad
una crescita del micobatterio che può impiegare fino a 8
settimane) oppure con DNA espanso mediante PCR e valutato con sonda
DNA (con risposta molto rapida)4. Entrambe queste analisi
condotte nel seguito della storia hanno definitivamente appurato che
l'agente in questione era un micobatterio tubercolare, appartenente
al complesso del Mycobacterium tuberculosis5
(Tabella I).
Nell'ambito
delle linfoadenopatie asimmetriche, caratterizzate in ogni
caso da qualche elemento flogistico, è utile distinguere
nettamente 2 forme:
Nella
pratica comune per dirimere il dubbio diagnostico si eseguono
l'intradermoreazione di Mantoux e il dosaggio degli anticorpi
anti-Bartonella.
L'intradermoreazione
con la PPD tubercolinica dà risultati negativi o debolmente
positivi nei casi di infezione da MNTB, francamente positivi nei
casi di infezione da MTB. Sono disponibili anche PPD specifiche
per i MNTB più comuni, e sarebbe conveniente testare le
diverse PPD valutandone comparativamente il grado di positività
(un certo grado di cross-reattività tra micobatteri è
in genere presente); nella pratica comune le PPD per MNTB sono
molto costose e di difficile reperimento.
In
caso di forte positività della Mantoux, quindi, si
propenderà per un'adenite tubercolare ed è
indispensabile eseguire l' RX del torace.
Se
la Mantoux è dubbia o debolmente positiva, bisogna
sospettare una forma da MBNT. Se la Mantoux è negativa, può
essere ancora un'adenite da MNTB (testare se possibile la PPD
NTB), ma anche una malattia da graffio di gatto (dosare anticorpi
anti-Bartonella) o una toxoplasmosi (sebbene questa non presenti
segni flogistici; dosare anticorpi anti-Toxoplasma). Una diagnosi
differenziale più sicura tra MTB e MNTB può essere
fatta su materiale ottenuto per puntura del linfonodo sul DNA
espanso mediante PCR e valutato con sonda DNA.
Nell'adenite
da Bartonella, il trattamento d'elezione è
l'attesa e il trattamento antibiotico (rifampicina,
azitromicina, trimetoprim-sulfamide), mentre in quella da
micobatteri l'intervento d'elezione è la rimozione
chirurgica della ghiandola.
Nell'adenite
da MNTB è conveniente asportare il linfonodo prima della
colliquazione: l'intervento radicale è curativo nel 90%
dei casi, mentre l'incisione e il drenaggio danno luogo a
recidiva e a cicatrici disestetiche. La terapia antibiotica è
da riservare ai casi in cui l'intervento chirurgico non è
stato radicale, ovvero nei casi in cui l'essudato è
uscito dalla capsula linfonodale prima o durante l'intervento.
Di regola i MNTB sono resistenti all'isoniazide; il trattamento
con farmaci - quando indicato - prevede diversi schemi terapeutici
a seconda anche del tipo di MNTB isolato e va mantenuto per alcuni
mesi. Solitamente lo schema terapeutico convenzionale, soprattutto
se si tratta di un M. avium complex, è quello di
associare la claritromicina o l'azitromicina con etambutolo e
rifampicina o rifabutina. |
Box
1. Linfoadenopatie asimmetriche con colliquazione |
Al
complesso Mycobacterium tuberculosis appartengono quattro
specie:
-
M. tuberculosis (o M. hominis)
-
M. bovis
-
M. africanum
-
M. microti
Mentre
le prime tre specie sono patogene per l'uomo (ma il M.
africanum viene isolato soltanto in alcuni Paesi dell'Africa
centrale), l'ultima è patogena esclusivamente per i
roditori. |
Tabella
I. Complesso Mycobacterium tuberculosis |
2.
Come spiegare l'aumento delle tumefazioni e l'inefficacia della
terapia?
L'aspetto
più preoccupante della storia di Ines era la persistenza delle
tumefazioni e addirittura il peggioramento (con comparsa in sede
controlaterale ed aumento volumetrico delle tumefazioni) nonostante
la terapia antitubercolare con 4 farmaci, regolarmente eseguita.
Il primo
pensiero è stato quello di una possibile resistenza ai farmaci
(si definisce multiresistente un MTB resistente sia all'isoniazide
che alla rifampicina). Questa ipotesi (formalmente esclusa solo dopo
molto tempo a causa dei tempi tecnici della coltura e
dell'antibiogramma) ci era apparsa poco verosimile per diversi
motivi:
- a 3 settimane di distanza il laboratorio di microbiologia polmonare nel quale veniva condotta la coltura ci comunicava che il MTB non cresceva; una delle spiegazioni più plausibili era che la terapia condotta (già da quasi 2 mesi al tempo del prelievo del campione) fosse appunto efficace e che pertanto la crescita del MTB risultasse inibita;
- la piccola non aveva fattori di rischio per lo sviluppo di resistenza ai farmaci6 (Tabella II).
Da
voce bibliografica 6 |
Tabella
II. Fattori di rischio per la farmacoresistenza |
La
spiegazione unificante è stata ritrovata nella cosiddetta
reazione paradossa di aumento (PUR, Paradoxical Upgrading
Reaction)7, una reazione descritta nel 20-25% dei casi
e che consiste in un peggioramento delle lesioni preesistenti o lo
sviluppo di nuove lesioni in pazienti che hanno ricevuto terapia
antitubercolare per almeno 10 giorni; questa reazione inizia spesso
dopo circa 6-7 settimane di trattamento e dura per circa 2 mesi,
sebbene esista un'ampia variabilità.
La PUR
non è indice di scarsa efficacia terapeutica; l'ipotesi
patogenetica più accreditata è che ci sia un'eccessiva
risposta infiammatoria nel contesto della risposta immunitaria e
un'incrementata esposizione ad un antigene dopo l'inizio della
terapia. Il MTB ha un numero elevato di antigenti ricchi di lipidi
nella sua parete cellulare (lipoarabinomannano, LPS
) che stimolano
la risposta dei monociti, responsabili di questa eccessiva risposta,
di fatto infiammatoria.
Rispetto
all'ipotesi di PUR si è deciso di avviare trattamento con
prednisone per os. Le segnalazioni in letteratura dell'uso degli
steroidi nella PUR sono limitate e quasi sempre aneddotiche8.
La terapia corticosteroidea è formalmente raccomandata solo
per la cura della TBC meningea e pericardica; ciò nonostante
gli steroidi in alcune linfoadeniti da MTB possono essere efficaci,
inducendo una risposta così evidente da evitare l'intervento
chirurgico che solitamente è obbligatorio in molti casi di
scrofola.
Nella
storia di Ines, l'unico periodo in cui vi era stata una riduzione
delle tumefazioni era coinciso con i dieci giorni di trattamento
corticosteroideo. Si era deciso di non proseguire la terapia con lo
steroide per la concomitanza con gli interventi chirurgici e per la
positività al CMV (fattore confondente), ma al terzo drenaggio
chirurgico il prednisone è stato di nuovo riproposto con
l'evidenza (non riteniamo casuale) di una pronta e definitiva
riduzione delle tumefazioni. La risposta allo steroide, in 2 distinte
occasioni, fa ipotizzare che la PUR possa essere in parte
responsabile della persistenza e del peggioramento delle tumefazioni,
nonostante la terapia medica e chirurgica.
3.
È stata adeguata la terapia medica?
Secondo
le più recenti linee guida (LG) per la cura della TBC6
(Tabella III) anche il trattamento della linfoadenite
tubercolare và eseguito per un periodo complessivo di 6 mesi:
con 4 farmaci (isoniazide + rifampicina + etambutolo + pirazinamide)
per 2 mesi e 2 farmaci (isoniazide + rifampicina) per altri 4 mesi,
con somministrazione quotidiana. Il trattamento deve comunque essere
sospeso alla fine del regime indicato, senza considerare la presenza
di nuove tumefazioni linfonodali, tumefazioni residue o tratti
fistolosi. Il trattamento è inoltre richiesto anche in caso di
rimozione chirurgica.
Un
fattore importante da valutare attentamente per evitare la comparsa
di farmacoresistenza è comunque la compliance al
trattamento, che nel nostro caso sembrava adeguata.
L'utilizzo
della Ciprofloxacina a un certo punto della storia di Ines (prima
ancora di avere le conferme definitive dall'esame colturale e dai
risultati sulla farmacoresistenza), per le ragioni dette è
risultato di fatto inutile.
Alla
terapia antibiotica è stata aggiunta anche la vitamina D
(Calcifediolo 25 μg/die) la quale, pur non avendo azione
antimicobattericida diretta, sembra, da evidenze più di
laboratorio che cliniche, modulare la risposta immunitaria
all'infezione da MTB e migliorare l'efficacia della terapia9.
Quanto
all'utilizzo dell'interferon-γ10, le segnalazioni in
letteratura sono ancora poche e non conclusive, e un suo utilizzo si
sarebbe potuto prendere in considerazione soltanto nel caso di una
multi-farmacoresistenza che, come abbiamo già sottolineato,
appariva poco probabile e che è stata poi esclusa.
Per
i pazienti con tubercolosi attiva dei linfonodi periferici,
il trattamento di prima scelta dovrebbe:
Da
voce bibliografica 6. |
Tabella
III. Trattamento della linfoadenite da MBT |
4.
La chirurgia è necessaria?
La
terapia chirurgica è sempre necessaria nei casi di
linfoadenite da MNTB (con asportazione completa dei linfonodi),
mentre nei casi di linfoadenite da MTB le indicazioni riportate nelle
LG sono più controverse11. L'escissione precoce
di tutti i linfonodi infatti può prevenire il drenaggio
spontaneo e la formazione di fistole e cheloidi, e assicurerebbe un
risultato estetico eccellente, mentre una resezione incompleta o
l'incisione e il drenaggio spesso non hanno un buon esito e la
formazione di tratti fistolosi nelle infezioni tubercolari deve
essere attentamente considerata quando si vuole utilizzare la
chirurgia per la diagnostica. Il trattamento chirurgico, nei casi
tardivi, sembra quindi non aggiungere beneficio alla sola
terapia medica, fatta eccezione per i casi (non infrequenti) in cui
vi è la persistenza della/e tumefazioni linfonodali, con
tendenza alla colliquazione, nonostante la terapia medica
correttamente eseguita12.
Nel
nostro caso abbiamo fatto ricorso alla chirurgia sia per una
definizione diagnostica definitiva e per la possibilità di
eseguire un antibiogramma che verificasse la sensibilità al
trattamento antitubercolare, sia per l'evolutività delle
tumefazioni con tendenza alla colliquazione, con possibile
compressione e diffusione dell'infezione nei piani sottostanti.
D'altra parte, la chirurgia totale non è stata possibile per
il sovvertimento delle strutture anatomiche che era evidente nel
nostro caso già nelle fasi iniziali della colliquazione.
5.
Da chi ha contratto l'infezione?
La
sorgente dell'infezione viene identificata soltanto per la metà
dei bambini con linfoadenite tubercolare13. Non vi sarebbe
nell'anamnesi l'assunzione di latte vaccino non pastorizzato.
I
genitori di Ines sono rumeni e vivono da 4 anni in Italia. La loro
famiglia è spesso in contatto con persone provenienti dalla
Romania, dove la tubercolosi ha un'incidenza maggiore rispetto
all'Italia.
La madre
riferiva di essere stata vaccinata per la TBC. L'RX torace è
risultato negativo, mentre la Mantoux ha evidenziato un infiltrato di
15 mm. Ha eseguito la coltura dell'espettorato per ricerca del
bacillo di Koch con risultato negativo. Prima ancora di avere il
risultato definitivo della coltura della figlia che avrebbe
evidenziato l'isolamento di un Mycobatterium bovis, abbiamo
ritenuto opportuno effettuare nella madre un test con QuantiFERON-TB
che si basa sull'identificazione dell'interferon γ prodotto solo
dai linfociti di soggetti infetti e che può far fare diagnosi
nell'infezione tubercolare latente14. Anche questo test è
risultato negativo.
Il padre
sarebbe Mantoux positivo, ma con una positività molto minore
rispetto alla moglie, indicando una verosimile reazione da
vaccinazione pregressa.
6.
Esiste una condizione di immunodeficienza di base?
La
compresenza di infezione tubercolare e di positività
all'antigenemia per CMV, e la presenza della stessa PUR15
avevano fatto sospettare un deficit di immunità. Infatti la
PUR e l'associazione di TBC e CMV sono state descritte soprattutto
in soggetti immunodeficienti (con infezione da HIV in particolare).
Tuttavia, come detto, gli esami condotti (formula leucocitaria,
sottopopolazioni linfocitarie, anticorpi anti-HIV, HIV-RNA) sono
risultati negativi. La bambina inoltre ha sempre goduto di ottima
salute prima di questo episodio.
Peraltro
risulta ipotizzabile (sebbene a fini puramente speculativi, perché
non verificabile) che l'infezione citomegalica abbia potuto
stabilire una situazione di relativo immunodeficit tale da rendere
possibile l'infezione tubercolare, o viceversa che l'infezione
tubercolare abbia riattivato quella citomegalica, a carica non
infettante.
Abbiamo
dosato l'IFNγ e l'IL-12 in riferimento a un possibile quanto
raro deficit dell'immunità IFNγ-mediata (difetto di
recettore B1 per l'interleukina 12, difetto totale o parziale del
recettore 1 dell IFNγ
) che potrebbe sottendere un'evoluzione
così prolungata della malattia tubercolare, e potrebbe essere
coinvolto nell'infezione da CMV, con risultati negativi.
Un caso
come quello di Ines ha posto delle difficoltà nella gestione
di una malattia rara da noi, ma ancora molto frequente (quotidiana)
nei PVS. La scrofola di fatto è una malattia che sino a
qualche decennio fa era ben conosciuta e di cui si conosceva bene
l'evoluzione: lunga, con una risposta alla terapia medica non
sempre soddisfacente, con tendenza alla fistolizzazione spontanea e
con necessità di terapia chirurgica, non sempre risolutiva. La
nostra perplessità iniziale era che si potesse trattare
davvero di una forma da MBT e, quella ancora maggiore, era che non vi
fosse una risposta clinica risolutiva con il trattamento
antitubercolare correttamente iniziato prima ancora di avere una
conferma dalla PCR (e poi dalla coltura). Ci si attendeva molto dalla
terapia chirurgica che tuttavia, come spesso capita, non poteva
essere risolutiva e che non sempre (a differenza delle linfadeniti da
MBNT) viene consigliata come opzione terapeutica di prima istanza. La
rarità nella rarità è stata l'evidenza che
esistono casi di linfoadenite da MBT che possono presentare un
peggioramento clinico (aumento delle dimensioni della linfoadenite
con eventuale comparsa in altre sedi) con l'inizio della terapia
antitubercolare (circa ¼ dei casi). Si tratta di una reazione
paradossa indicata con la sigla PUR che, se non conosciuta, può
creare (come nel caso di Ines) preoccupazione e a volte una inutile
intensificazione della terapia antitubercolare pensando a forme di
MBT farmacoresistenti. La terapia cortisonica, anche se discussa, può
essere, in questi casi, considerata come una possibile opzione. Nel
caso di Ines la risposta al cortisone è stata in due occasioni
molto positiva, portando, nel secondo caso (in associazione con il
terzo drenaggio chirurgico) a una risoluzione completa della
linfoadenite.
- Massei F, Nardi M, Baglioni C, Favre C, Massimeti M, Macchia P. Linfoadeniti da micobatteri non tubercolari. Medico e Bambino 1999;18:95-101.
- American Academy of Pediatrics, Red Book: 2006 Report of the Committee on Infectious Diseases, 27th ed., Elk Grove Village, IL, American Academy of Pediatrics 2006:702-3.
- American Academy of Pediatrics Committee on Infectious Diseases. Update on tuberculosis skin testing of children. Pediatrics 1996;97(2):282-4.
- Pahwa R, Hedau S, Jain S, Jain N, Arora VM, Kumar N, Das BC. Assessment of possible tuberculous lymphadenopathy by PCR compared to non-molecular methods. J Med Microbiol 2005;54(Pt 9):873-8.
- Centers of Disease Control and Prevention. Core curriculum on tuberculosis: what a clinician should know. 4th ed- Atlanta. US Dept of Health and Human Services, 2000.
- National Collaborating Centre for Chronic Conditions. Tuberculosis: clinical diagnosis and management of tuberculosis, and measures for its preventions and control. Royal College of Physicians, London 2006.
- Hawkey CR, Yap T, Pereira J, Moore DA, Davidson RN, Pasvol G, Kon OM, Wall RA, Wilkinson RJ. Characterization and management of Paradoxical Upgrading Reactions in HIV-Uninfected Patients with lymph node tuberculosis. Clin Infect Dis 2005;40(9):1368-71.
- Garcia Vidal C, Rodríguez Fernández S, Martínez Lacasa J, Salavert M, Vidal R, Rodríguez Carballeira M, Garau J. Paradoxical response to antituberculous therapy in Infliximab-treated patients with disseminated tuberculosis. Clin Infect Dis 2005;40:756-9.
- Martineau AR, Honecker FU, Wilkinson RJ, Griffiths CJ. Vitamin D in the treatment of pulmonary tuberculosis. J Steroid Biochem Mol Biol 2007;103(3-5):793-8.
- Reljic R. IFN-gamma therapy of tuberculosis and related infections. J Interferon Cytokine Res. 2007;27(5):353-64.
- Spyridis P, Maltezou HC, Hantzakos A, Scondras C, Kafetzis DA. Mycobacterial cervical lymphadenitis in children: clinical and laboratory factors of importance for differential diagnosis. Scand J Infect Dis 2001;33(5):362-6.
- Joint Tuberculosis Committee of the British Thoracic Society. Chemotherapy and management of tuberculosis in the United Kingdom: recommendations 1998. Thorax 1998;53(7):536-48.
- Marais BJ, Wright CA, Schaaf HS, Gie RP, Hesseling AC, Enarson DA, Beyers N. Tuberculous lymphadenitis as a cause of persistent cervical lymphadenopathy in children from a tuberculosis-endemic area. Pediatr Infect Dis J 2006;25(2):142-6.
- Detjen AK, Keil T, Roll S, Hauer B, Mauch H, Wahn U, Magdorf K. Interferon-gamma release assays improve the diagnosis of tuberculosis and nontuberculous mycobacterial disease in children in a country with a low incidence of tuberculosis. Clin Infect Dis 2007;45(3):322-8.
- Orlovic D, Smego RA Jr. Paradoxical tuberculous reactions in HIV-infected patients. Int J Tuberc Lung Dis. 2001;5(4):370-5.
Vuoi citare questo contributo?
