Rivista di formazione e aggiornamento di pediatri e medici operanti sul territorio e in ospedale. Fondata nel 1982, in collaborazione con l'Associazione Culturale Pediatri.
Aprile 2004 - Volume VII - numero 4
M&B Pagine Elettroniche
Appunti di Terapia
Uso di
antibiotici e resistenza batterica in Danimarca
In
Danimarca opera il DANMAP (Danish Integrated Antimocrobial Resistance
Monitoring and Research Programme) che pubblica un rapporto annuale
sul consumo di antibiotici in quel Paese e sullo sviluppo di
resistenza nei batteri, secondo colture eseguite nel bestiame, negli
alimenti e nell'uomo. Di recente è stato pubblicato il
rapporto per il 2002 (Muscat M, Müller-Pebody B, Monnet DL et
al., Eurosurveillance 2004/040318;http://www.eurosurveillance.org
).
In Danimarca (5.330.020 abitanti, stima nel 2000) nel 2002, in confronto al 2001 il consumo di antibiotici è cresciuto di poco: da 96.202 chili del 2001 a 97.068 chili del 2002. Tuttavia sono stati notati dei cambiamenti nelle classi di antibiotici usati: i chinolonici per esempio sono stati molto meno usati negli animali, in seguito alle restrizioni imposte dal Danish Veterinariy and Food
Administration.
Il consumo totale di antimicrobici negli umani raggiunse le 13,3 Defined Daily Dosi (DDD) per 1.000 abitanti per giorno, con un aumento del 3,2% in confronto al 2001. Le penicilline beta-lattamasi sensibili e quelle beta-lattamasi resistenti furono responsabili di più del 50% di questo
aumento.
In Danimarca (5.330.020 abitanti, stima nel 2000) nel 2002, in confronto al 2001 il consumo di antibiotici è cresciuto di poco: da 96.202 chili del 2001 a 97.068 chili del 2002. Tuttavia sono stati notati dei cambiamenti nelle classi di antibiotici usati: i chinolonici per esempio sono stati molto meno usati negli animali, in seguito alle restrizioni imposte dal Danish Veterinariy and Food
Administration.
Il consumo totale di antimicrobici negli umani raggiunse le 13,3 Defined Daily Dosi (DDD) per 1.000 abitanti per giorno, con un aumento del 3,2% in confronto al 2001. Le penicilline beta-lattamasi sensibili e quelle beta-lattamasi resistenti furono responsabili di più del 50% di questo
aumento.
Il
consumo di antibiotici in ospedale è aumentato stabilmente dal
1997 (51,6 DDD per 100 letti al giorno nel 2002). Vi fu un aumento
nella prescrizione di alcuni gruppi specifici di antibiotici, cioè
cefalosporine, fluorochinoloni e combinazioni di penicillina con
beta-lattamasi inibitori. L'uso di questi 3 gruppi rappresenta
circa il 35% dell'aumento riscontrato fra il 1997 e il
2002.
Resistenza ai chinolinici (acido nalidixico) venne riscontrata a carico della Salmonella enteritides sia nelle aree di produzione delle uova, sia nelle colture degli umani che avevano mangiato uova crude: la percentuale di salmonelle resistenti è aumentata del 28% nel 2002. Un aumento della resistenza ai chinolonici è stata trovata anche per il Campylobacter jejumi (79%) e per la Salmonella typhimurium (9%). Va ricordato che la maggioranza delle infezioni intestinali negli umani non richiede l'uso di antibiotici.
Per quanto riguarda la infezioni delle vie urinarie, è stato osservato che la resistenza dell'Escherichia coli all'ampicillina e al sulfametizolo è presente solo nel 20% delle infezioni non complicate, ma sale al 35-40% in quelle complicate e al 47% di quelle acquisite in ospedale.
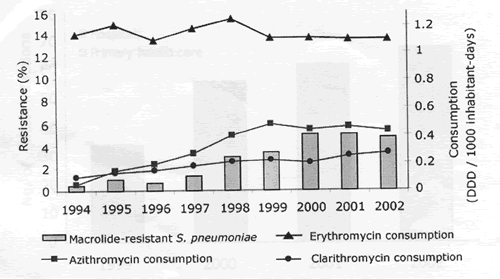
La resistenza ai macrolidi delloStreptococcus pneumoniae isolato dal sangue o dal liquor, fu del 4,7% nel 2002; la resistenza alla penicillina fu solo del 2,4% nel 2002. Complessivamente la resistenza dello pneumococco ai macrolidi fu del 14%, invariata negli ultimi anni, nonostante un lieve aumento nel consumo della claritromicina (vedi figura 1).
Negli ultimi 20 anni, la meticillino-resistenza venne riscontrata in meno dell'1% degli stafilococchi aurei isolati dal sangue: in una buona parte dei casi questi ceppi erano stati acquisiti fuori dalla Danimarca.
E' evidente da questi dati che l'uso giudizioso degli antibiotici è importante per prevenire l'insorgenza della resistenza batterica. Va limitato soprattutto l'uso di antibiotici a largo spettro, da usare soltanto nei pazienti per i quali essi risultino essenziali. Dosi piene e per brevi periodi sono meglio di dosi basse e per molto tempo. La sorveglianza del consumo di antibiotici e della resistenza è uno strumento indispensabile per identificare nuovi problemi di resistenza e per monitorare l'effetto degli interventi.
Non vi è dubbio che la disponibilità anche in Italia di dati simili, riferiti a tutto il territorio nazionale, potrebbe avere un'influenza favorevole sull'uso giudizioso degli antibiotici sia in pediatria sia nella medicina dell'adulto.
Resistenza ai chinolinici (acido nalidixico) venne riscontrata a carico della Salmonella enteritides sia nelle aree di produzione delle uova, sia nelle colture degli umani che avevano mangiato uova crude: la percentuale di salmonelle resistenti è aumentata del 28% nel 2002. Un aumento della resistenza ai chinolonici è stata trovata anche per il Campylobacter jejumi (79%) e per la Salmonella typhimurium (9%). Va ricordato che la maggioranza delle infezioni intestinali negli umani non richiede l'uso di antibiotici.
Per quanto riguarda la infezioni delle vie urinarie, è stato osservato che la resistenza dell'Escherichia coli all'ampicillina e al sulfametizolo è presente solo nel 20% delle infezioni non complicate, ma sale al 35-40% in quelle complicate e al 47% di quelle acquisite in ospedale.
La resistenza ai macrolidi delloStreptococcus pneumoniae isolato dal sangue o dal liquor, fu del 4,7% nel 2002; la resistenza alla penicillina fu solo del 2,4% nel 2002. Complessivamente la resistenza dello pneumococco ai macrolidi fu del 14%, invariata negli ultimi anni, nonostante un lieve aumento nel consumo della claritromicina (vedi figura 1).
Negli ultimi 20 anni, la meticillino-resistenza venne riscontrata in meno dell'1% degli stafilococchi aurei isolati dal sangue: in una buona parte dei casi questi ceppi erano stati acquisiti fuori dalla Danimarca.
E' evidente da questi dati che l'uso giudizioso degli antibiotici è importante per prevenire l'insorgenza della resistenza batterica. Va limitato soprattutto l'uso di antibiotici a largo spettro, da usare soltanto nei pazienti per i quali essi risultino essenziali. Dosi piene e per brevi periodi sono meglio di dosi basse e per molto tempo. La sorveglianza del consumo di antibiotici e della resistenza è uno strumento indispensabile per identificare nuovi problemi di resistenza e per monitorare l'effetto degli interventi.
Non vi è dubbio che la disponibilità anche in Italia di dati simili, riferiti a tutto il territorio nazionale, potrebbe avere un'influenza favorevole sull'uso giudizioso degli antibiotici sia in pediatria sia nella medicina dell'adulto.
Vuoi citare questo contributo?
